过敏休克的急救与护理(急救要点)-PPT模板-分享
- 2026-05-04 13:16:35
在急诊和门诊工作,最让我们绷紧神经的,除了心梗脑梗,就是过敏性休克。
这东西来的时候,一点征兆都没有——可能患者刚打完一针、吃了口海鲜、甚至被蜂蛰了一下,几分钟内就会从“有点痒”直接演变成“喉头水肿、血压垮掉”。不夸张地说,晚一分钟用肾上腺素,结局可能就完全不一样。

👆👆👆👆👆

一、这玩意儿到底有多凶险
过敏性休克是IgE介导的速发型全身过敏反应,本质上是肥大细胞和嗜碱性粒细胞瞬间释放大量介质,导致全身血管扩张、通透性增加、支气管痉挛。
几个关键数字大家得有概念:
接触过敏原后数秒到数分钟就会发作;未经及时干预的死亡率可达10%-20%;双相反应发生率约20%,也就是说,患者可能症状缓解后4-8小时再次发作。这三个数字,决定了我们的每一个处置动作都必须快、准、稳。

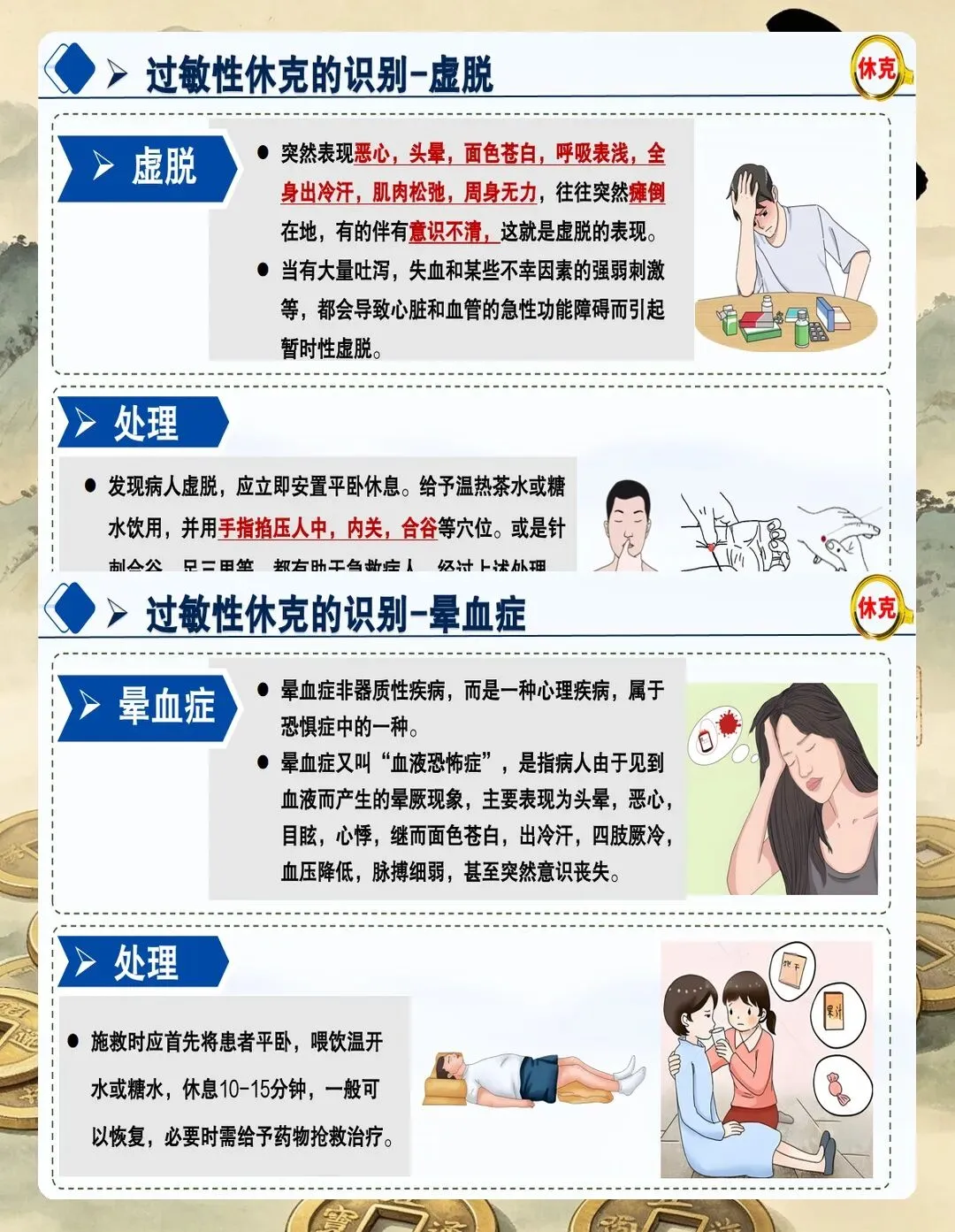
二、快速识别:抓住这几个信号
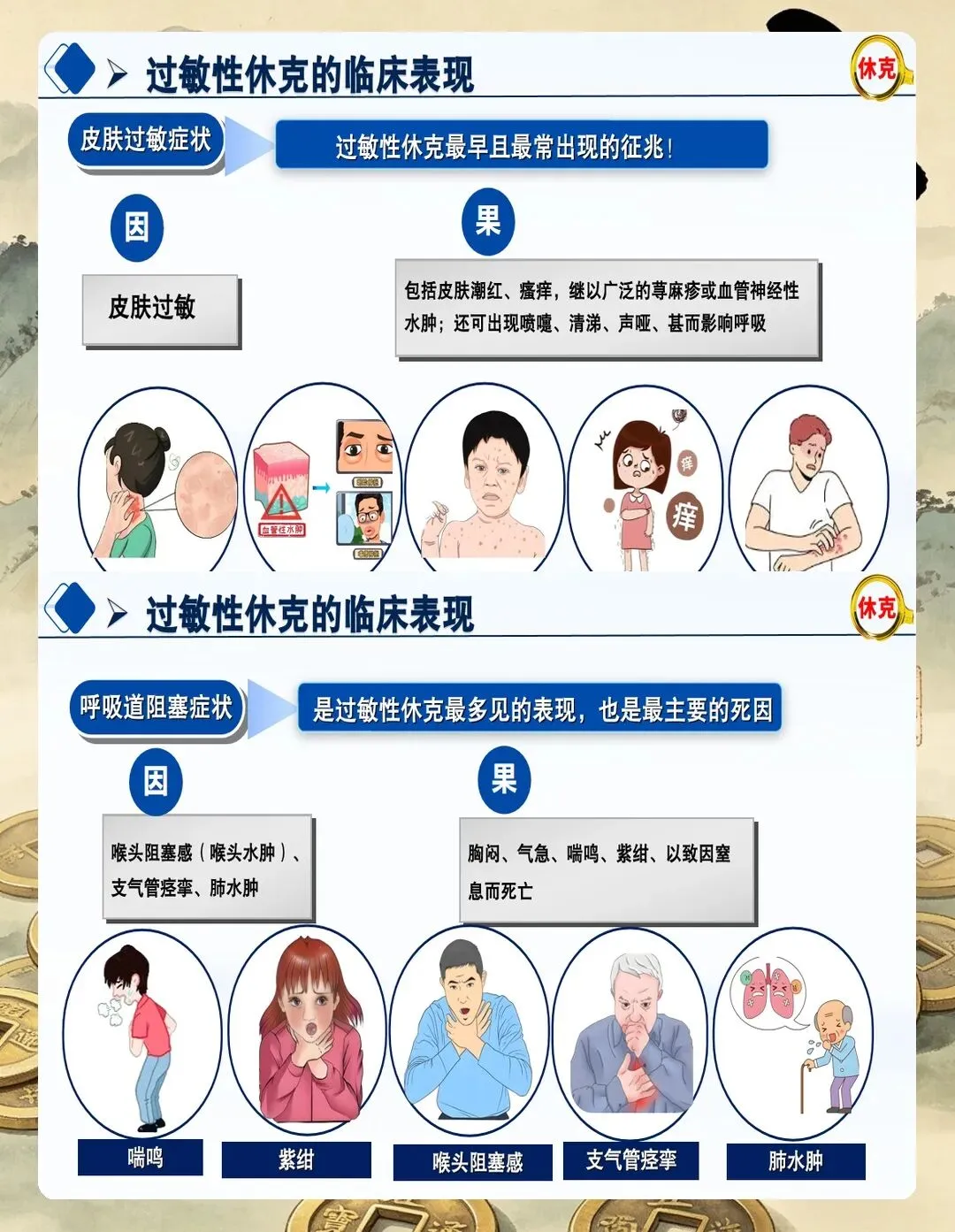
早期识别是抢救的第一环。根据2024年改良SAMBA分级标准,临床表现的严重程度分为四级:
Ⅰ级是轻度,只有皮肤黏膜表现,比如荨麻疹、血管性水肿、瘙痒,暂时没有呼吸和循环受累。
Ⅱ级是中度,除了皮肤表现,还出现呼吸系统症状(喘息、喉鸣、咳嗽)或者消化系统症状(腹痛、呕吐),但血压还正常。

Ⅲ级是重度,皮肤表现加上低血压——成人收缩压小于90mmHg或较基础值下降超过30%,儿童则低于同年龄第5百分位或下降超过20%,也可能出现意识改变。
Ⅳ级是极重度,已经发生心搏骤停或者对初始治疗无反应的持续严重低血压。
给大家一个快速记忆的方法:看皮肤、看呼吸、看循环。皮肤起疹子加喘不上气加血压往下掉,这三条凑两条就要高度怀疑。记住,血压正常不等于没事,早期休克血压完全可以代偿。

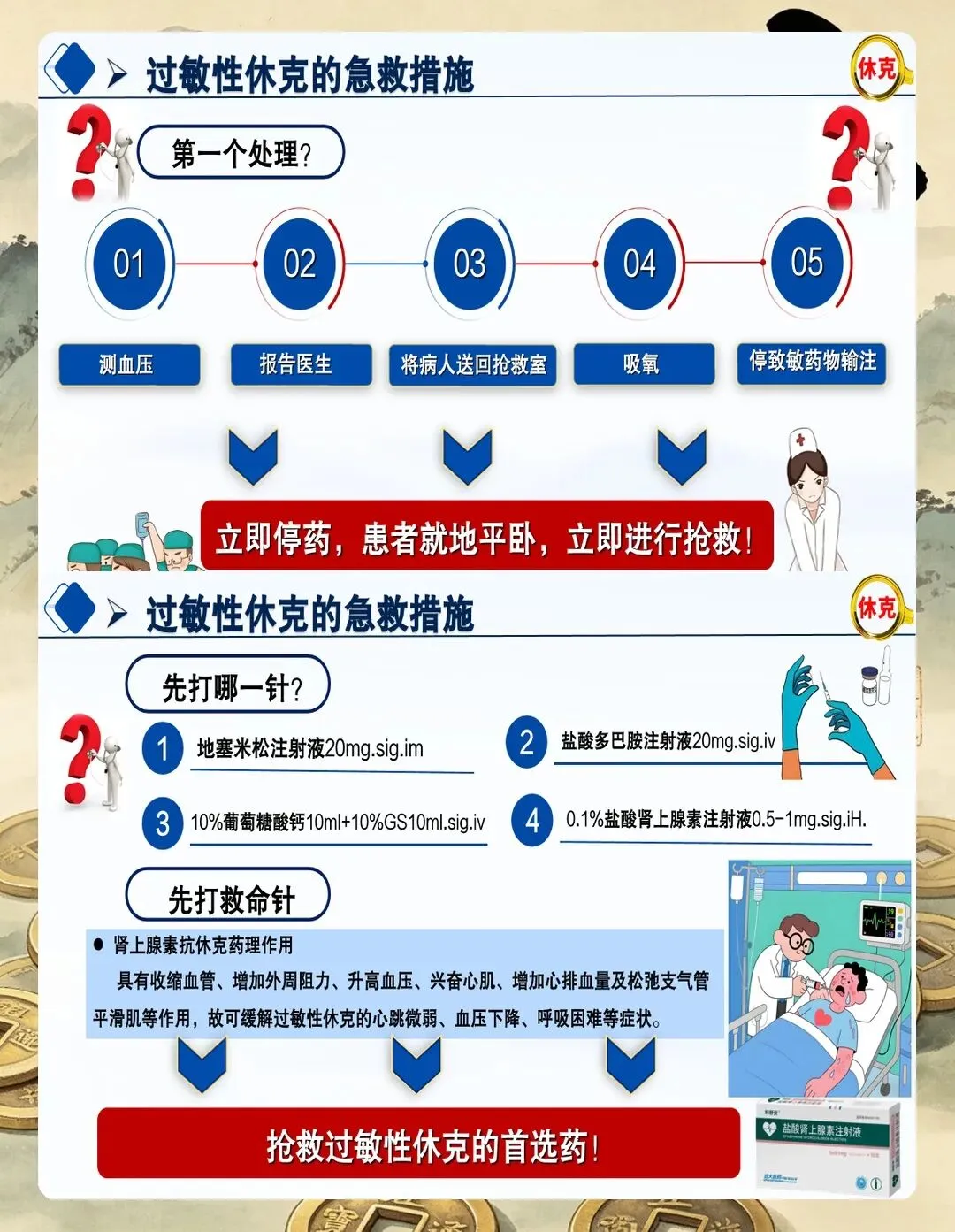
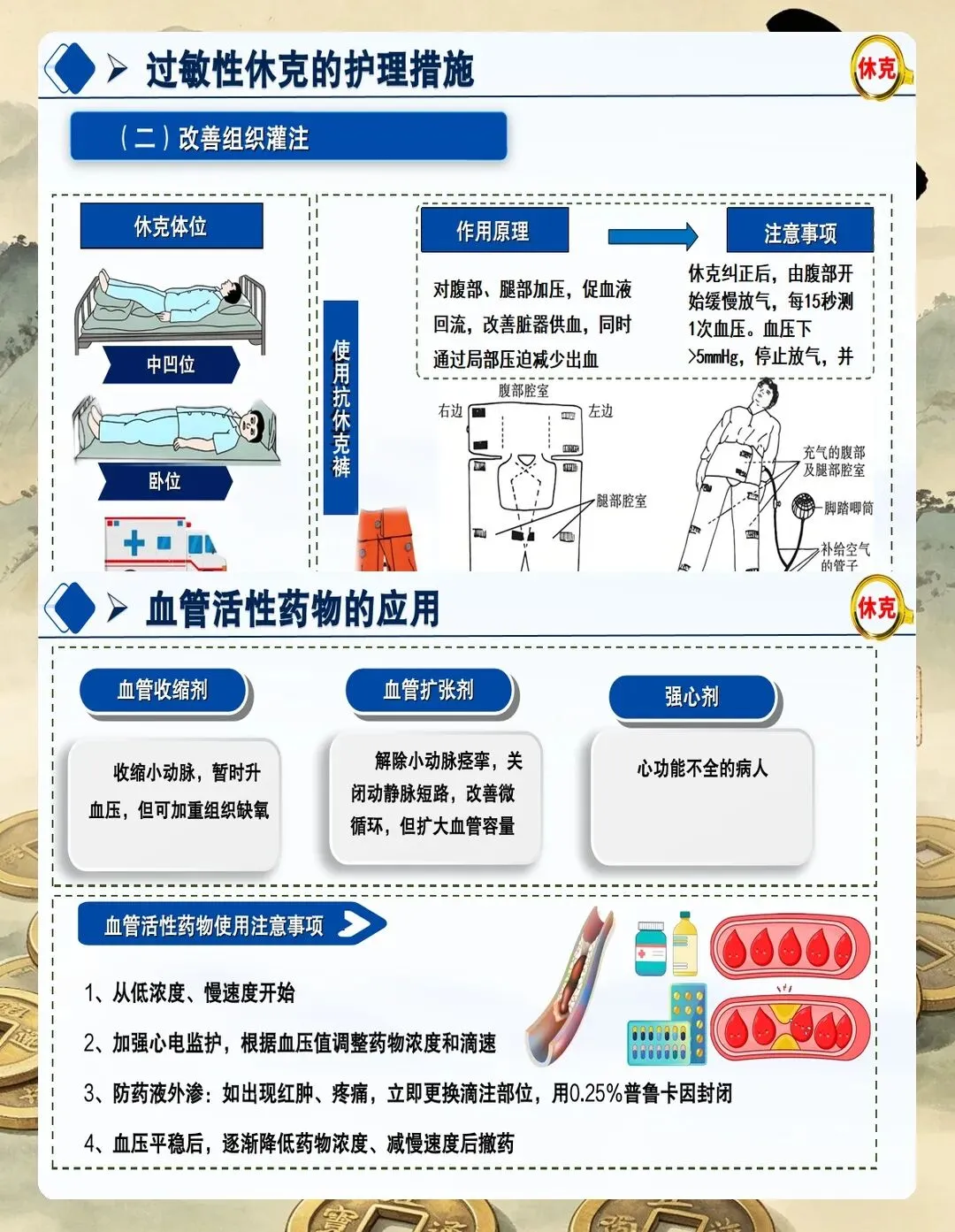
三、急救处理:肾上腺素是第一位的
这是最重要的一条——过敏性休克的首选药是肾上腺素,没有之一。
WHO、ACEP、中华医学会急诊医学分会的指南高度一致:一旦怀疑过敏性休克,尤其是出现任何呼吸症状(喘鸣、呼吸困难、声音嘶哑)或循环症状(头晕、意识改变、低血压),肾上腺素必须立即肌注,不要等、不要观望。
具体操作有几个要点:
第一,注射部位选择大腿前外侧中部,也就是股外侧肌。这个位置肌肉丰厚、血流丰富,吸收速度比三角肌快三倍,是肌注肾上腺素的黄金部位。
第二,剂量。成人0.3-0.5mg,儿童0.01mg/kg,最大单次不超过0.5mg。注意是1:1000浓度的原液抽取。
第三,5-15分钟后若无改善,可重复注射同等剂量。重症患者可能需要多次注射。
静脉注射有严格适应症:只有在肌注无效、危及生命的严重低血压或心脏骤停时才考虑,而且必须稀释到1:10000浓度后缓慢推注。推注速度要超过1分钟,同时严密监护。我见过有同行因为不稀释直接静推导致恶性心律失常的,这个教训要牢记。