【考点整理+PPT】低钾血症与安全补钾
- 2026-04-04 11:13:20
【考点整理】
一、钾代谢基础
1. 体内分布
- 细胞内:约98%,浓度140~150 mmol/L
- 细胞外:约2%,浓度3.5~5.5 mmol/L(血钾反映此部分)
- 临床意义:血钾正常≠体内不缺钾,补钾需持续监测
2. 生理功能
- 维持静息膜电位与动作电位(神经传导、肌肉收缩)
- 参与细胞代谢(多种酶的辅因子)
- 调节细胞内渗透压与酸碱平衡(H⁺-K⁺交换)
3. 调节机制
类型 | 机制 | 临床相关点 |
快速调节 (细胞内外转移) | Na⁺-K⁺泵、胰岛素、β-激动剂、酸碱平衡 | 胰岛素+葡萄糖可快速降钾,易致医源性低钾 |
长期调节 (肾脏排泄) | 醛固酮(保钠排钾) | 排钾利尿剂、醛固酮增多症→低钾 |
酸碱影响:酸中毒 → K⁺出细胞(血钾↑);碱中毒 → K⁺入细胞(血钾↓)。
---
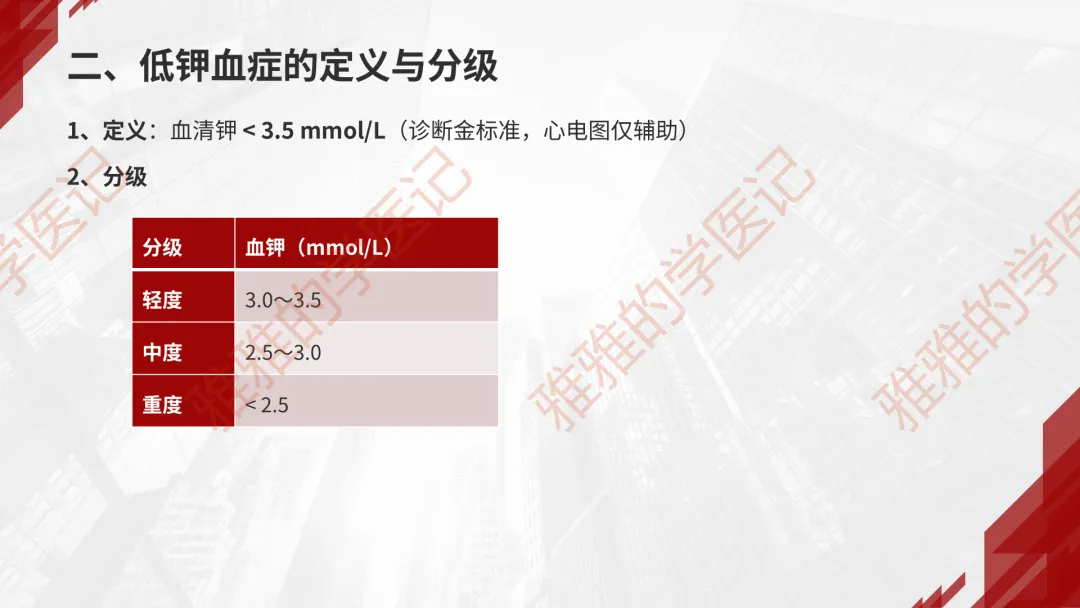
二、低钾血症的定义与分级
1、定义:血清钾< 3.5 mmol/L(诊断金标准,心电图仅辅助)
2、分级
分级 | 血钾(mmol/L) |
轻度 | 3.0~3.5 |
中度 | 2.5~3.0 |
重度 | < 2.5 |
---
三、病因(“不吃、狂拉、利尿、碱中毒、打胰岛素”)
类别 | 具体原因 | 关键点 |
摄入不足 | 长期禁食、厌食、肠外营养不补钾 | 相对少见 |
丢失过多 | 消化道:呕吐、腹泻、胃肠减压 | 常见 |
肾脏:排钾利尿剂(呋塞米、HCTZ)、醛固酮增多症、肾小管性酸中毒 | 最重要/最常考 | |
转移入胞 | 碱中毒、大量葡萄糖+胰岛素、周期性麻痹、急性肾衰竭多尿期 | 医源性常见 |
重要补充:低镁血症常与低钾并存,不纠正低镁则低钾难以纠正。
---
四、临床表现(“四肢无力像瘫痪,腹胀心慌心电图变,T平U现QT延”)
1. 神经肌肉(最早、最突出)
肌无力(始于四肢,向上发展)→ 弛缓性瘫痪 → 呼吸肌麻痹; 腱反射减弱或消失。
2. 消化系统
厌食、恶心、呕吐、腹胀、肠麻痹。
3. 心血管系统(最危险)
- 心律失常:室早、室速、室颤
- 对洋地黄敏感性增高,易中毒
- 心电图演变:
- 早期:T波低平/倒置,ST段压低
- 典型:出现U波,QT间期延长(实为QU间期)
- 严重:QRS增宽,P波增高
临床陷阱:低钾症状可被脱水掩盖,脱水纠正后(血液稀释、尿钾排出增加)症状反而更明显。
---
五、补钾指征(尤其高危人群)
根据《东湖共识》与《中国心衰离子管理共识》:
- 1、任何低钾原因均需纠正(先排除假性低钾)。
- 2、高危人群(心衰、心梗、缺血性心肌病、心律失常、使用洋地黄):
- 即使无症状的轻度低钾也应治疗;
- 目标血钾> 4.0 mmol/L。
- 3、心衰患者:维持血钾4.0~5.0 mmol/L;即使血钾 3.5~4.0(正常低值)也应补钾,同时补镁。
人群 | 启动补钾阈值 | 目标血钾 |
高危 | < 4.0 mmol/L | > 4.0 |
一般 | < 3.5 mmol/L | 3.5~5.0 |
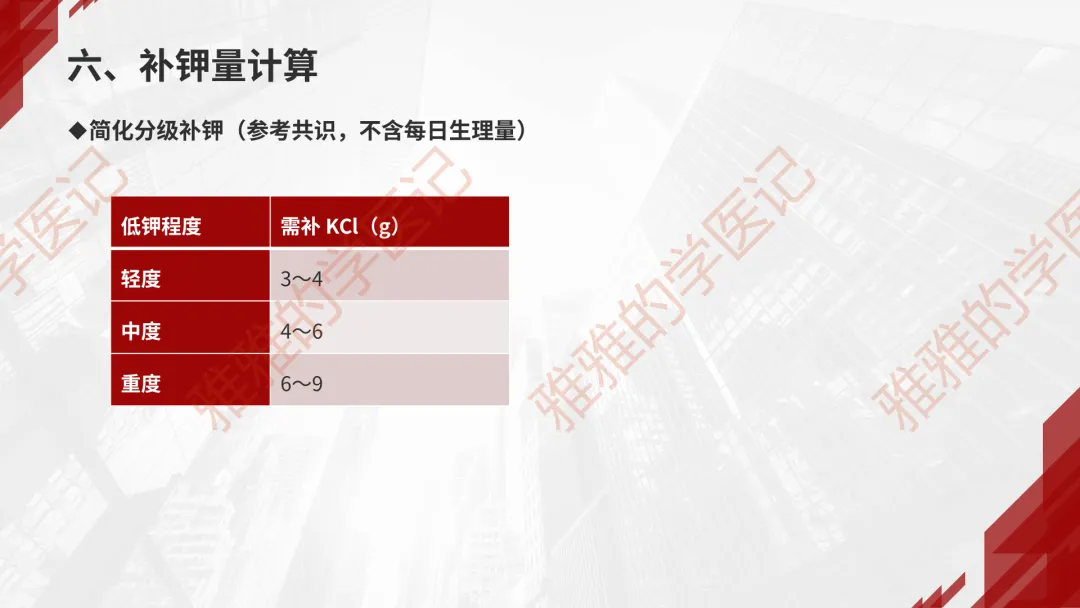
六、补钾量计算
1、基础换算
- 1 mmol KCl ≈ 0.075 g
- 1 g KCl ≈ 13.4 mmol钾
- 成人每日生理需钾量:约 3~4 g K ≈ 6~7 g KCl
2、补钾公式(缺钾量,不含生理需要)
缺钾量(mmol)=(目标血钾 - 实测血钾)× 体重(kg) × 分布系数(0.3~0.4)
- 目标血钾:常用4.5 mmol/L
- 分布系数:0.3(细胞外液)~0.4(经验值)
3、示例:患者血钾3.0 mmol/L,体重 60 kg:
- 缺钾量 = (4.5 - 3.0) × 60 × 0.3 = 27 mmol
- 需 KCl = 27 ÷ 13.4 ≈ 2 g
- 加上生理需要量 6~7 g → 当日共需8~9 g KCl
4、简化分级补钾(参考共识,不含每日生理量)
低钾程度 | 需补 KCl(g) |
轻度 | 3~4 |
中度 | 4~6 |
重度 | 6~9 |
---
七、安全补钾的五大原则(“见尿、低浓度、慢速度、选对溶媒、口服优先”)
① 见尿补钾
- 尿量 > 500 mL/d 或 > 40 mL/h
- 除非严重心律紊乱或呼吸肌麻痹等紧急情况
② 低浓度
- 外周静脉:钾浓度≤ 40 mmol/L ≈ 氯化钾≤ 3 g/L(即1000 mL液体最多加3 g)
- 中心静脉可稍高,但需监护
③ 慢速度
- 外周静脉:10~20 mmol/h(高危者从10 mmol/h开始)
- 周期性低钾麻痹 ≤10 mmol/h
- 严禁静脉推注!
④ 选对溶媒
- 初始治疗:优先用0.9% 生理盐水(避免葡萄糖刺激胰岛素释放,促钾内移)
- 血钾正常后:可改用葡萄糖液+KCl(预防高钾)
⑤ 尽量口服
- 10% KCl 注射液口服(优于缓释片,后者吸收慢、局部损伤)
- 两次给药间隔 ≥30~60 min
---
八、特殊情况与处理
情况 | 处理 |
合并低镁 | 先补镁(门冬氨酸钾镁),否则低钾难纠正 |
肝功能衰竭轻中度低钾 | 可用谷氨酸钾(但含钾低,不做首选) |
肾小管酸中毒 | 用枸橼酸钾,注意肝功能 |
伴高血压/水肿 | 可联用保钾利尿剂(螺内酯、氨苯蝶啶等) |
外周静脉疼痛 | 优先降低浓度(如从3g/L降至1.5g/L)→ 无效则减慢速度 → 仍无效用中心静脉 |
危及生命(瘫痪、恶性心律失常) | 严密监护下经中心静脉更高浓度/速度补钾 |
伴休克 | 先恢复血容量,尿量达标后再补钾 |
---
九、补钾期间监测要求
1、血钾监测频率
- 重度低钾(<2.5)或血钾波动 ≥0.5 mmol/L:每1小时测一次;
- 血钾升至 ≥3.0:每2小时测一次;
- 停止补钾后复查一次。
2、心电监护指征
- 补钾速度 >10 mmol/h(约每小时补KCl 0.75 g)时需持续心电监护。
3、其他监测
- 同时监测血镁、血pH值;
- 补钾后血钾上升是暂时的,大部分K⁺进入细胞内池,需持续补充直至完全纠正。
---
十、常见临床陷阱与记忆口诀
1、常考陷阱
- 伴休克者,先扩容再补钾
- 补钾后血钾不升或上升慢 → 细胞内缺钾更严重,需持续补充
- 不要单凭心电图诊断低钾血症(以血钾为准)
- 忽视低镁 → 低钾难纠正
- 使用葡萄糖+胰岛素降钾时未同步补钾
- 外周静脉疼痛时只调速度不调浓度(应优先降低浓度)
- 在血容量不足、尿量未达标时盲目补钾
2、记忆口诀
病因口诀:不吃、狂拉、利尿、碱中毒、打胰岛素
临床表现口诀:四肢无力像瘫痪,腹胀心慌心电图变,T平U现QT延
安全补钾口诀:见尿补钾浓度低,速度不超二十滴;溶媒首选生理盐,静推一条是禁忌。
十一、核心总结
- 低钾血症(血钾<3.5)是常见且危险的电解质紊乱
- 高危人群(心衰、心律失常、使用洋地黄等)需更积极干预,目标血钾>4.0
- 安全补钾五大原则:见尿、低浓度、慢速度、选对溶媒、口服优先
- 补钾公式可估算缺钾量,但需动态评估
- 监测血钾、血镁、心电监护至关重要
- 严禁静脉推注!
---
参考文献
- 高危低钾血症患者加速治疗专家共识(东湖共识)
- 中国心力衰竭患者离子管理专家共识
- 《外科学》人卫第9版、第10版
---
【PPT-预览】


















参考文献
[1] 湖北省基层医学联盟, 朱元州, 尚游, 等. 高危低钾血症患者加速治疗专家共识 (东湖共识)[J]. 中华卫生应急电子杂志, 2023,09(4): 193-198.
[2] 中国医师协会心力衰竭专业委员会, 国家心血管病专家委员会心力衰竭专业委员会, 中华心力衰竭和心肌病杂志编辑委员会, 等. 中国心力衰竭患者离子管理专家共识 [J]. 中华心力衰竭和心肌病杂志(中英文), 2020(1): 16.
---
📚 本文配套资料:【PPT预览版】+【考点整理】PDF已上传学习通课程【雅雅的学医记】,加入课程即可下载,方便对照学习。 如需无水印可编辑源文件,可私信咨询。合集:目录-导航 📚 往期回顾
- 腹部外科疾病:急性化脓性腹膜炎(PPT),腹部损伤-概述(PPT)
感谢阅读,欢迎留言提问!
