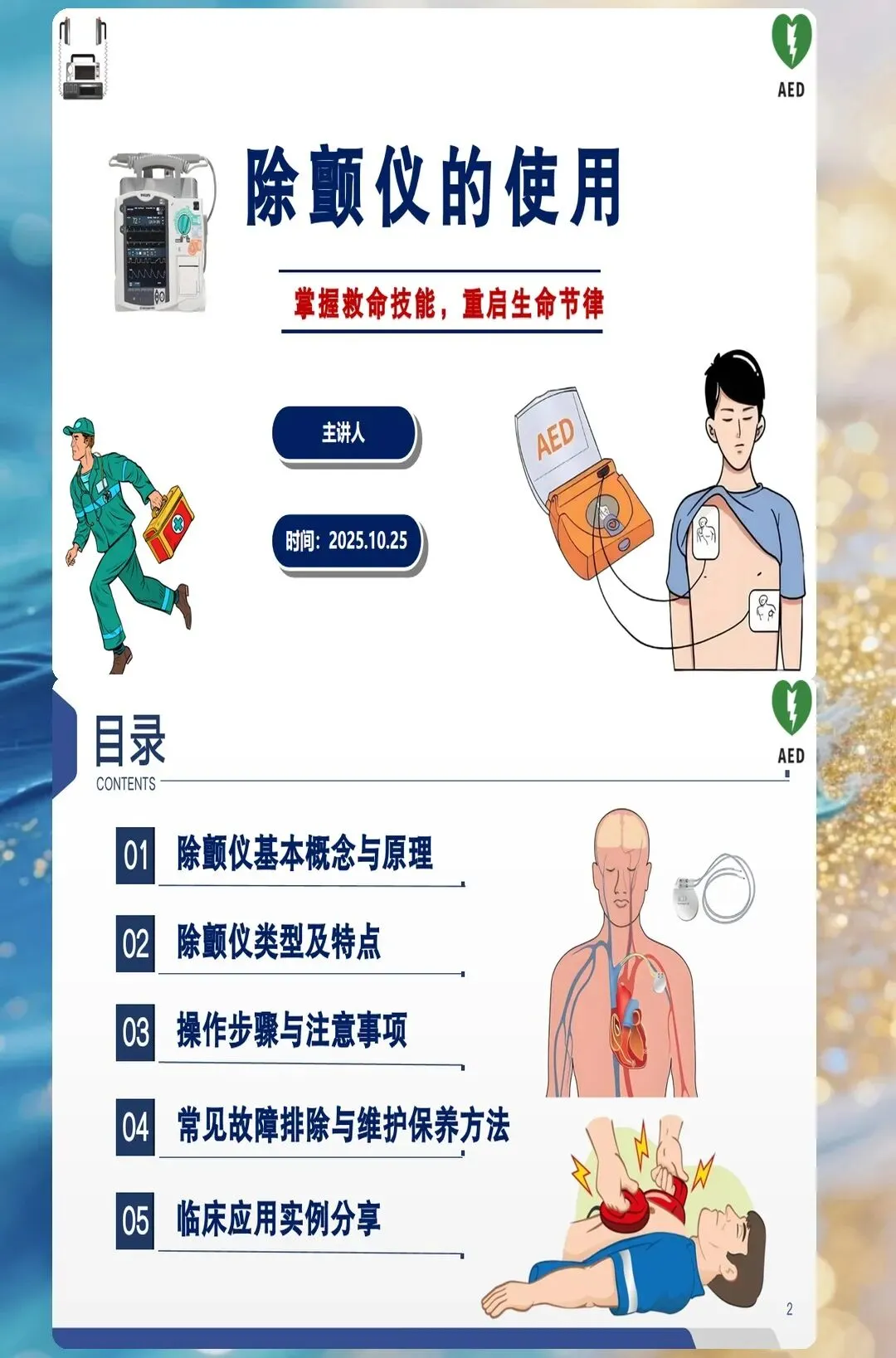
除颤仪的规范使用:护理人员必看PPT模板
- 2026-04-12 10:55:44
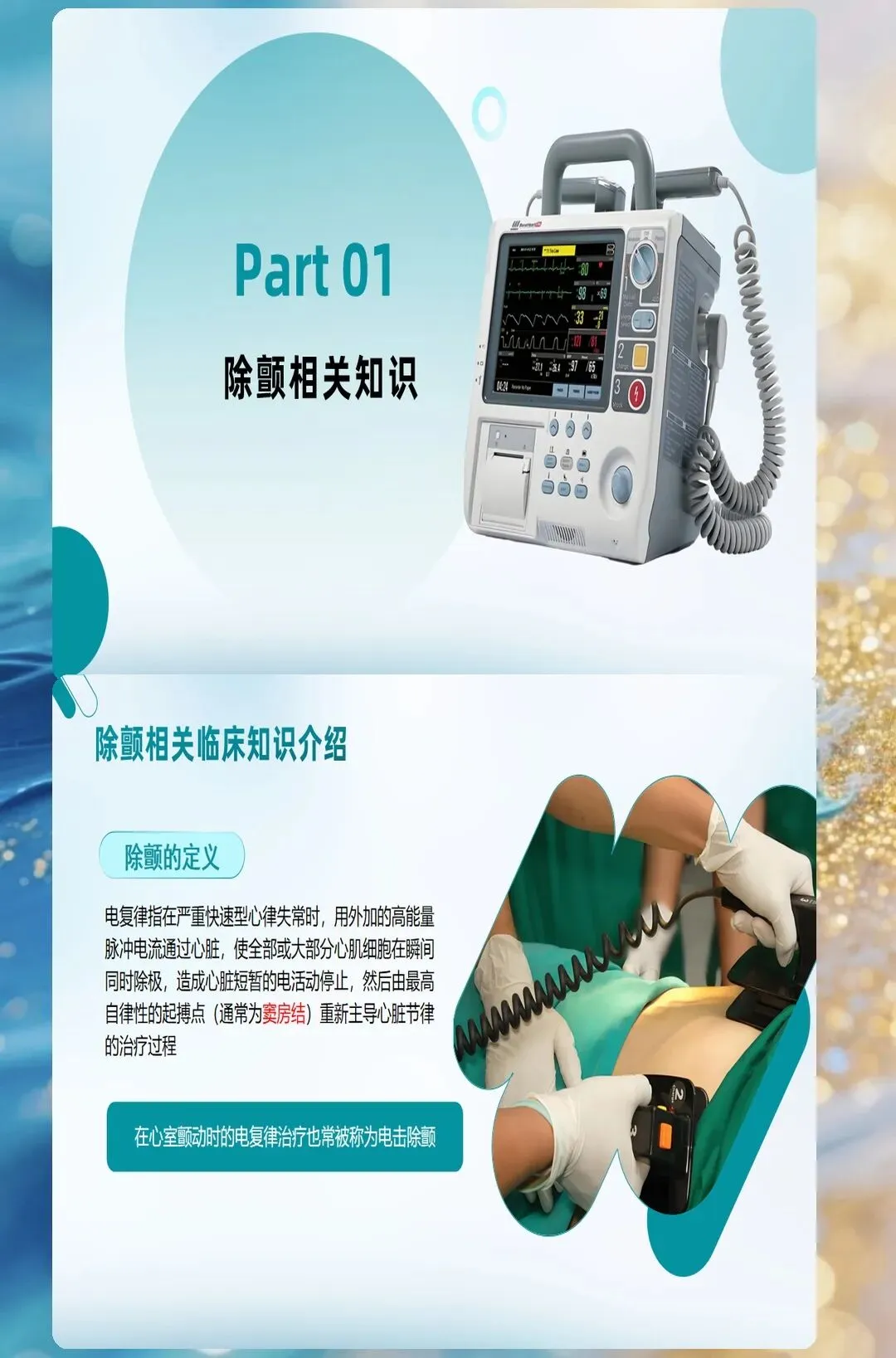
除颤仪摆在科室里,很多人以为关键时刻拿来就能用。但真到了抢救时刻,你能在30秒内完成正确操作吗?
从看到心室颤动波形到按下放电按钮,中间任何一个细节失误,都可能让患者失去生还机会。这不是危言耸听,是无数真实案例的教训。

👆👆👆👆👆




识别时机:别浪费黄金四分钟
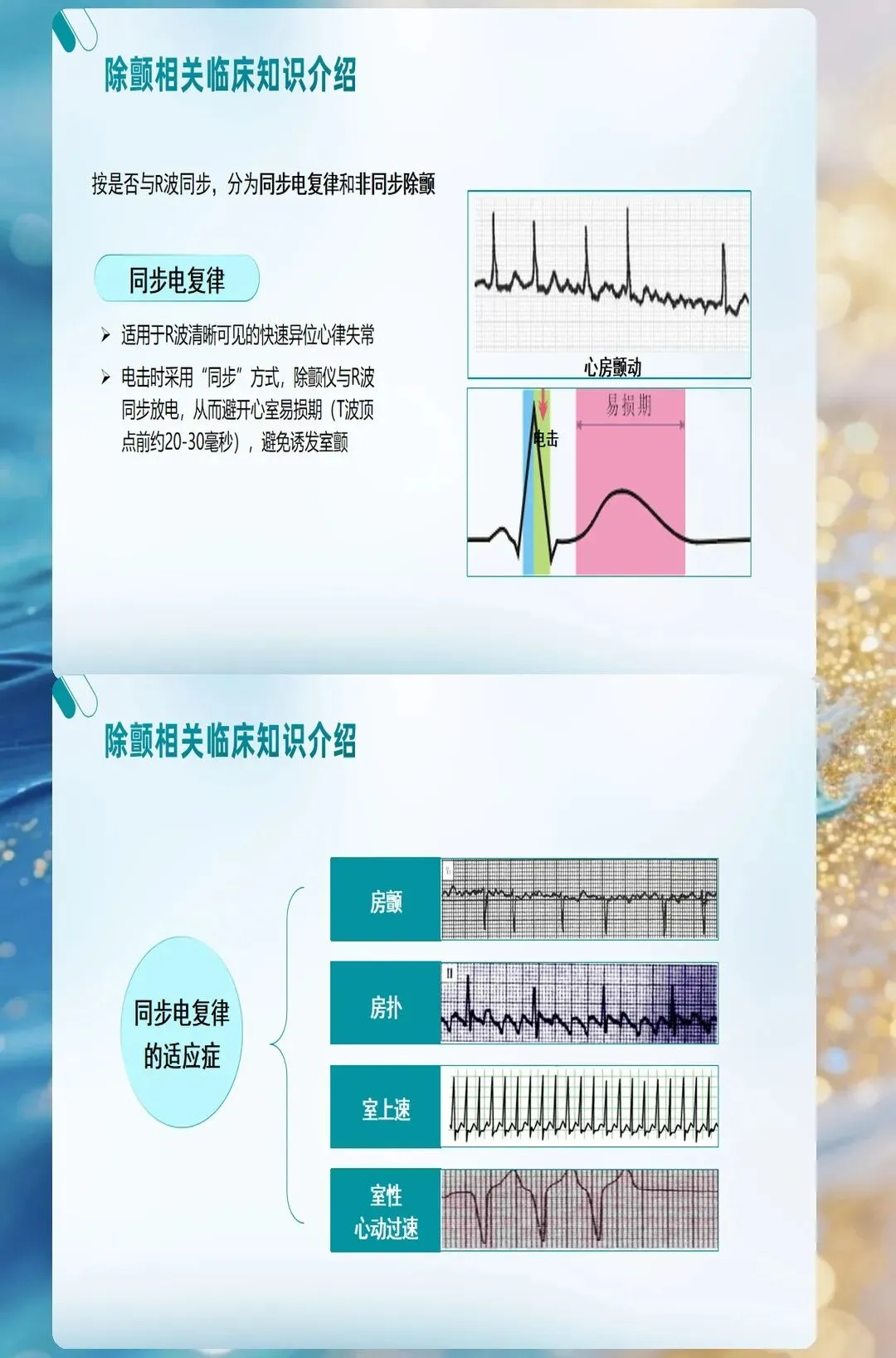
心室颤动是除颤的绝对指征,心室扑动也是。但临床上有种情况很隐蔽:粗大波形的室颤容易被误认为是正常心律,细小波形的室颤又可能被当成停搏。
这里有个实用技巧:把导联增益调高,如果波形幅度超过10mm,多半是室颤;如果波形细如发丝且基线平滑,更可能是停搏。这两者的处理完全不同,搞错了就是致命延误。
记住一点:一旦识别室颤,除颤要快。每延迟1分钟除颤,成功率下降7%-10%。超过10分钟,基本就没机会了。

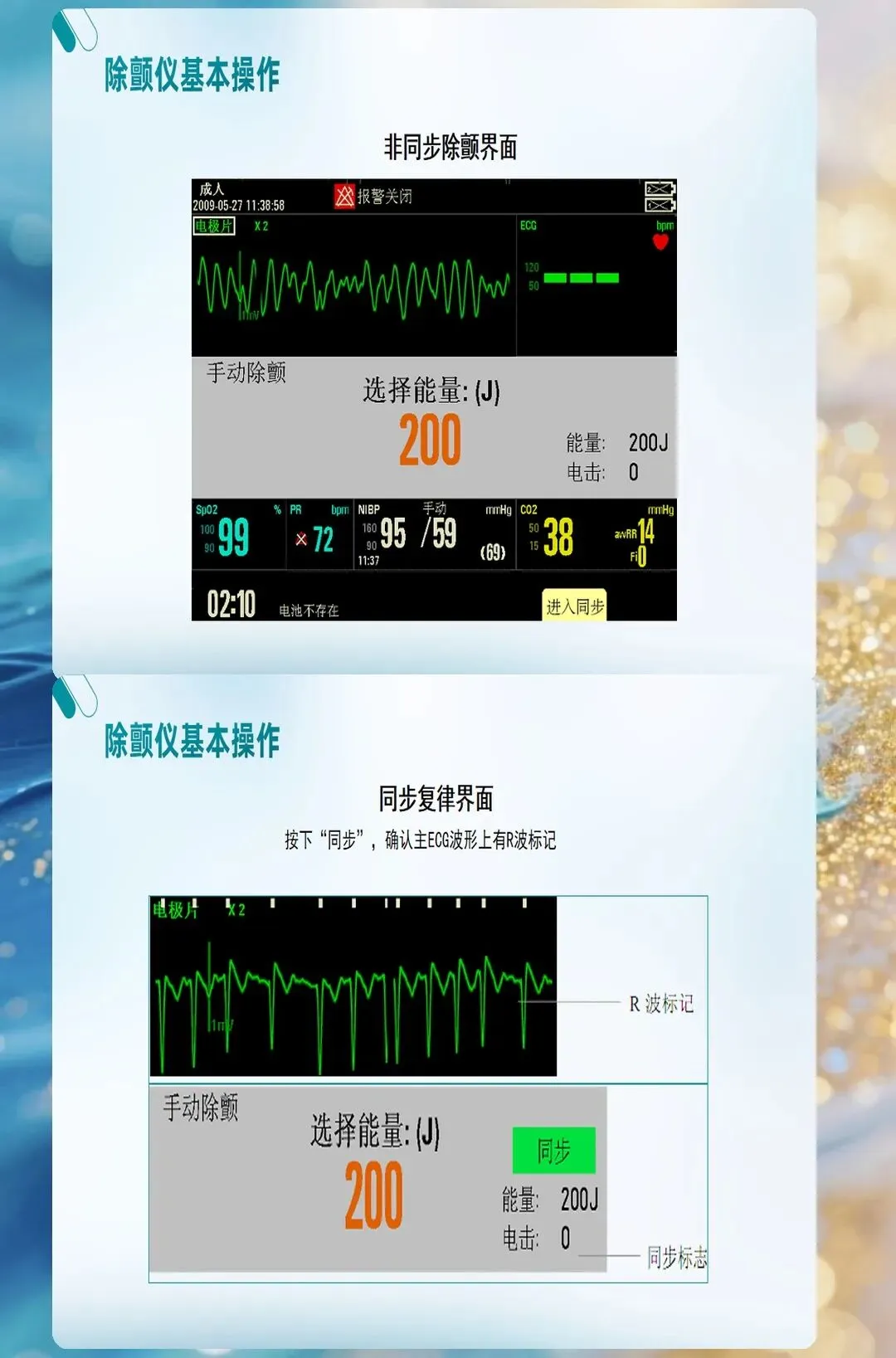
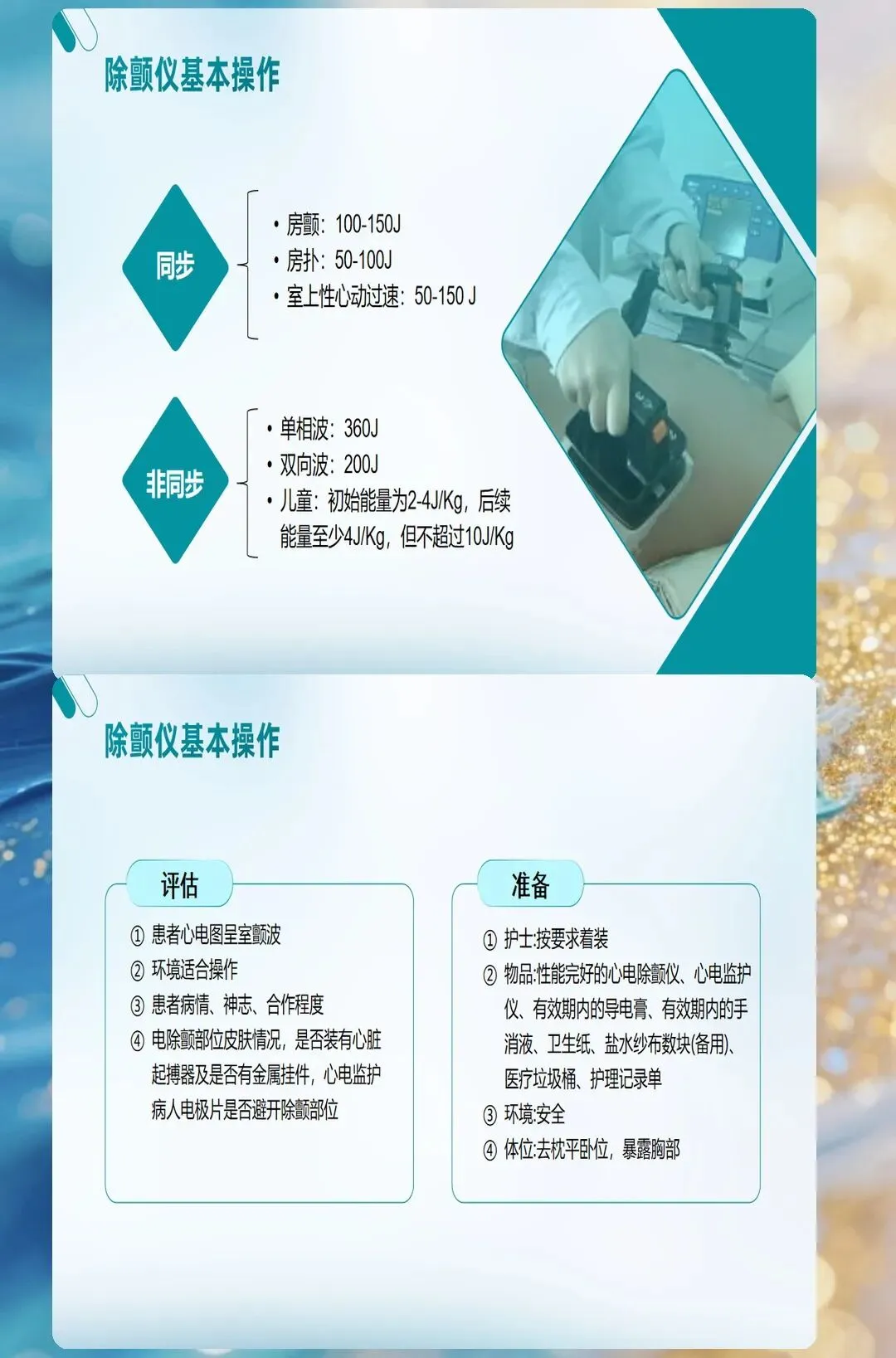
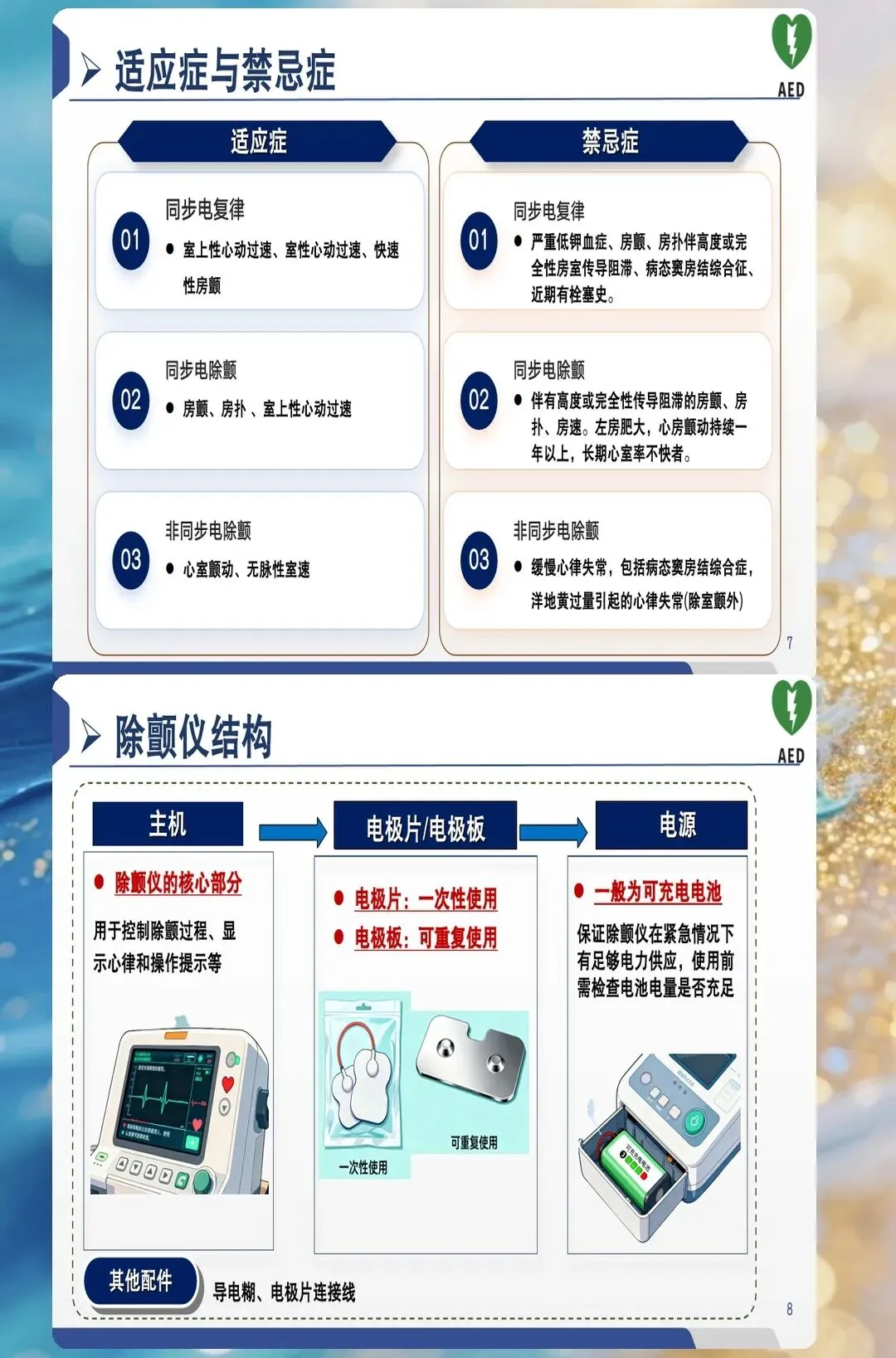
能量选择:不是越高越好
除颤能量怎么选?这不是简单的"越高越好"。
双向波除颤仪,首次能量建议150-200J。如果第一次没成功,第二次可用同样能量或增加到300J。单向波设备现在少见,但如果你遇到,首次就是360J。
很多医护有个误区:能量越大越好。其实不是的。能量过大会损伤心肌,影响复苏后的心脏功能。关键是"有效"而非"最大"。
临床经验告诉我们:如果两次除颤都失败了,与其继续加能量,不如先检查一下有没有可逆因素——电极片贴对了吗?导电糊够吗?气道通畅吗?
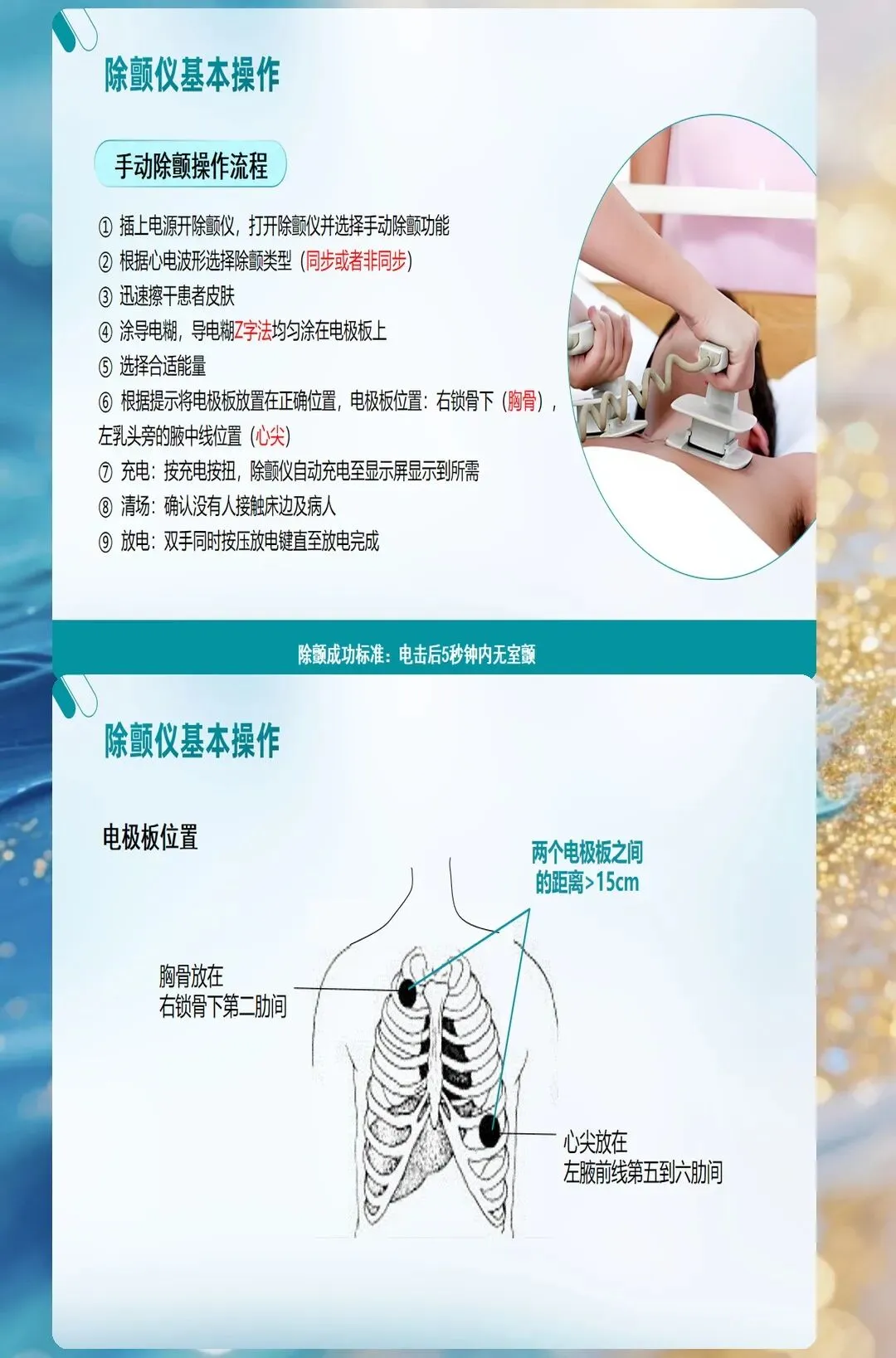








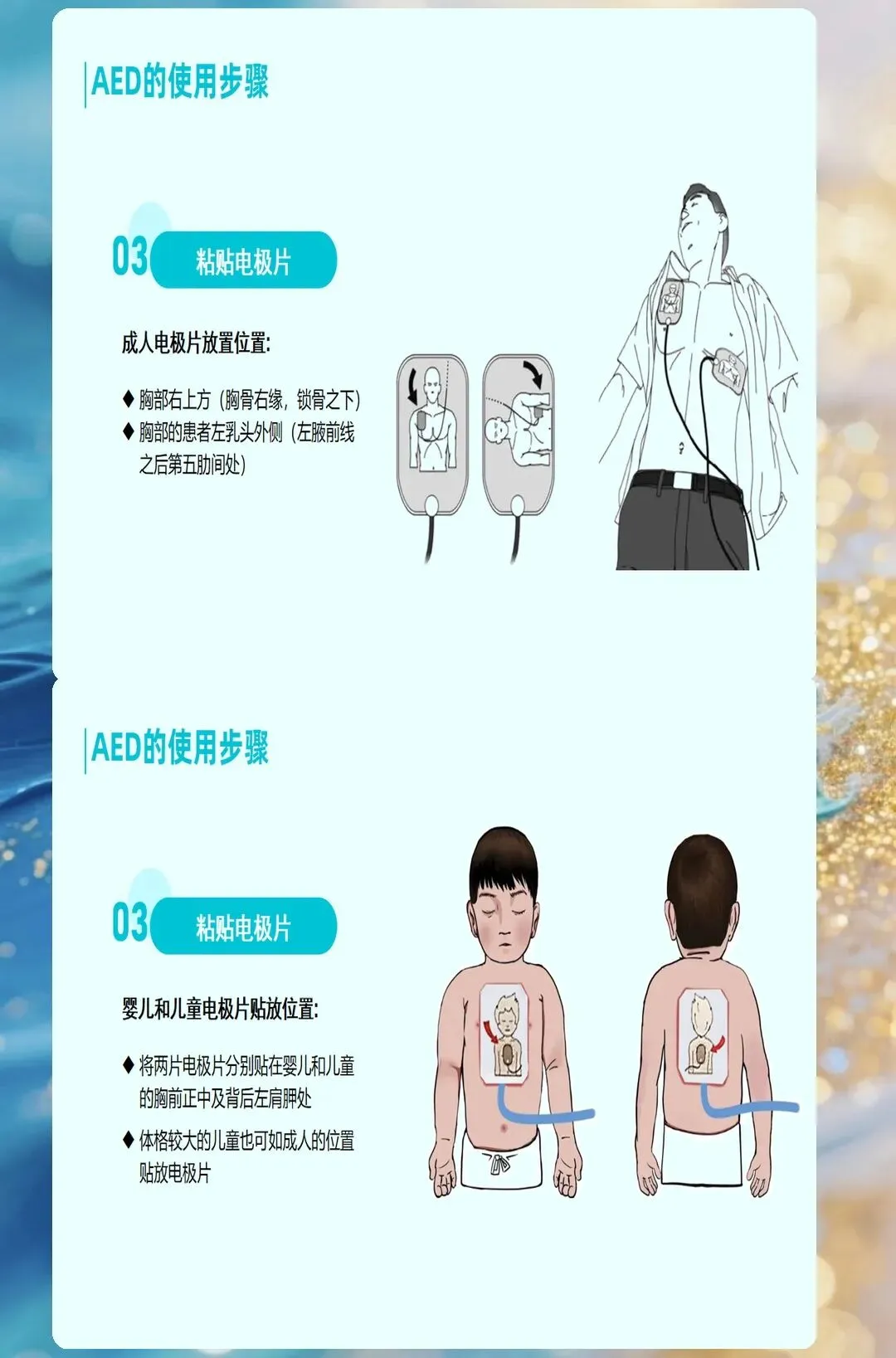








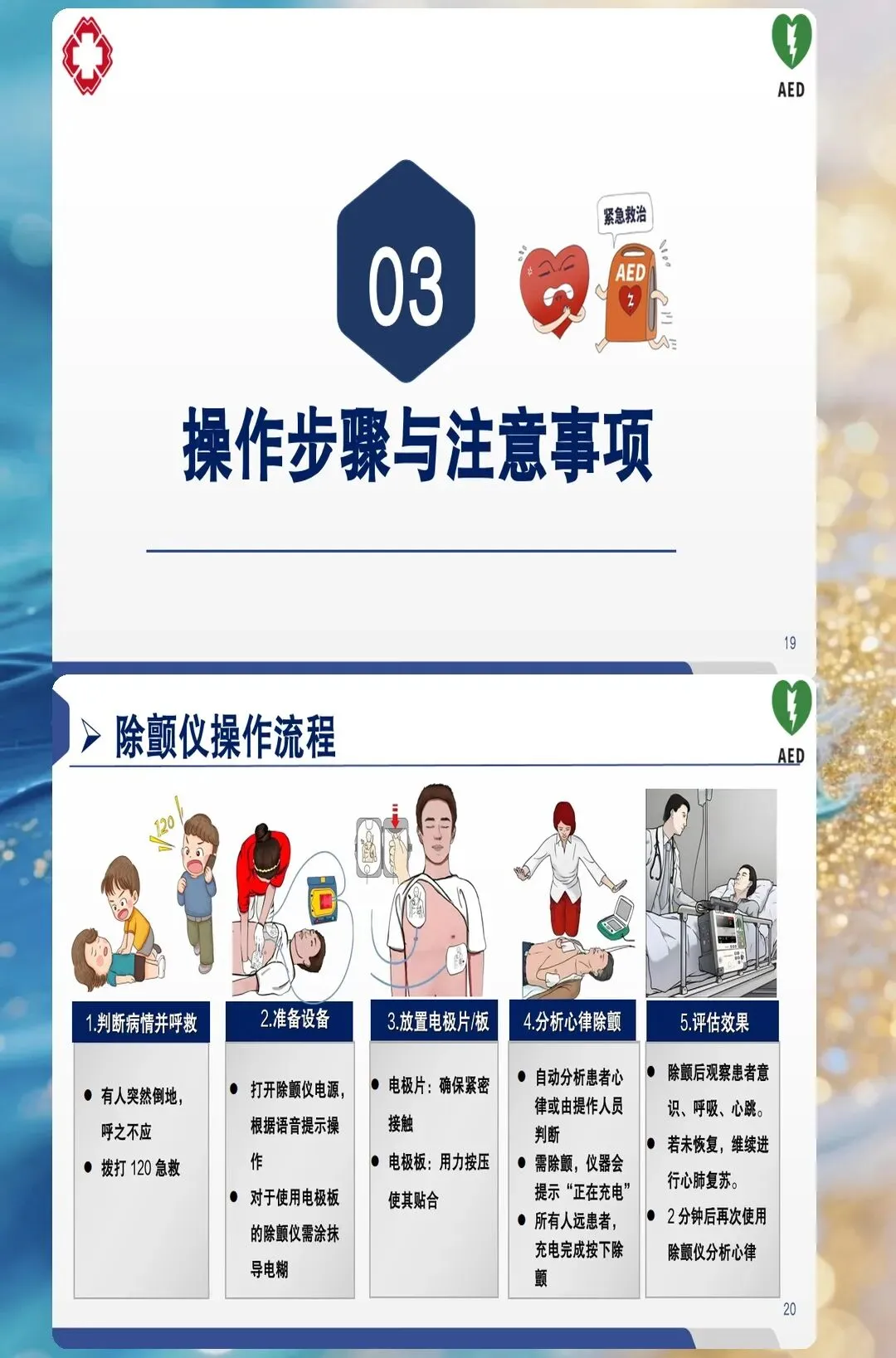
电极放置:这些细节决定成败
电极片怎么放?教科书上会说"标准前侧位",但临床实际操作中,很多人放错了位置。
正确的是:一个电极片放在右上胸(锁骨下方),另一个放在左下胸(腋中线与乳头线之间)。为什么要这样放?因为这个位置能让电流最大程度穿过心室。
常见的错误有哪些?
电极片靠得太近,电流短路 贴在了骨头或疤痕上 没避开起搏器植入部位 患者有大量胸毛没处理
这些细节看似小事,但关键时刻会直接影响除颤效果。建议科室定期组织实操演练,让每个人都能形成肌肉记忆。

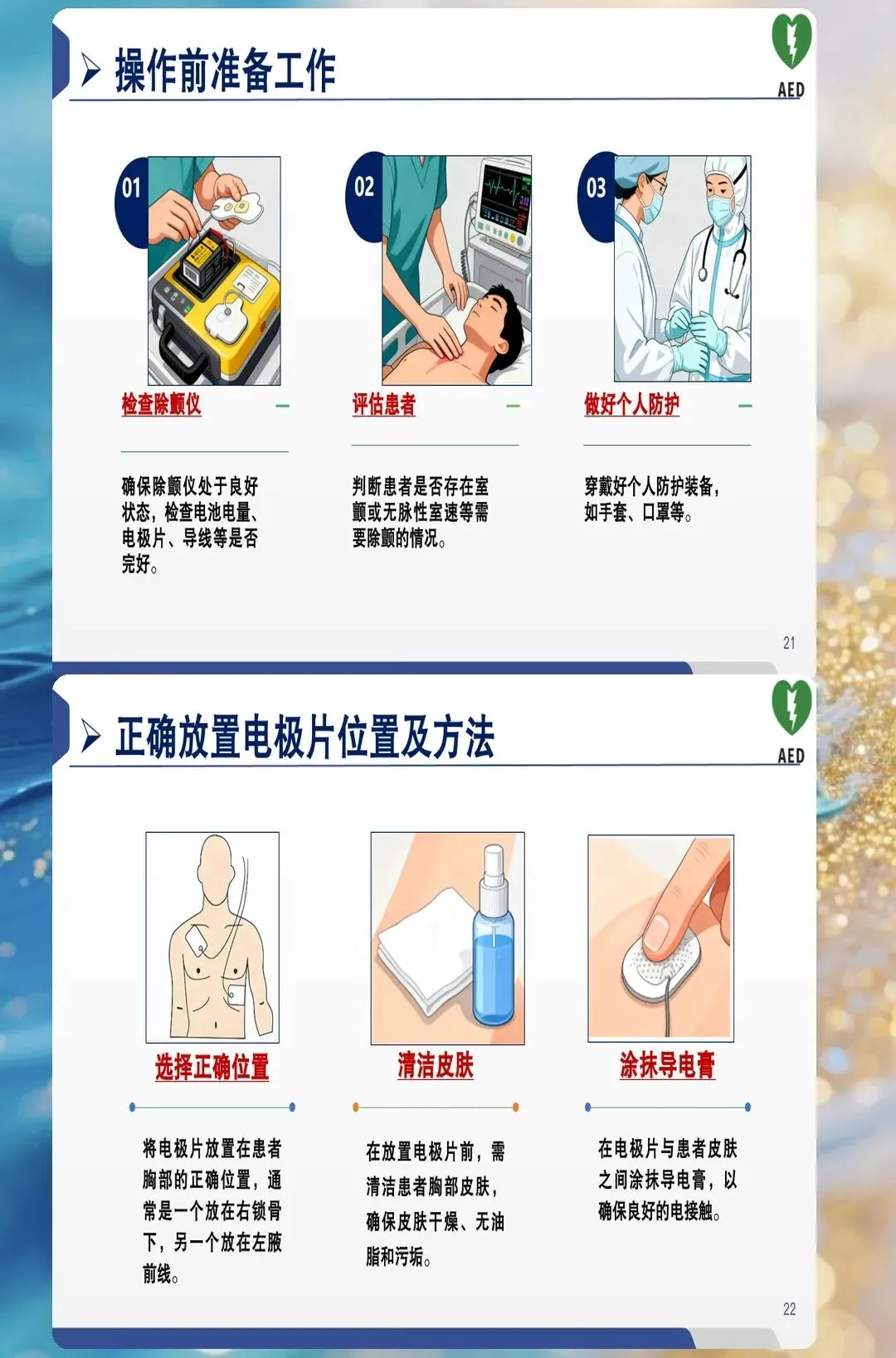
安全第一:所有人离开
按下放电按钮前,必须确保所有人离开患者。这不是夸张说法,是血的教训。
标准流程是:高声喊出"我要除颤了,所有人离开!"然后环视一圈,确认无人接触患者或床单位,再按下放电按钮。
还有一点容易被忽视:氧气。如果患者正在吸氧,流量超过4L/分钟时要先关闭,移开氧气导管至少1米。防止电火花引燃氧气——这种事虽然罕见,但一旦发生就是灾难。
除颤后做什么:不要一走了之
除颤成功后,很多人就松了一口气,觉得任务完成了。其实这才是开始。
除颤后要立即检查心律,如果恢复窦性心律,接着评估灌注情况;如果还是室颤,赶紧准备下一次除颤。
这里有个关键点:除颤间隔不要超过10秒。也就是说,从识别心律到按下放电按钮,要在10秒内完成。这就要求你对整个流程烂熟于心,不能犹豫。
很多人忽略的是:除颤后要重新评估气道、呼吸、循环。除颤只是解决了心律问题,患者的氧合、血压、意识状态都需要持续关注。