深静脉置管是一项常见且重要的操作,它为患者的治疗提供了有效的静脉通路。然而,深静脉置管拔出不良事件的发生,给患者的安全带来了潜在威胁,也给医护人员的工作带来了挑战。本次就将聚焦一起高龄患者深静脉置管被自行拔出的不良事件,深入剖析事件经过、原因,并提出针对性的整改措施和总结思考,以提升护理质量和风险防范能力。
详细介绍本次事件的发生经过。内容客观,追求事实,重要信息无遗漏。
通过鱼骨图这一直观的问题分析工具,我们将深静脉置管拔出不良事件置于鱼头位置,从多个维度出发,细致梳理可能导致问题出现的各种因素。
医护人员对患者拔管风险预判失误,未充分考虑到高龄患者可能因意识不清、身体不适等因素而存在较高的拔管风险,且未提前采取有效的预防措施,如增加约束或加强看护等。
防管路滑脱护理规范不完善,缺乏针对特殊患者尤其是高龄患者的专属流程,未能根据患者的特殊情况制定个性化的护理方案。
交接班时沟通不全面,交班人员未将患者管路风险的关键信息准确、完整地传达给接班人员,导致接班人员对患者的情况了解不足。
首次管路滑脱宣教内容不全面,未涵盖高龄患者可能出现的特殊情况及应对方法,且夜班交接班时未再次对患者及家属进行教育,使患者及家属对管路滑脱的风险认识不足。
对管路滑脱事件的培训与演练缺乏,医护人员缺乏应对此类事件的经验,在事件发生时不能迅速、有效地进行处理。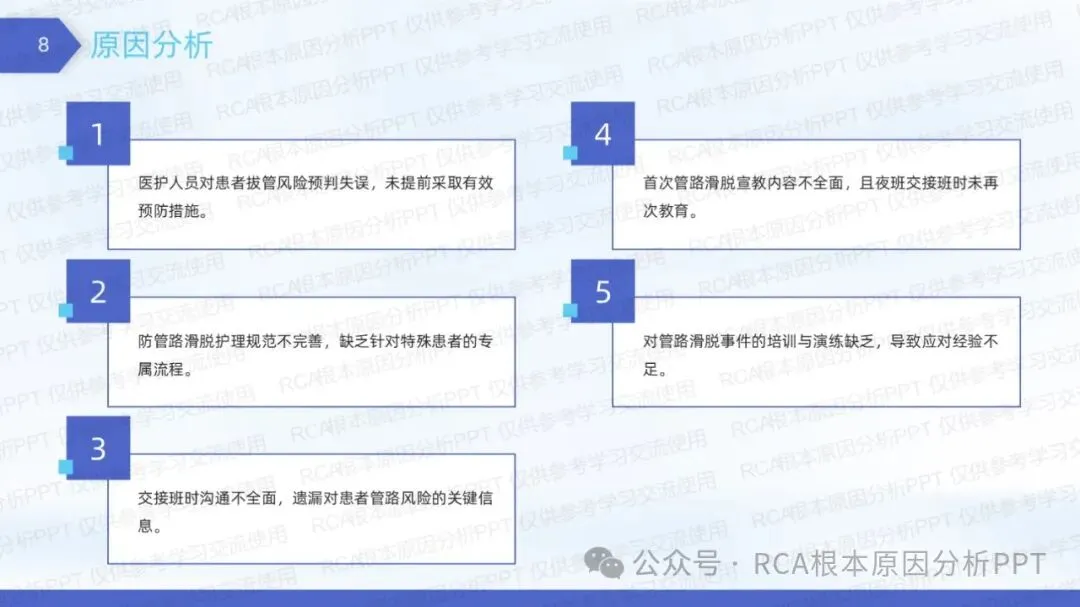
提升拔管风险预判与预防能力:
开展风险评估专项培训,邀请经验丰富的医护人员分享案例,详细讲解如何从患者的病情、精神状态、行为习惯等多维度评估拔管风险。
制定风险评估表单,要求医护人员在患者入院 8 小时内完成初次评估,之后每天至少评估一次。对于高风险患者,如高龄、意识不清、儿童等,应立即制定个性化的预防方案,如增加巡视频次、设置醒目标识、告知家属加强看护等。
完善防管路滑脱护理规范:
组织科室骨干护士、医生代表共同修订护理规范,确保规范的科学性和实用性。
针对特殊患者,如儿童、老年痴呆、意识不清等,制定详细的专属护理流程。例如,为儿童患者使用趣味性的约束工具,如卡通图案的约束带等,既能起到约束作用,又能减少患者的抵触情绪;对老年痴呆患者采用更牢固且舒适的管路固定方式,如使用特制的固定贴,并增加沟通安抚环节,让患者感受到关爱和安全感。
新规范制定后,组织全员学习,通过集中培训、线上学习等方式,确保每位医护人员熟练掌握,并进行考核,将考核结果与绩效挂钩。
优化交接班沟通机制:
设计交接班专用记录单,明确列出患者管路情况、风险等级、已采取措施等必填项,确保信息的完整性和准确性。
交接班时,交班与接班人员共同床边交接,逐一核对记录单内容,确认无误后签字,实现面对面的沟通和确认。
每周开展一次交接班质量总结会,对沟通不全面的案例进行分析,找出问题所在,提出改进措施,并跟踪改进效果。
强化管路滑脱健康教育:
重新梳理宣教内容,制作成图文结合、通俗易懂的手册,内容涵盖管路的作用、自行拔管的严重后果、日常注意事项等。
患者入院时,责任护士发放手册并详细讲解,确保患者及家属对管路的相关知识有初步的了解;夜班交接班时,接班护士再次向患者及家属强调重点内容,如夜间休息时的注意事项等。
每月通过问卷调查、现场问答等方式评估宣教效果,根据结果调整宣教策略,如对于理解能力较差的患者,可采用一对一的宣教方式。
加强培训与演练工作:
每季度组织一次管路滑脱应急培训,邀请护理专家或经验丰富的医生授课,讲解常见原因、预防要点及应急处理流程,使医护人员在理论上掌握应对方法。
每半年进行一次模拟演练,模拟不同场景下的管路滑脱事件,如患者在睡眠中拔管、在活动中拔管等,让医护人员在实践中提高应急处理能力。
演练结束后组织复盘,针对存在的问题,如反应速度慢、处理流程不熟悉等,制定改进计划,明确责任人和整改时间,在下一次演练中检验改进效果。
人员角度:此次事件中,医护人员未能准确预判患者拔管风险,且在巡视时未能及时察觉异常,这反映出医护人员的专业能力和责任心有待进一步加强。医护人员应不断提升自身的业务水平,增强对患者病情的观察和判断能力,同时要强化责任心,时刻关注患者的安全。
方法层面:护理规范和宣教流程不完善,交接班沟通存在缺陷,这些问题严重影响了护理质量。在日常工作中,应不断完善护理规范和宣教流程,确保其科学性和实用性;同时,要优化交接班沟通机制,保证信息传递的完整性和准确性。
整体反思:
通过对此次事件经过的梳理,暴露出医护人员在风险预判、护理规范、交接班沟通、健康教育以及应急培训等多方面存在的问题。这些问题不仅反映了当前工作流程中的漏洞,也凸显了对特殊患者群体关注的不足。在今后的工作中,应针对这些问题制定切实可行的整改措施,不断提升科室的护理水平和风险防范能力,为患者提供更加安全、优质的护理服务。