脑出血患者的护理临床实战手册-PPT模板-分享:每个护士都要掌握的救命技能
- 2026-06-02 22:05:32


气道管理是脑出血患者护理的第一要务,也是最容易出现问题的环节。很多护士认为脑出血患者意识不清就应该插管,其实插管指征需要综合评估。这个患者入院时意识处于浅昏迷状态,GCS评分八分,呼吸频率每分钟二十八次,血氧饱和度百分之九十,护理团队通过评估认为暂时不需要插管,采用了鼻导管吸氧和气道管理措施。很多人不知道的是,气道管理的重点不是单纯维持血氧,而是要防止误吸和肺部感染。这个患者因为吞咽功能障碍,早期采用了鼻饲饮食,避免了误吸性肺炎的发生。护理人员每两小时听诊肺部一次,及时清除呼吸道分泌物,住院期间没有出现肺部并发症。
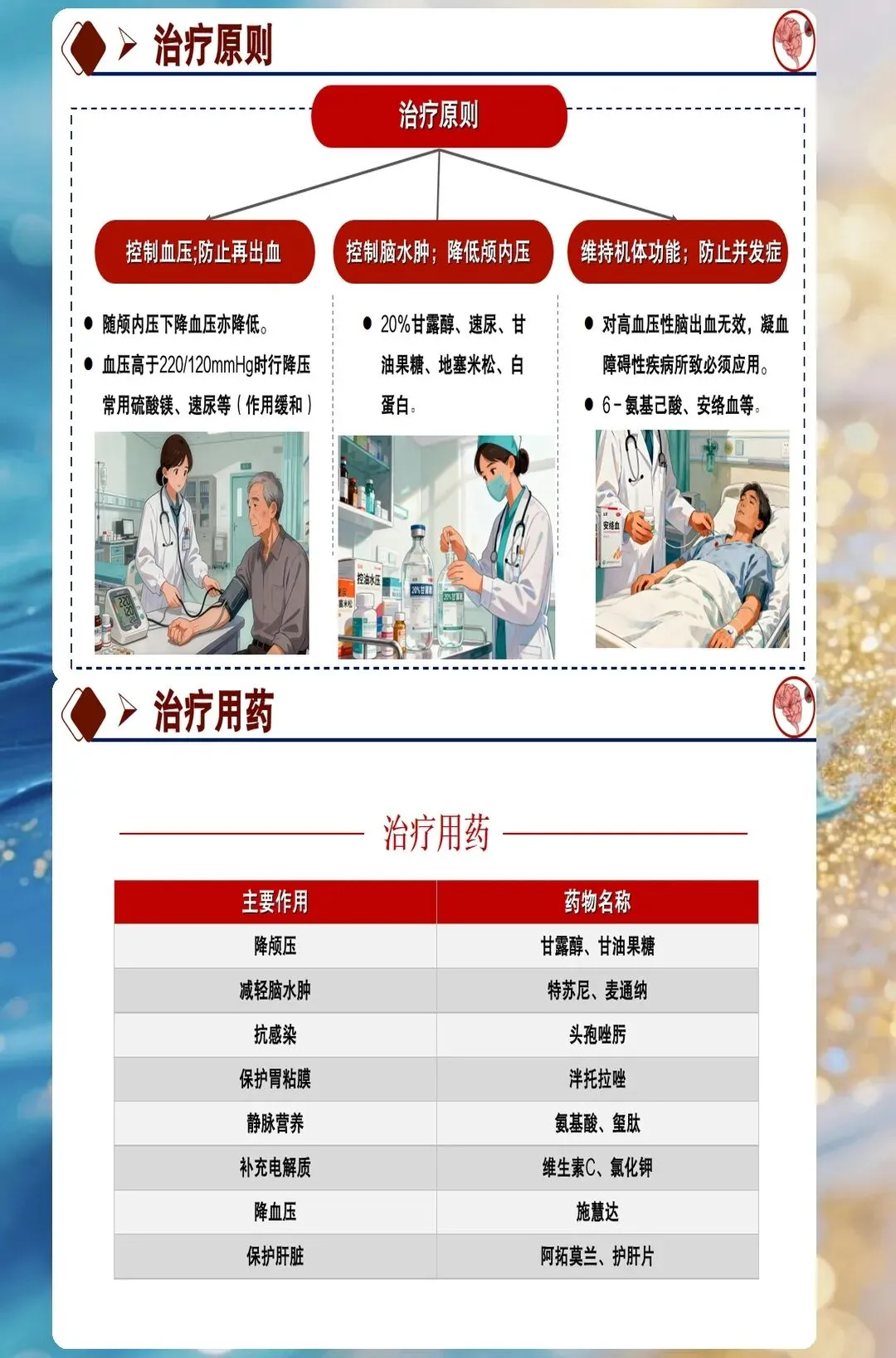
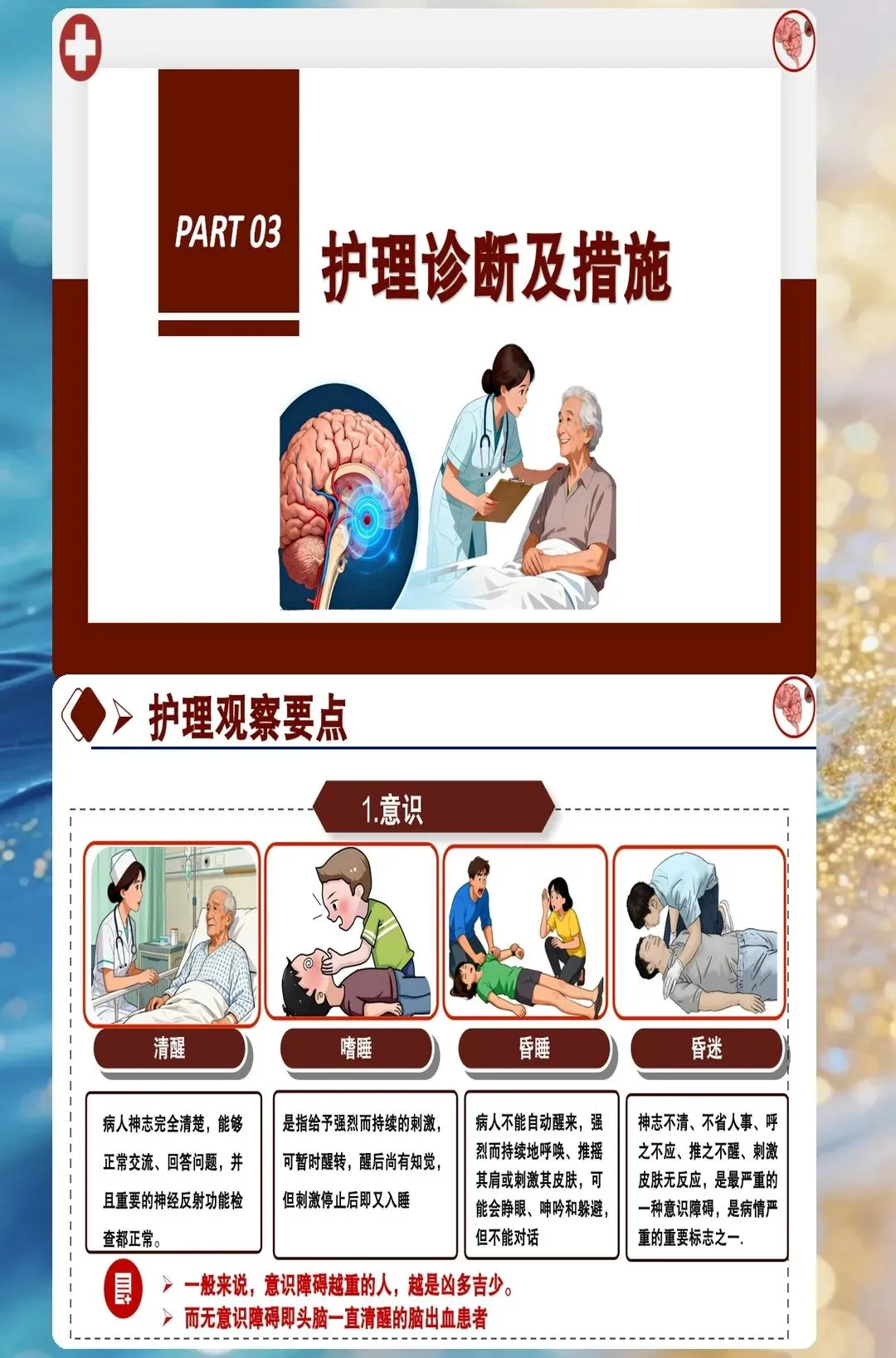
颅内压监测需要护理人员具备敏锐的观察力。脑出血后脑水肿的高峰期在三天到七天,这段时间颅内压会逐渐升高。护理团队每四小时评估一次患者意识状态、瞳孔大小和对光反射,同时监测血压、心率、呼吸的变化。很多人只关注颅内压的数值,其实意识状态的变化更敏感。这个患者在第四天出现了意识模糊、瞳孔不等大,立即报告医生,CT复查发现血肿周围水肿加重,及时调整了脱水治疗方案。很多人不知道的是,抬高床头三十度可以降低颅内压,这是最简单有效的措施,但很多护士只关注药物降颅压,忽略了体位管理。
血压管理是脑出血护理的难点之一。血压过高会加重脑水肿和再出血风险,血压过低又会导致脑灌注不足。护理团队准确执行医生的降压方案,使用微量泵控制药物速度,同时密切监测血压波动。很多人不知道的是,脑出血患者的降压目标是收缩压在一百四十到一百六十毫米汞柱之间,而不是越低越好。这个患者入院时血压每分一百八十,护理人员按照医嘱使用乌拉地尔,六小时内将血压逐步降到每分一百五十,期间没有出现血压剧烈波动。很多人习惯快速降压,这样反而会导致脑灌注不足。


营养支持要早期介入,不能等到患者完全清醒才开始。脑出血患者处于高分解代谢状态,营养支持对预后影响很大。护理团队在患者入院四十八小时后就开始了肠内营养,从每天五百千卡开始,逐渐增加到目标量。很多人不知道的是,肠内营养不仅能提供营养,还能保护肠黏膜屏障功能,减少细菌移位。护理上要注意营养液的温度、速度和浓度,从慢到快逐步增加,同时观察有无腹胀、腹泻、反流等并发症。这个患者在营养支持期间没有出现严重的胃肠道反应,白蛋白和前白蛋白逐步回升。
深静脉血栓的预防要采取综合措施。脑出血患者偏侧肢体瘫痪,血液处于高凝状态,是深静脉血栓的高危人群。护理团队每天给患者做被动肢体功能锻炼,每天三次,每次二十分钟。同时使用间歇充气加压装置,每天测量下肢周径,观察有无肿胀和疼痛。很多人只关注患侧肢体,其实健侧肢体也要活动,防止过度疲劳。这个患者住院期间出现了轻微的下肢肿胀,及时发现后使用了弹力袜,没有进展为深静脉血栓。很多人不知道的是,深静脉血栓的临床表现不典型,很多患者没有明显肿胀,只表现为轻微疼痛或发热。
压疮预防要从细节做起。脑出血患者长期卧床,压疮风险很高。护理团队建立了系统的压疮预防方案,包括减压设备、营养支持、皮肤护理、体位摆放等。气垫床是常用设备,但很多人不知道不同类型的气垫床适用不同风险等级的患者。低风险患者用普通床垫可能就够了,超高危患者可能需要交替压力床垫。护理团队每两小时给患者翻身一次,翻身时采用轴线翻身法,保持头颈躯干在一条线上。这个患者住院期间没有出现压疮,体现了预防措施的有效性。
康复护理要从早期开始。很多人认为脑出血患者要等到病情稳定后才开始康复训练,其实早期康复能促进神经功能恢复。护理团队在患者生命体征稳定后四十八小时就开始了床边康复训练,包括良肢位摆放、被动关节活动、坐位平衡训练等。很多人不知道的是,康复训练的强度要循序渐进,不能过度疲劳。这个患者在两周内从卧床到坐起再到站立,神经功能恢复比预期要好。很多人忽视早期康复,认为患者昏迷没有知觉,其实早期康复能为后期恢复打基础。