子宫破裂的诊治丨ppt
- 2026-04-10 18:55:14
1. 概述
子宫破裂指妊娠期或分娩过程中子宫体部或下段破裂,少见但严重,多发生于分娩期,是孕产妇死亡重要原因。
2. 病因
子宫手术史(瘢痕子宫):常见原因,如多种子宫手术,术后瘢痕在妊娠晚期或分娩期因宫腔压力增高可能破裂,感染等因素增加破裂风险。
梗阻性难产:如头盆不称等情况,临床已少见但需重视。
不协调收缩或过强收缩:包括自发性或药物使用所致。
产科手术损伤:如不当助产手术,胎盘植入强行剥离等也可致破裂。
其他:子宫先天发育异常使局部肌层菲薄可致自发破裂。
3. 临床表现
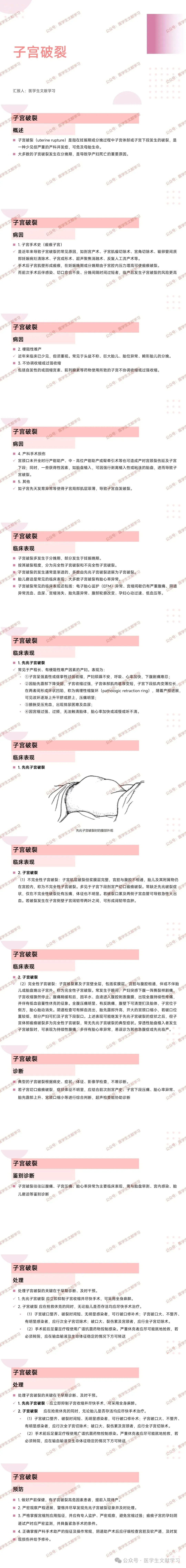
先兆子宫破裂
症状:多见于产程长、有梗阻因素产妇,表现为子宫强直性或痉挛性过强收缩,产妇烦躁不安,呼吸心率加快,下腹剧痛;有排尿困难及血尿;因宫缩过强无法触清胎体,胎心率异常。
体征:出现病理性缩复环且逐渐上升,压痛明显。
子宫破裂
不完全性子宫破裂:子宫肌层破但浆膜层完整,多见于子宫下段剖宫产切口瘢痕破裂,常缺先兆症状,破裂处压痛,若累及血管可致大出血,若在侧壁可形成阔韧带血肿。
完全性子宫破裂:子宫壁全层破裂,宫腔与腹腔相通,产妇突感下腹撕裂样剧痛,子宫收缩停止,后出现全腹持续性疼痛及休克征象,全腹压痛、反跳痛,腹壁下扪及胎体,子宫位于侧方,胎心胎动消失,阴道检查有鲜血流出等,子宫体部瘢痕破裂常无先兆典型症状,穿透性胎盘植入致破裂易误诊。
4. 诊断
典型者根据病史、症状、体征、影像学检查可诊断,子宫切口瘢痕破裂者需综合多因素判断,超声可协助诊断。
5. 鉴别诊断
需与胎盘早剥、宫内感染、胎儿窘迫等鉴别,主要依据临床表现。
6. 处理
先兆子宫破裂:立即抑制子宫收缩并尽快手术,全身麻醉。
子宫破裂:抢救休克同时尽快手术,根据破口情况选择破口修补术、次全子宫切除术或全子宫切除术,手术前后用广谱抗菌药物控制感染,严重休克者就地抢救或生命体征稳定后转送。
7. 预防
做好产前保健,高危因素患者提前入院待产;严密观察产程进展,尽早发现处理先兆征象;严格掌握宫缩剂应用指征并专人监护;瘢痕子宫阴道试产严密监测并具备紧急手术条件;正确掌握产科手术助产指征及操作,术后检查软产道及时修补损伤。

免责声明!(点击查看)
