【医学PPT】 危重患者早期识别与规范处理:识别要点,急救关键!
- 2026-04-07 00:45:28
【医学PPT】 危重患者早期识别与规范处理:识别要点,急救关键!




获取完整原版PPT课件直达地址:请点下方“阅读原文”

完整原版PPT获取:点击下载
各位同事大家好,今天我和大家分享的内容是危重患者早期识别及处理。在临床工作中,我们常会遇到患者病情突然变化的情况,早期识别、及时干预,是保障患者安全、提升抢救成功率的核心。

首先我们要了解危重患者的核心特点,这类患者病情严重、变化快,常伴有多器官功能不稳定、生命体征波动,且多数存在意识障碍、卧床、置管多、进食困难等情况。及时准确评估病情,不仅能为医生诊疗提供依据,还能减少误诊漏诊,降低医疗风险。

作为临床护士,病情观察需要具备高度责任心、敏锐观察力、扎实理论功底和应急处置能力。我们要熟练掌握呼吸衰竭、休克、昏迷等急危重症的典型表现,不放过任何细微的病情变化。

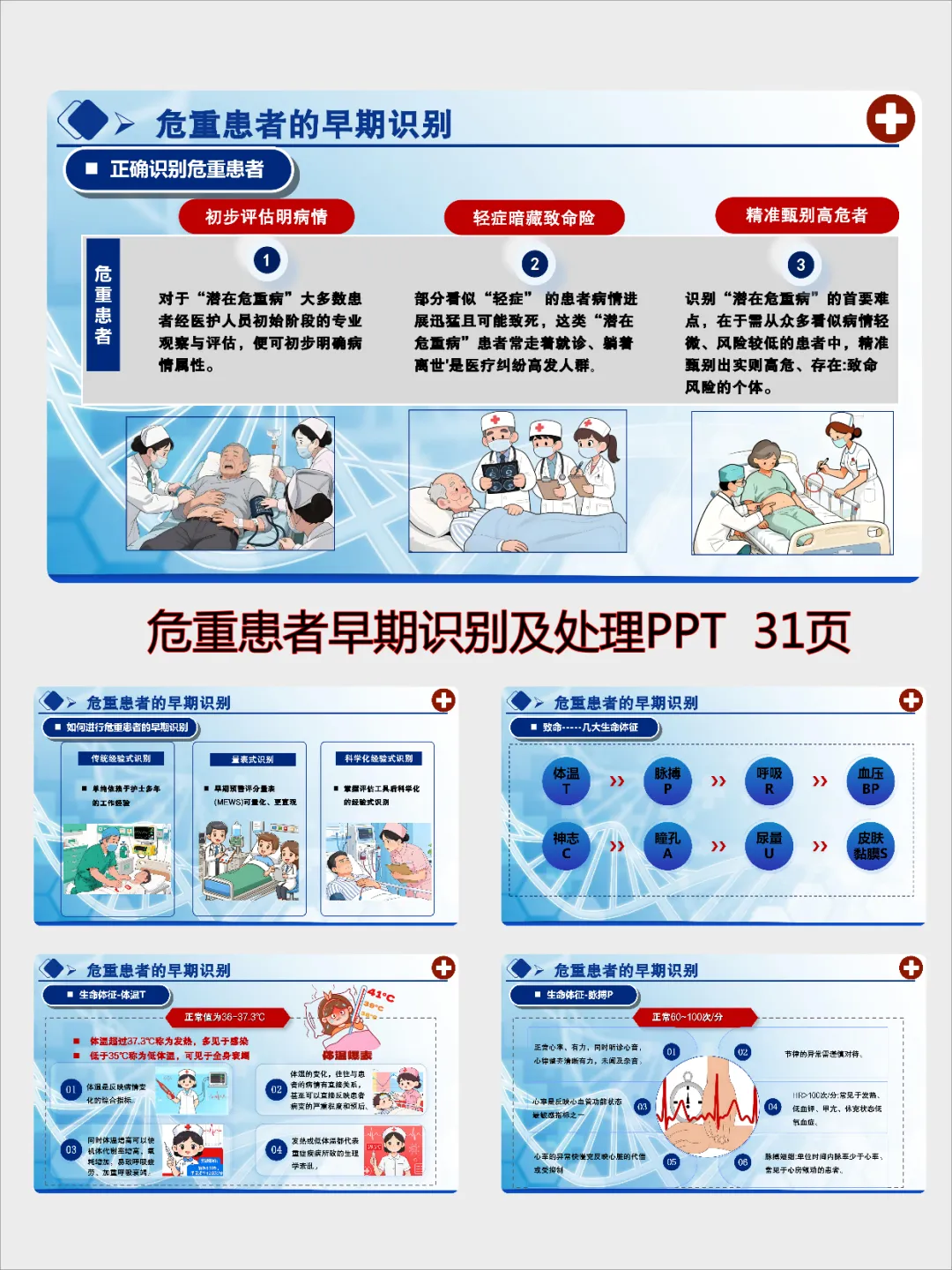
早期识别是本次分享的重点。我们可以通过生命八征快速判断,包括体温、脉搏、呼吸、血压、神志、瞳孔、尿量、皮肤黏膜。体温过高或过低都提示生理紊乱;脉搏过快、节律异常反映心脏功能异常;呼吸过快或过慢是脏器功能障碍的重要信号;血压下降需警惕休克;烦躁、嗜睡往往是休克早期或意识障碍的表现;瞳孔异常提示中毒、脑疝或心跳停止风险;尿量减少提示灌注不足;皮肤湿冷、发绀、出血则分别提示休克、缺氧、凝血功能异常。同时夜间要重点关注新入院、诊断不明、术后及病情不稳定的患者,重点观察呼吸、循环和意识状态。

最后是危重患者的初步处理,原则是先救命再治病,优先保障生命安全。通用流程遵循 ABCDE 原则,摆放合适体位,开放气道,有效吸氧,建立静脉通路,纠正水电酸碱失衡。针对呼吸困难、大出血、昏迷、濒死等不同紧急情况,快速采取对应急救措施,必要时配合高级生命支持。

总之,危重患者的早期识别与快速处理,是我们每一位医护人员必须掌握的核心技能。只要我们紧盯关键体征、规范处置流程,就能牢牢守住患者生命安全的第一道防线。

本文来自网友投稿或网络内容,如有侵犯您的权益请联系我们删除,联系邮箱:wyl860211@qq.com 。
