股骨颈骨折护理查房-PPT模板-分享:多学科协作诊疗思维与快速康复护理路径全解析
- 2026-04-03 21:35:51



一、病例汇报与病史采集
规范的护理查房始于全面的病例信息收集。患者基本信息包括年龄、性别、职业、文化程度等社会人口学特征,这些信息直接影响沟通方式和康复计划的制定。既往病史需要重点关注骨质疏松、心脑血管疾病、糖尿病、慢性阻塞性肺疾病等老年常见合并症,这些基础疾病不仅影响手术决策,也决定了围术期管理的重点。用药史特别要关注抗凝药物、糖皮质激素等可能影响骨折愈合和手术风险的药物,需要术前评估停药时机和替代方案。
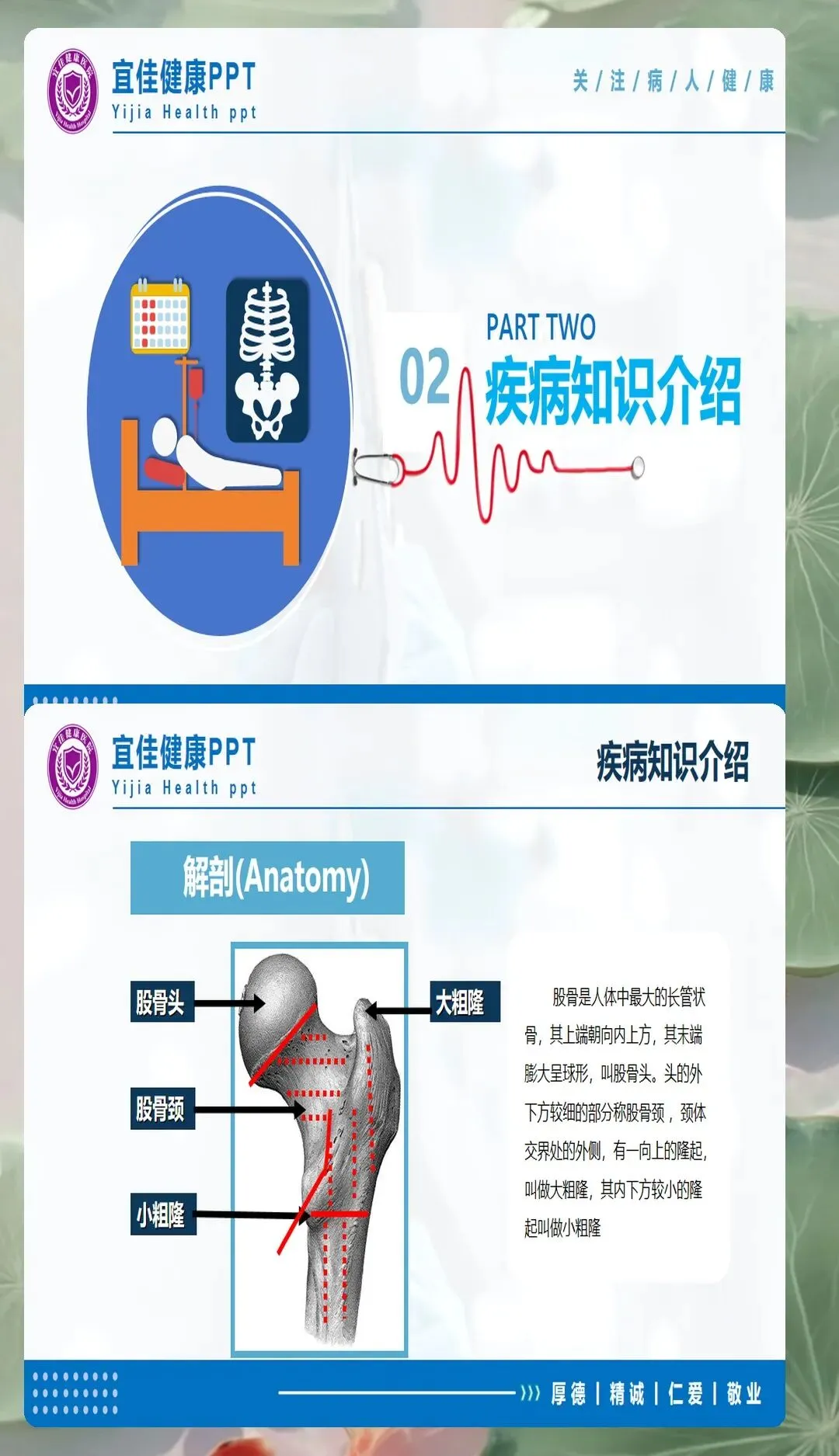
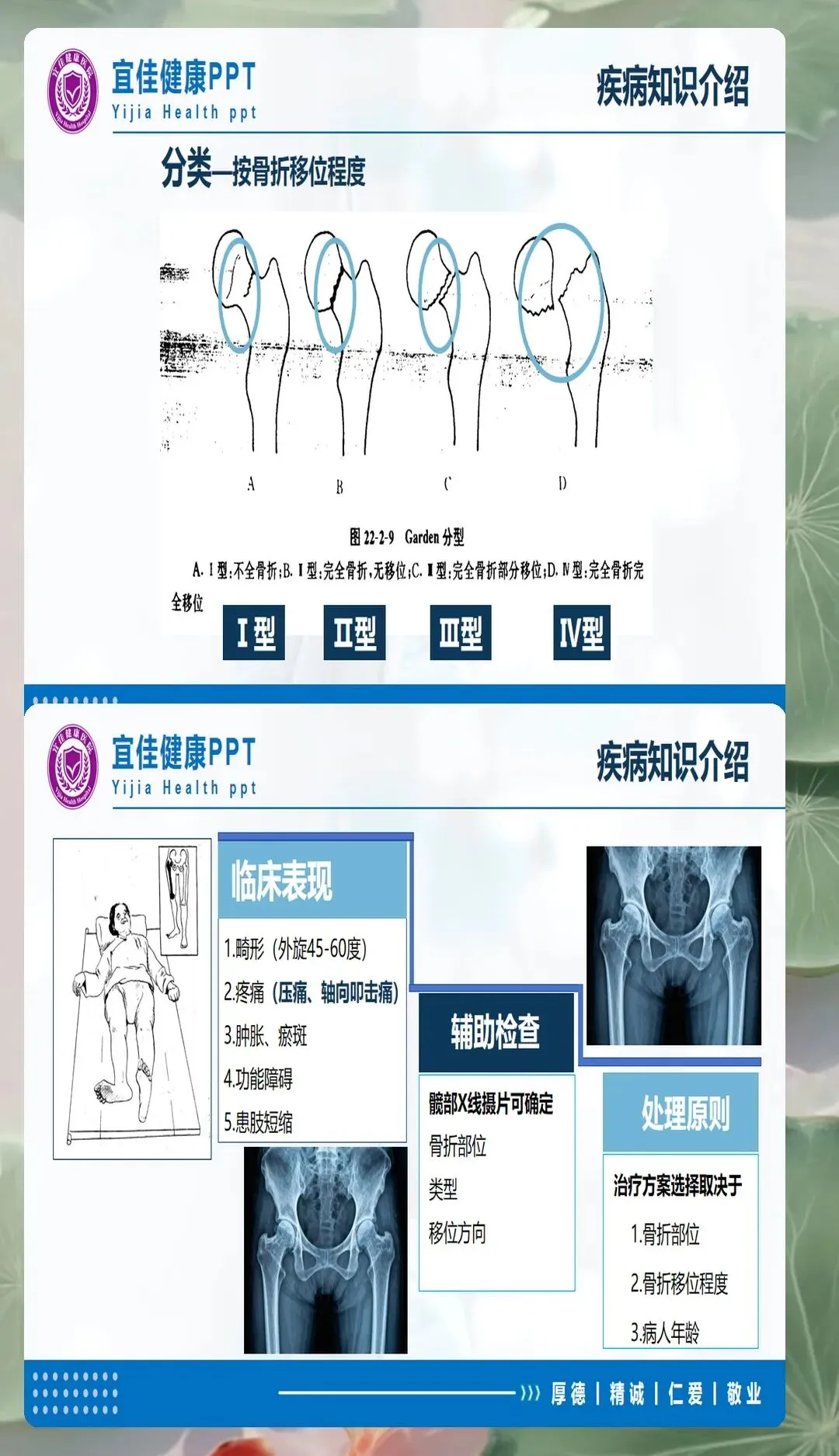
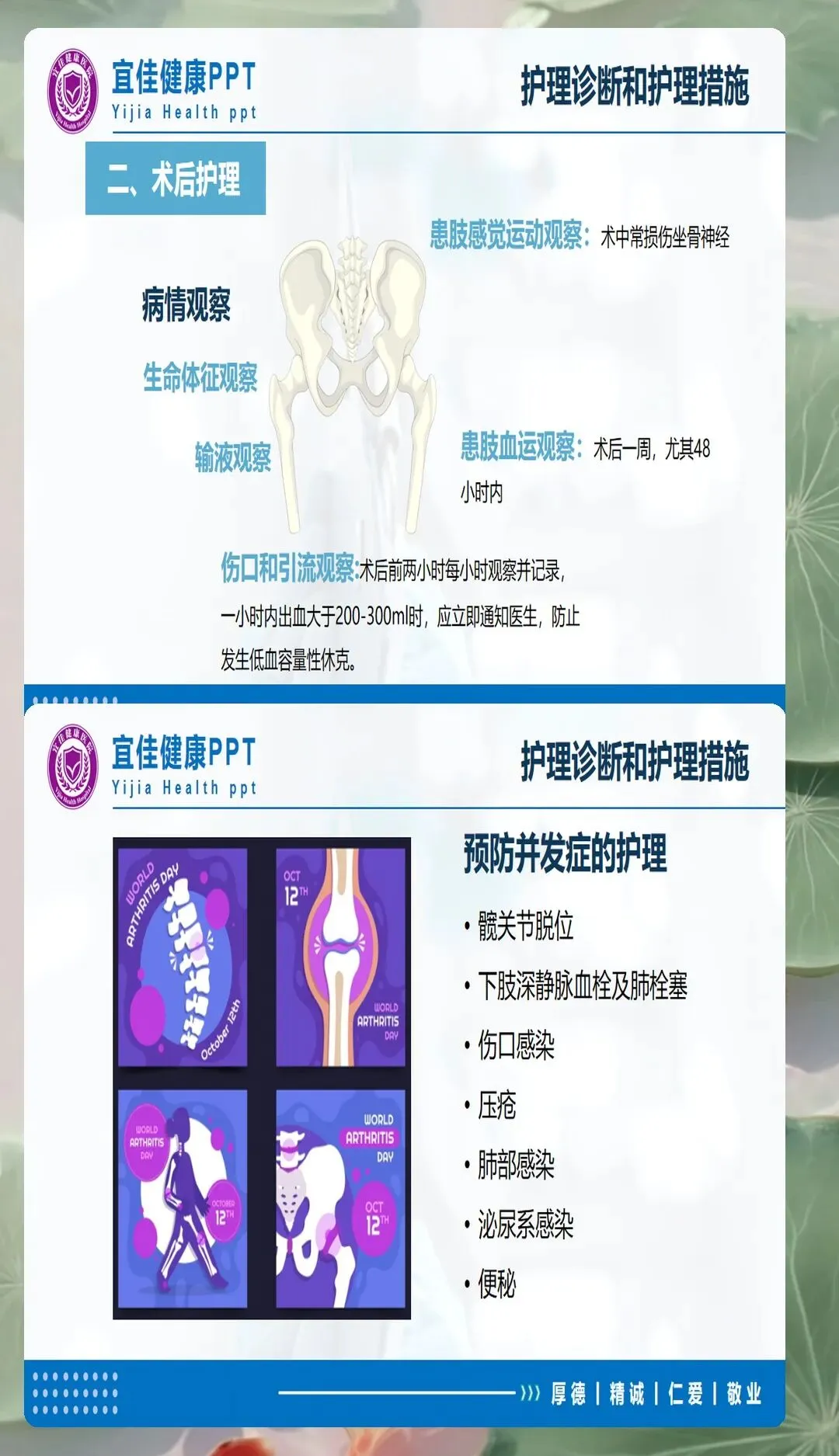
受伤机制的详细了解有助于判断骨折类型和损伤程度。股骨颈骨折多为低能量损伤,常见于站立位摔倒、滑倒等日常活动;少数年轻患者可能由高能量损伤如车祸、高处坠落引起。疼痛部位多在腹股沟区,可向大腿内侧或膝部放射。查体典型表现为患肢短缩、外旋畸形,通常外旋45-60度,患侧大转子突出,纵向叩击痛阳性。影像学检查首选X线正侧位片,对于隐匿性骨折可考虑CT或MRI进一步明确诊断。
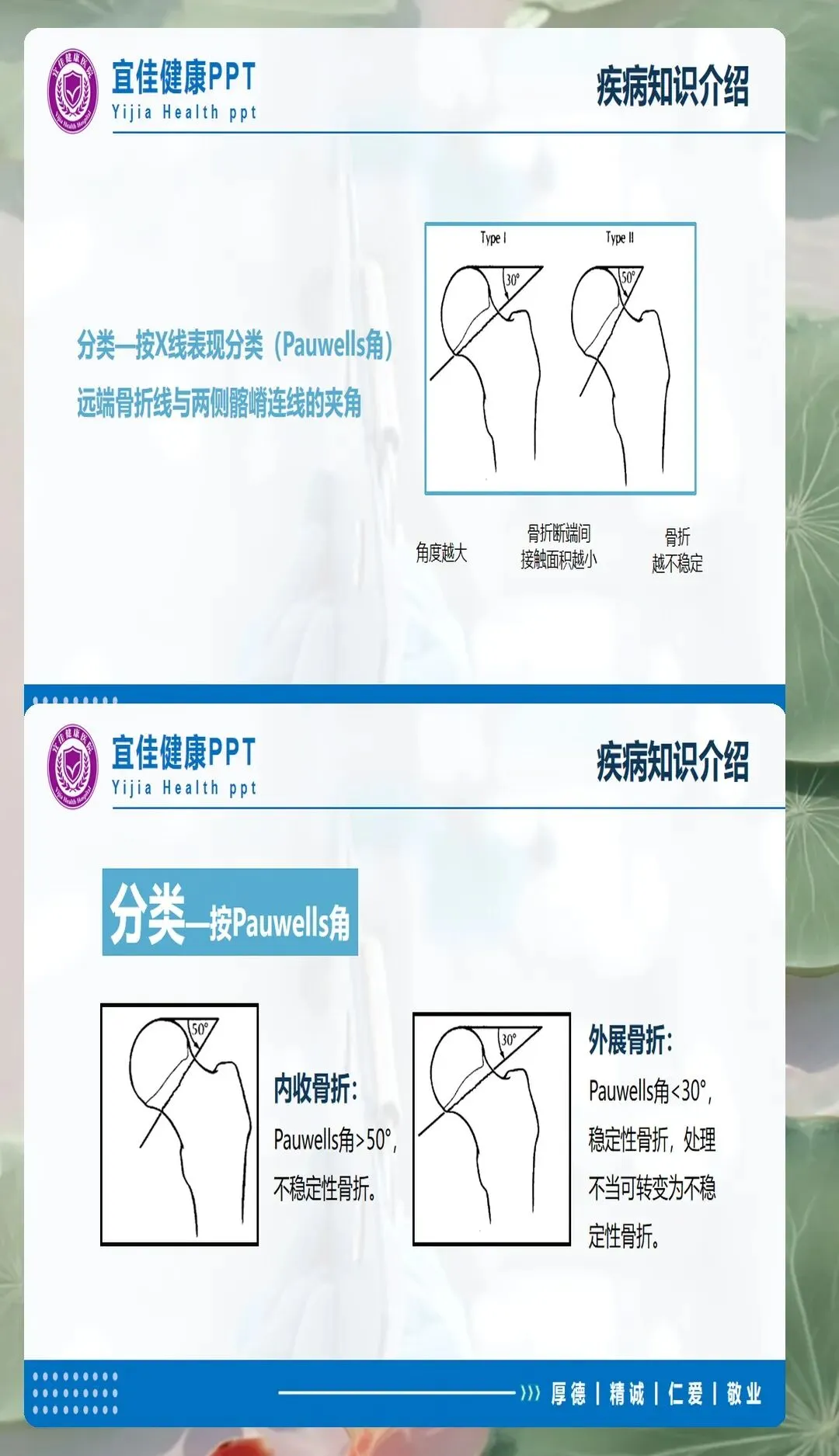
骨折分型对预后判断和治疗选择至关重要。Garden分型根据X线片上骨折移位程度分为四型:Ⅰ型为不完全嵌插骨折,Ⅱ型为完全骨折无移位,Ⅲ型为部分移位,Ⅳ型为完全移位。Pauwels分型根据骨折线与水平面夹角分型,角度越大剪切力越大,不愈合风险越高。这些分型信息为护理评估提供了重要依据,不同分型的患者在制动要求、活动限制、功能锻炼等方面存在差异。
二、术前护理评估与干预
术前护理评估需要系统全面,涵盖生理、心理、社会等多个维度。生理评估重点包括疼痛评分、营养状态、心肺功能、认知状态等。老年患者常合并多种慢性疾病,需要评估心功能分级、肺功能储备、血糖控制水平、肾功能状况等,为手术耐受性评估提供依据。营养评估可采用微型营养评定量表,评估白蛋白、前白蛋白等营养指标,制定营养支持计划。
疼痛管理是术前护理的核心任务。股骨颈骨折患者通常经历剧烈疼痛,需要及时有效的镇痛措施。采用多模式镇痛策略,包括非药物干预如体位调整、冷敷、放松训练,以及药物镇痛如对乙酰氨基酚、NSAIDs、弱阿片类药物等。需要注意的是,老年患者对阿片类药物敏感性增加,容易出现呼吸抑制、意识模糊等不良反应,应严格掌握适应证和剂量。
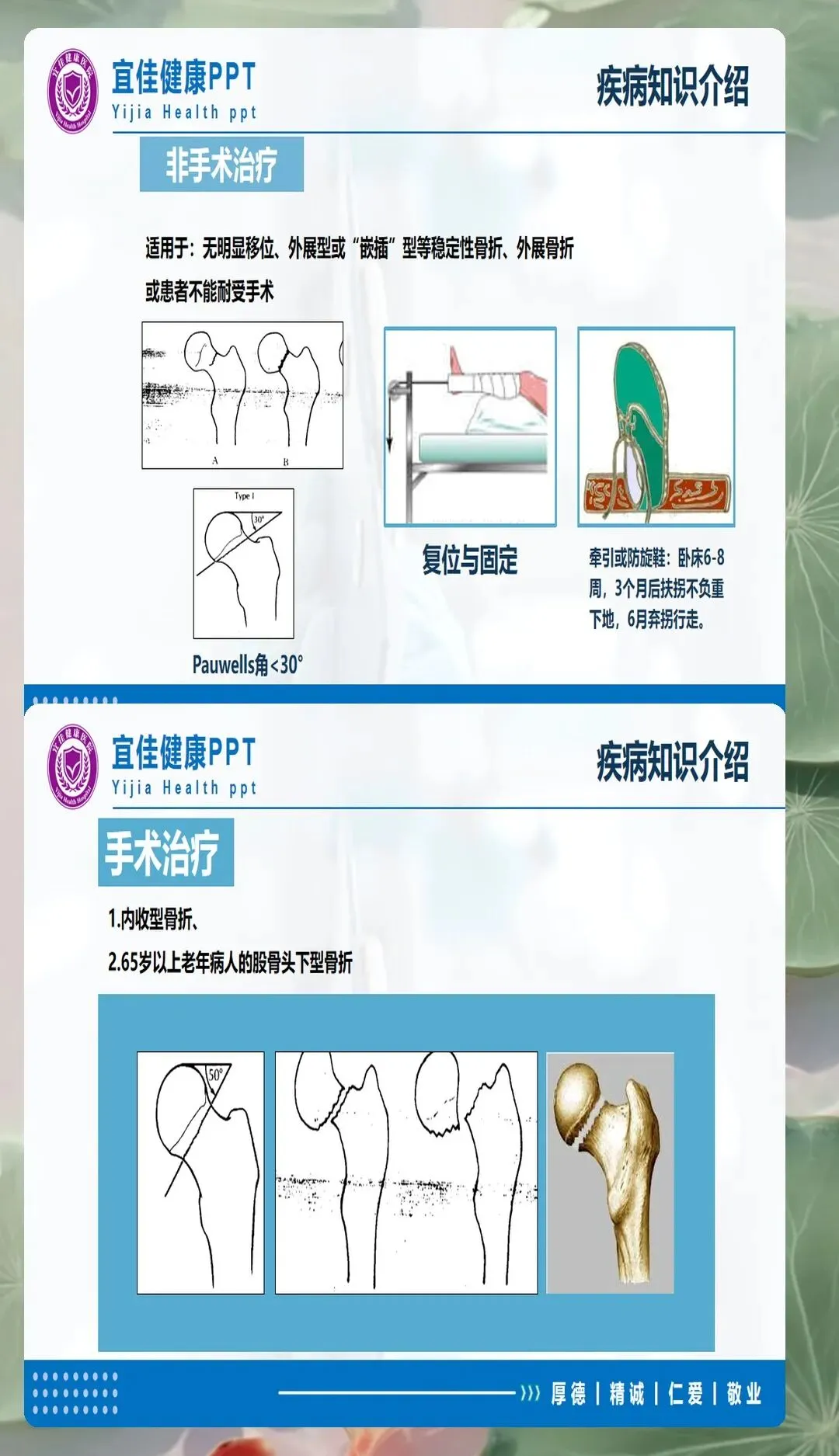
术前牵引是股骨颈骨折的重要治疗措施。对于移位明显的骨折,术前采用皮牵引或骨牵引,重量一般为体重的1/7-1/10,目的是缓解肌肉痉挛、减轻疼痛、防止骨折端进一步移位。牵引护理需要注意观察末梢血液循环、感觉运动功能,预防牵引针眼感染、皮肤压力性损伤等并发症。牵引期间保持有效牵引,避免牵引装置松动或牵引角度改变。
心理护理不可忽视。骨折导致的突发性疼痛、活动受限、对手术的恐惧、对预后的担忧等,都会导致患者产生焦虑、抑郁等负性情绪。护理人员需要建立良好的护患关系,耐心倾听患者感受,提供情感支持。采用健康教育、成功案例分享等方式增强患者信心,调动其主观能动性,积极参与康复训练。对于认知功能障碍的患者,需要与家属充分沟通,了解患者的个性化需求和应对方式。

三、手术方式与术后护理要点
手术方式的选择直接影响术后护理重点。内固定术适用于年轻、骨质较好、移位不明显的GardenⅠ-Ⅱ型骨折,常用手术方式包括空心钉内固定、动力髋螺钉等。人工股骨头置换适用于75岁以上、移位明显的GardenⅢ-Ⅳ型骨折,优点是术后可早期下床活动,减少卧床并发症。全髋关节置换适用于活动量较大、预期寿命较长的患者,功能恢复更好,但手术创伤相对较大。
术后早期护理重点在于生命体征监测和并发症预防。严密监测血压、心率、血氧饱和度等生命体征,观察有无失血性休克表现。老年患者心肺储备功能下降,术后容易出现心律失常、心肌缺血、呼吸衰竭等并发症,需要加强监护。保持呼吸道通畅,鼓励患者深呼吸、有效咳嗽排痰,预防肺部感染。术后早期采取半卧位,床头抬高30-45度,有利于呼吸和引流。
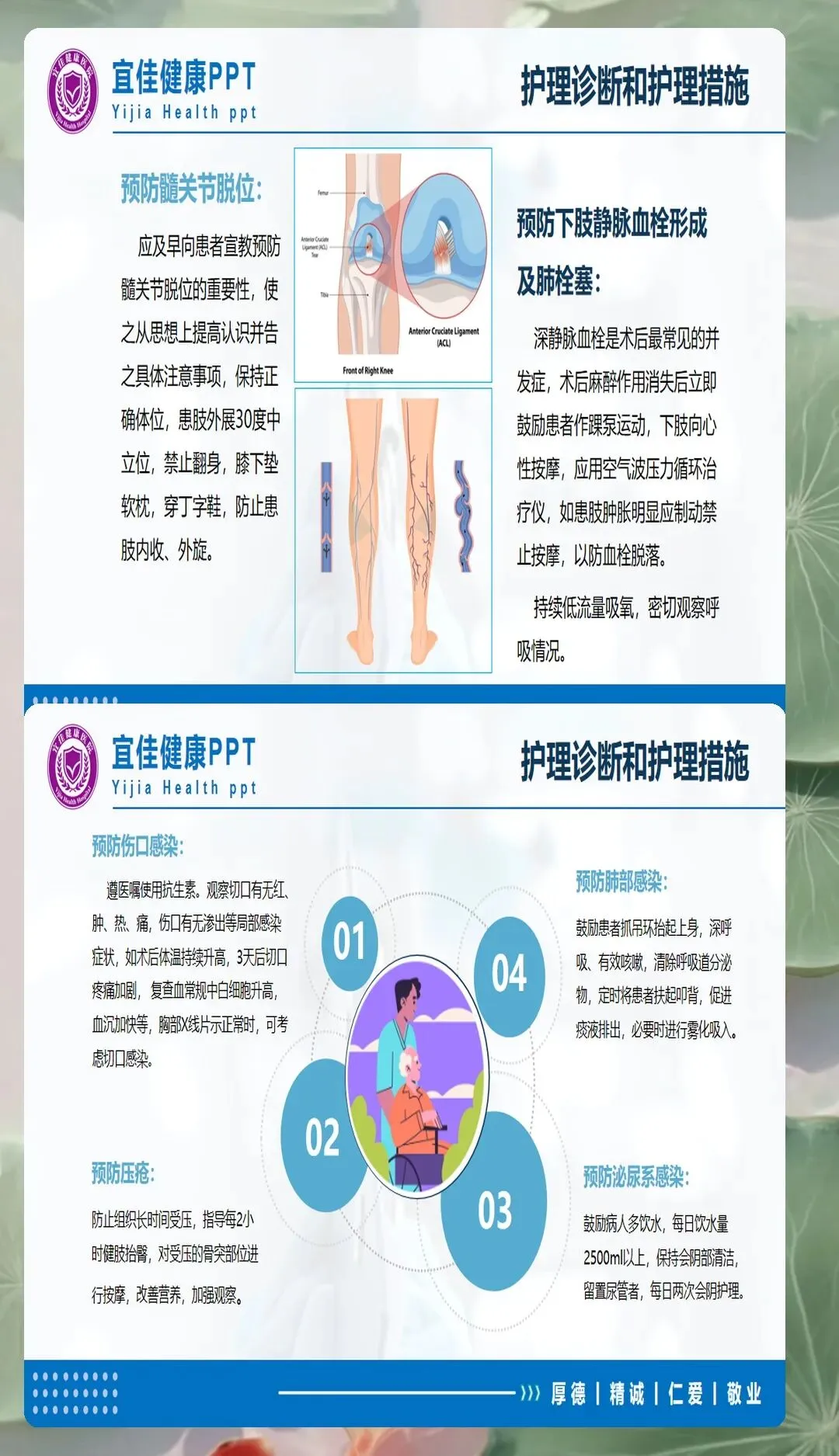
伤口护理是术后护理的重要组成部分。观察切口敷料渗血渗液情况,及时更换污染敷料。保持引流管通畅,观察引流液颜色、性质和量,一般术后24-48小时拔除引流管。警惕深部感染迹象,如发热、切口红肿、疼痛加剧等,及时汇报医生处理。髋关节置换患者需观察有无深静脉血栓形成征象,如患肢肿胀、疼痛、皮温升高、足背动脉搏动减弱等。
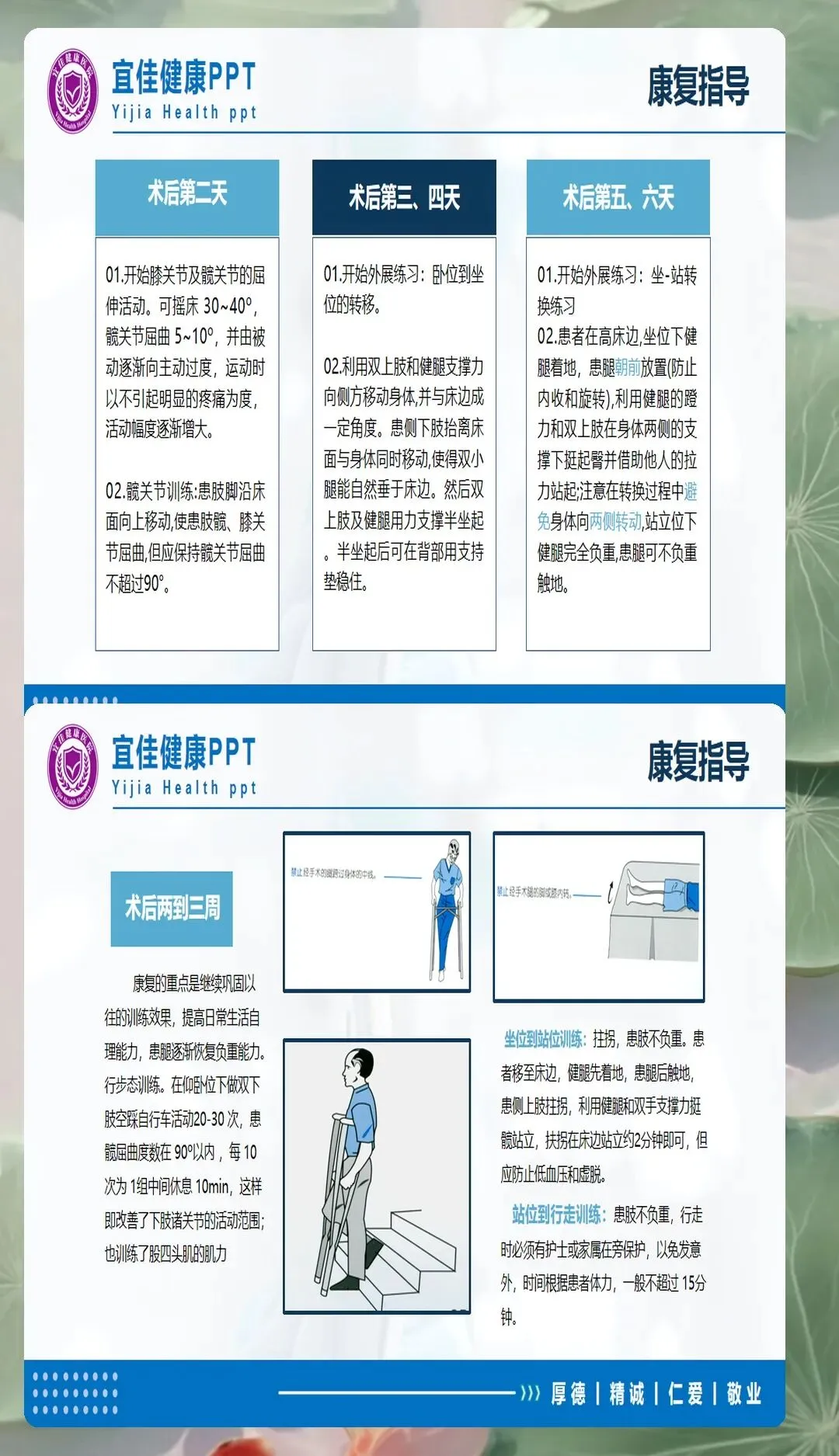
体位护理对预防脱位和促进愈合至关重要。人工关节置换术后,患者应保持患肢外展中立位,避免内收、内旋、过度屈曲,一般髋关节屈曲不超过90度。内固定术后可适度调整体位,但需避免患肢负重。使用防旋鞋或梯形垫固定体位,防止髋关节脱位或骨折端移位。翻身时采用轴线翻身法,保持髋、膝、踝在同一轴线,避免扭曲。