肺结核合并糖尿病护理查房-PPT模板-分享——双病同治与精细化护理实践
- 2026-04-07 09:20:14



护理评估采用系统化方法,从生理、心理、社会、行为四个维度全面了解患者状况。生理评估重点包括呼吸系统状况、血糖代谢状态、营养状况和药物不良反应监测。呼吸系统评估监测体温、咳嗽咳痰性质和量、呼吸困难程度、咯血风险,每日记录痰液颜色性状,定期进行痰涂片和痰培养检查。血糖代谢评估采用动态血糖监测联合指尖血糖监测,全面了解血糖波动规律,识别低血糖和高血糖风险,为胰岛素治疗调整提供依据。营养状况评估采用主观整体评估法,监测体重变化、白蛋白、前白蛋白等营养指标,制定个体化营养支持方案。药物不良反应监测重点关注抗结核药物和降糖药物的不良反应,及时识别和处理。
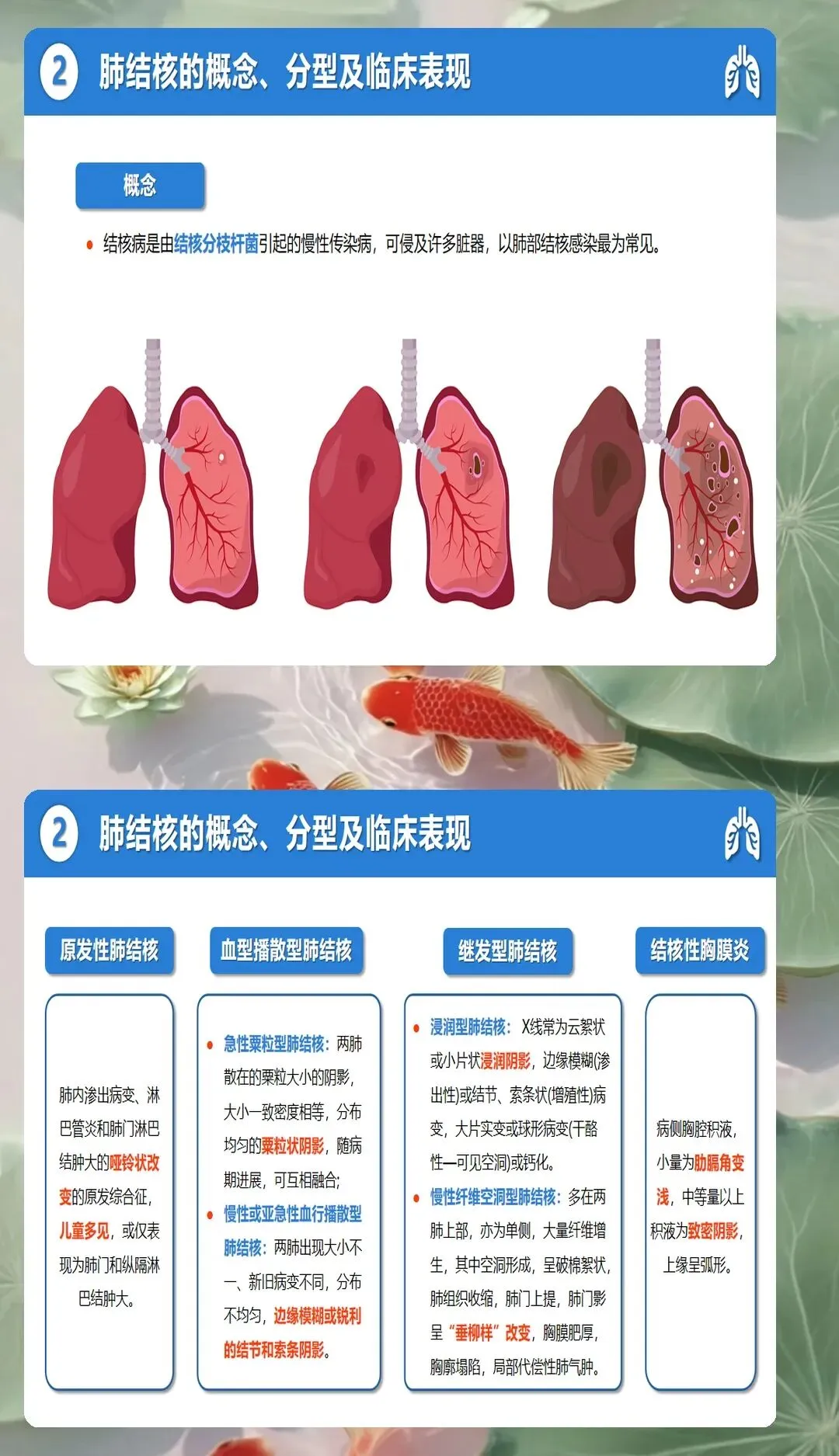
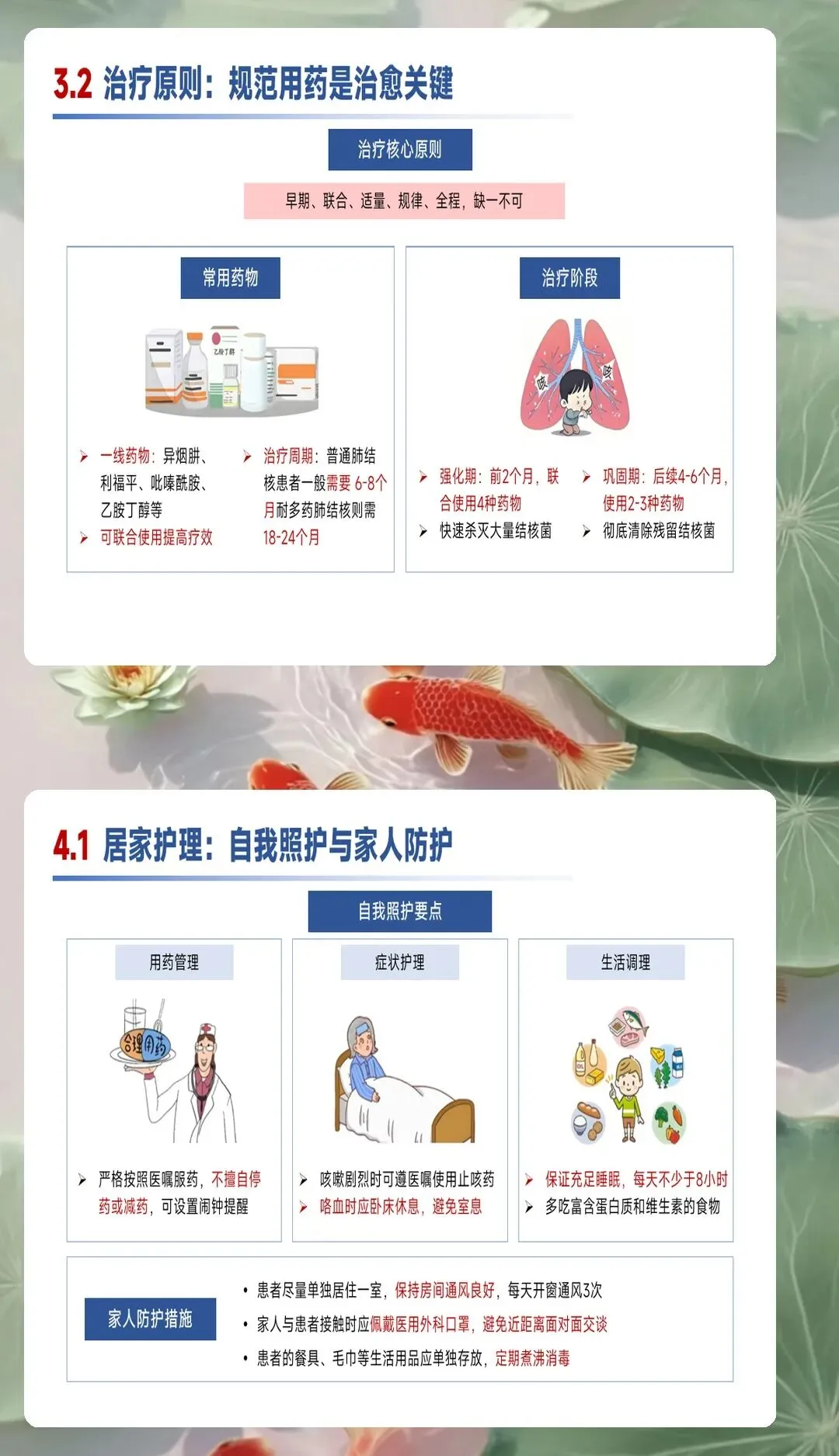
隔离管理是肺结核护理的核心环节。根据传染性评估结果,患者痰菌阳性,需要实施呼吸道隔离。安置在单人隔离病房,保持病房通风良好,每日紫外线消毒两次。患者和家属均需要佩戴口罩,限制探视人数和探视时间,探视者进入病房必须穿戴防护用品。痰液处理严格执行消毒规范,使用专用容器盛装,加入含氯消毒剂浸泡处理后弃去。咳嗽礼仪指导是隔离管理的重要组成部分,教会患者咳嗽时用纸巾捂住口鼻,纸巾放入专用垃圾桶,用流动水洗手或使用快速手消毒剂。隔离期间加强心理护理,缓解孤独感和焦虑情绪,提供必要的娱乐设施和心理支持。
血糖管理是糖尿病护理的核心内容。肺结核患者的血糖控制目标与非糖尿病患者有所不同,需要平衡感染控制、药物疗效和低血糖风险。我们制定的目标血糖范围是空腹7.8至10.0mmolL,餐后2小时不超过11.1mmolL。监测频次为每日七次指尖血糖,包括三餐前、三餐后2小时和睡前,必要时加测凌晨2点血糖。胰岛素治疗采用基础加餐时方案,根据血糖监测结果动态调整剂量。低血糖预防是血糖管理的重要组成部分,建立低血糖风险评估表,对高风险患者加强监测。一旦血糖低于3.9mmolL,立即给予口服葡萄糖或静脉推注50%葡萄糖液,同时寻找低血糖原因,调整治疗方案。护理人员需要掌握各种降糖药物的特点和注意事项,确保用药安全有效。
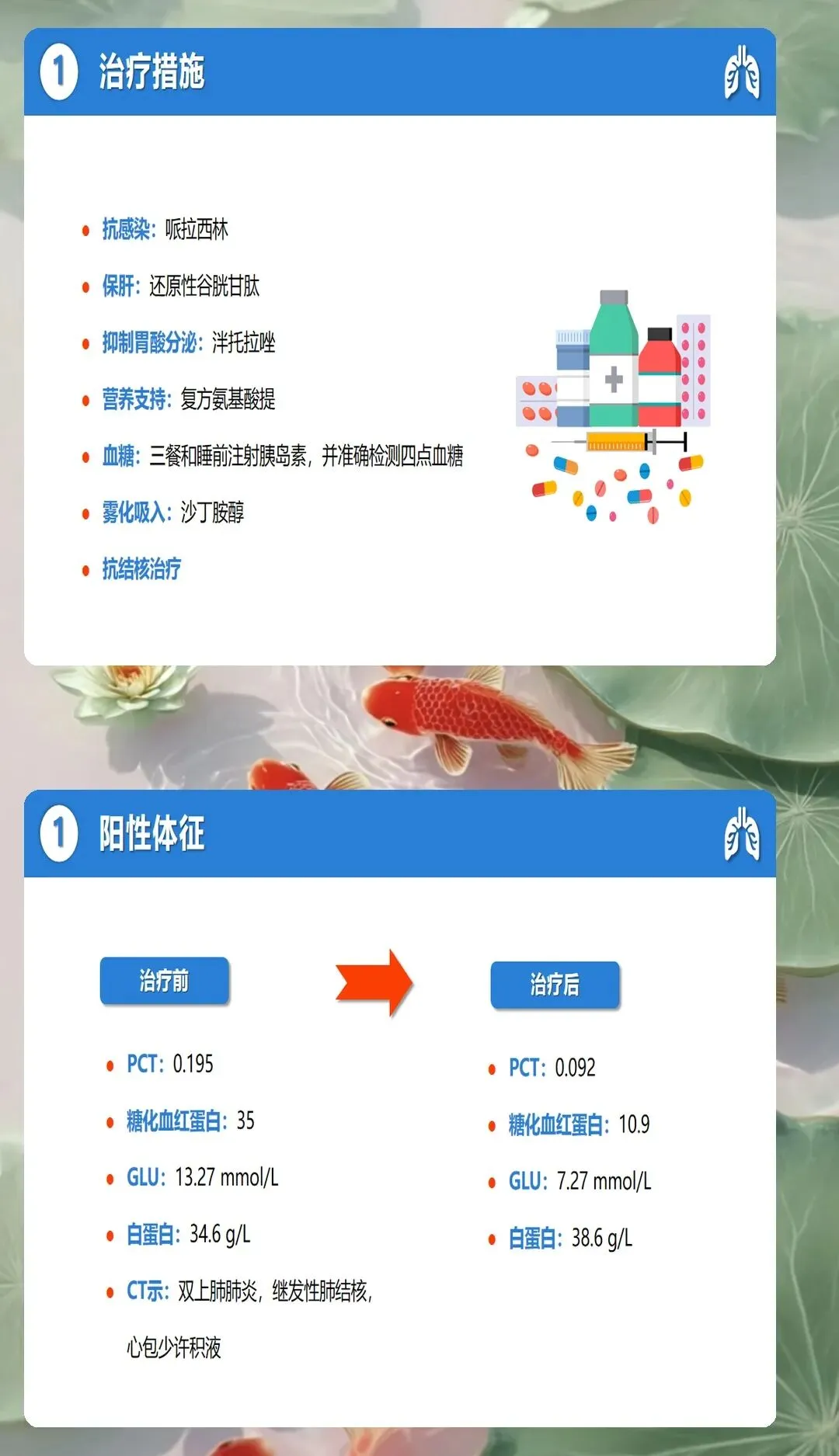
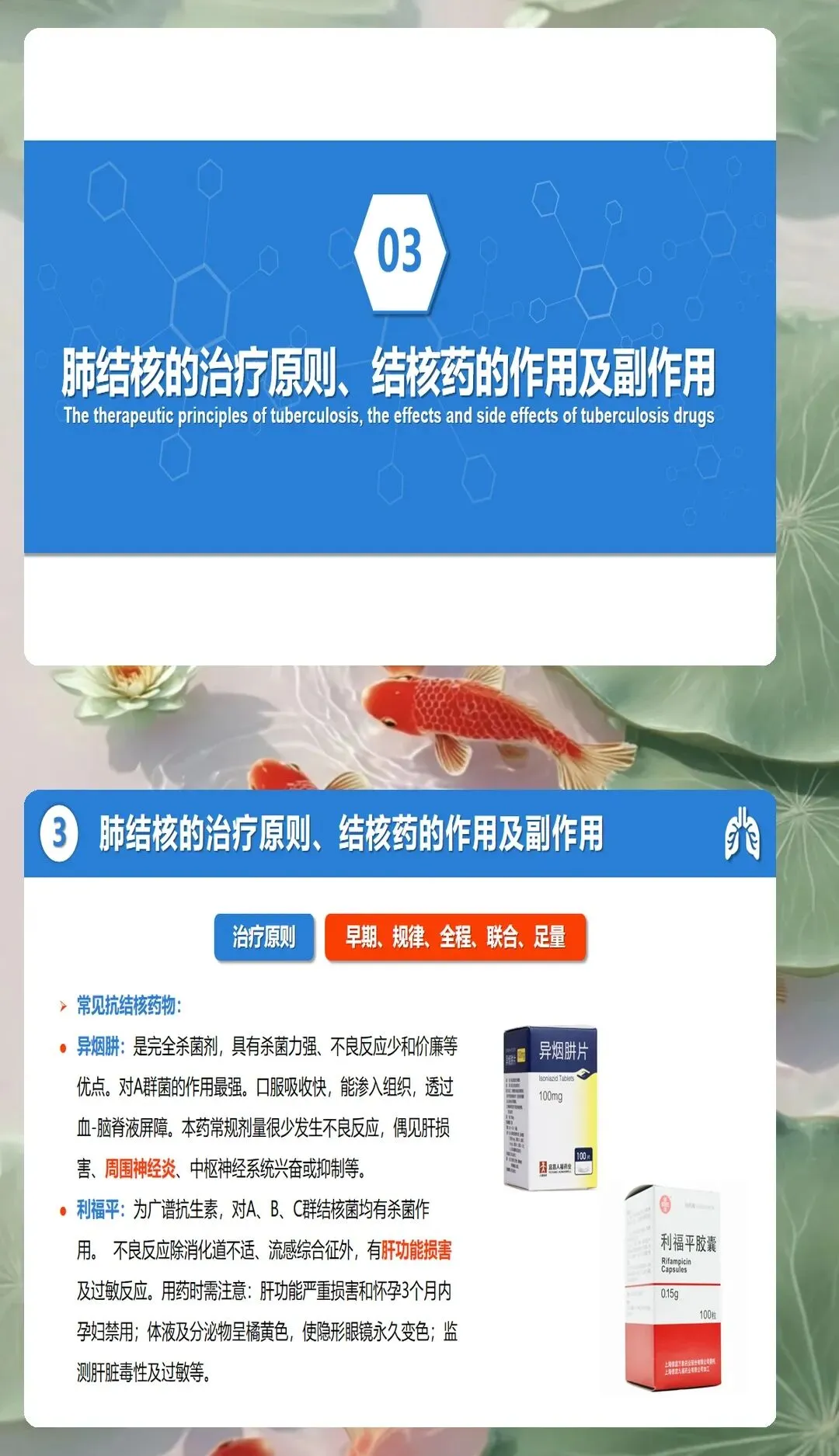
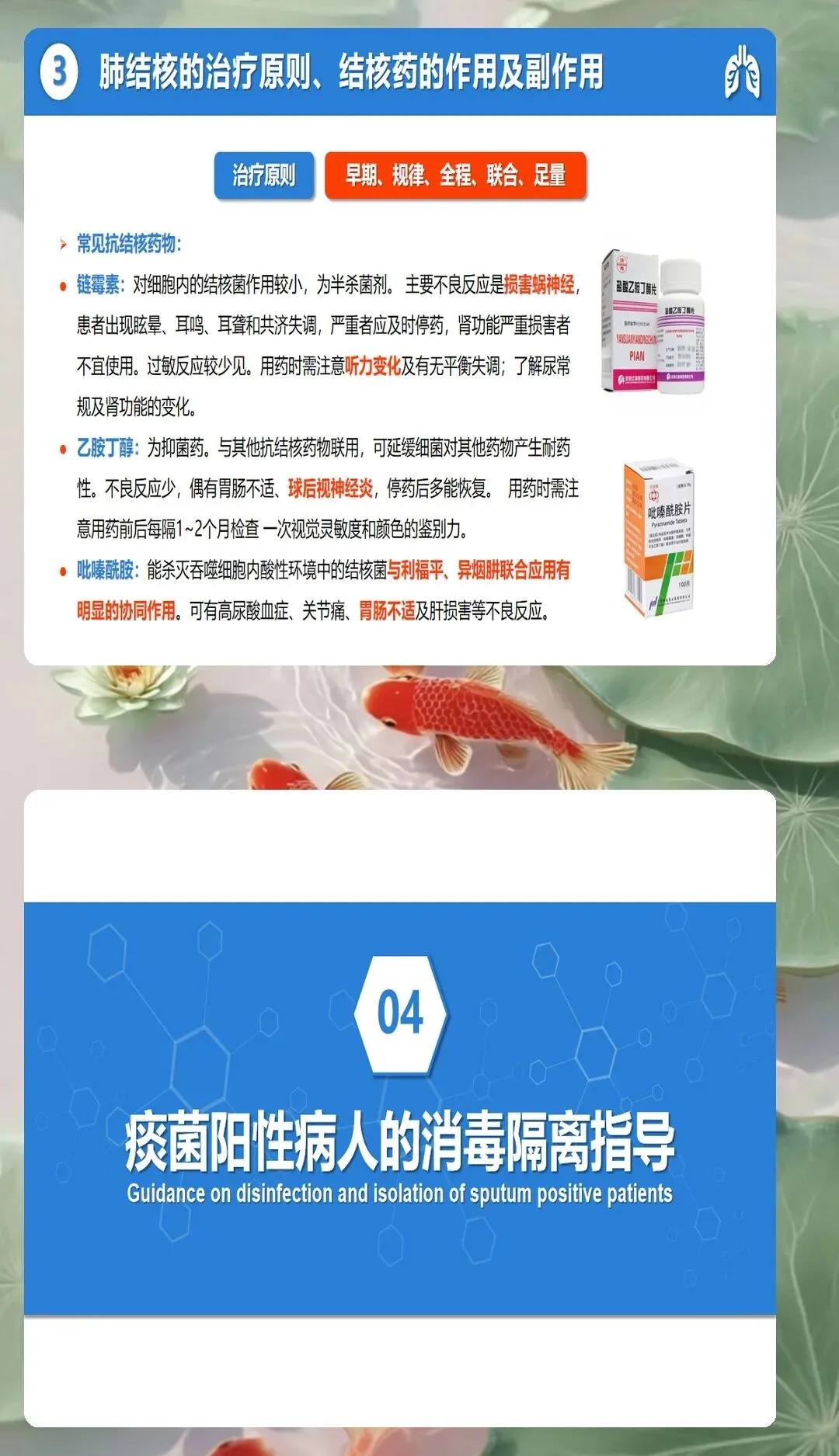
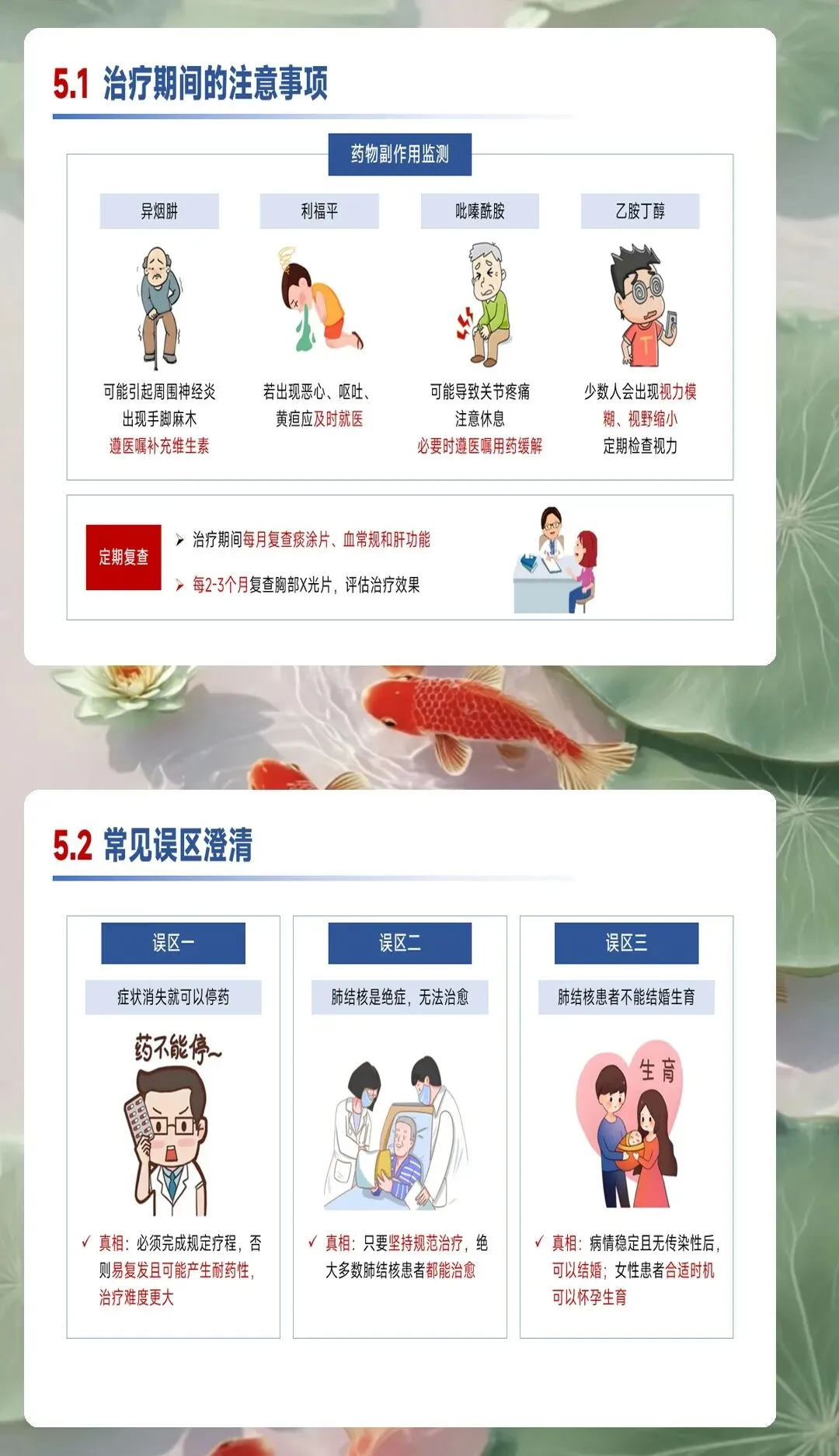
药物治疗管理涉及抗结核药物和降糖药物两类,药物相互作用和不良反应增加护理难度。抗结核治疗采用标准方案,异烟肼、利福平、吡嗪酰胺、乙胺丁醇联合使用,疗程6至9个月。护理人员需要掌握各种药物的作用机制、用法用量、常见不良反应和注意事项。异烟肼可能导致周围神经炎,需要补充维生素B6预防,利福平可能加重糖尿病,需要密切监测血糖变化,吡嗪酰胺可能导致高尿酸血症,需要监测尿酸水平,乙胺丁醇可能引起视神经炎,需要定期检查视力。降糖药物需要根据血糖监测结果调整剂量和种类,避免与抗结核药物产生不良相互作用。建立用药教育清单,教会患者认识药物名称、作用、用法、不良反应和处理方法,提高用药依从性。