急性心肌梗死识别和护理PPT模板
- 2026-06-02 06:20:30

👆👆👆👆👆



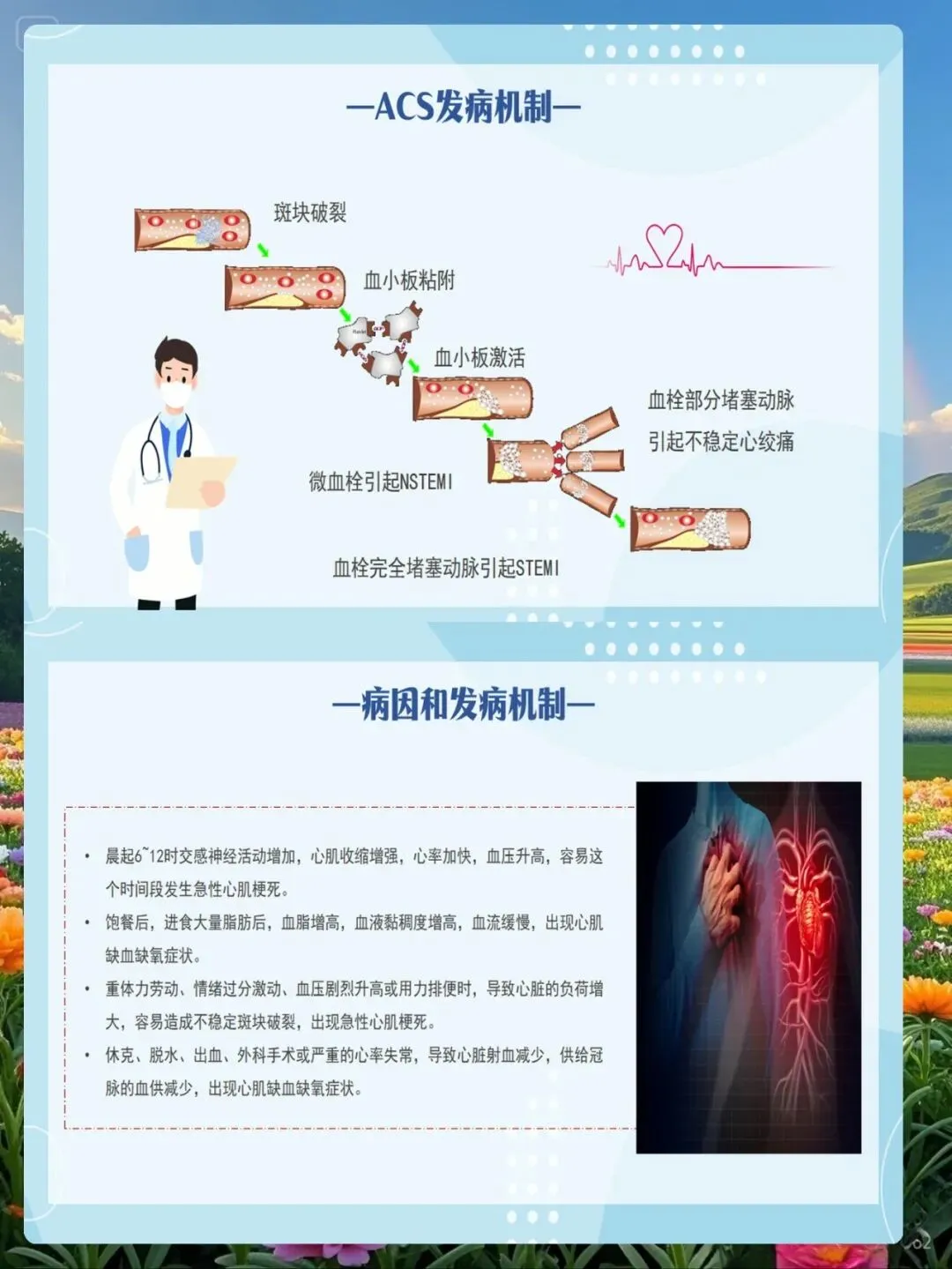


二、早期识别体系:从症状感知到精准评估
AMI的早期识别是抢救成功的关键。传统护理往往依赖患者典型症状才启动应急响应,这往往错失最佳干预时机。2025年推荐采用的"AMI早期预警评分",整合疼痛性质、持续时间、伴随症状、心电图变化、危险因素五个维度,总分0-10分,≥7分为高危AMI,需立即启动胸痛中心流程。


症状评估的深度解构是早期识别的核心。典型胸痛具有三重特征:部位(胸骨后或心前区,可放射至左肩、左臂内侧、下颌)、性质(压榨性、紧缩感、窒息感,非尖锐刺痛)、持续时间(超过15分钟,休息或含服硝酸甘油不缓解)。但护理评估的精髓在于识别不典型表现:约30%患者(尤其是老年、女性、糖尿病患者)可能仅表现为上腹部不适、呼吸困难、乏力或意识模糊,这些"隐形信号"极易误诊为胃炎、哮喘或其他疾病,需保持高度警觉。
心电图动态监测是早期识别的金标准。发病后10分钟内完成12导联心电图,观察ST段弓背向上抬高(≥0.1mV)、T波倒置、病理性Q波等特征性改变。护理需警惕再灌注心律失常(开通闭塞血管后容易出现室性早搏、室速等),这是再灌注成功的标志,但也可能危及生命,需提前准备除颤仪。




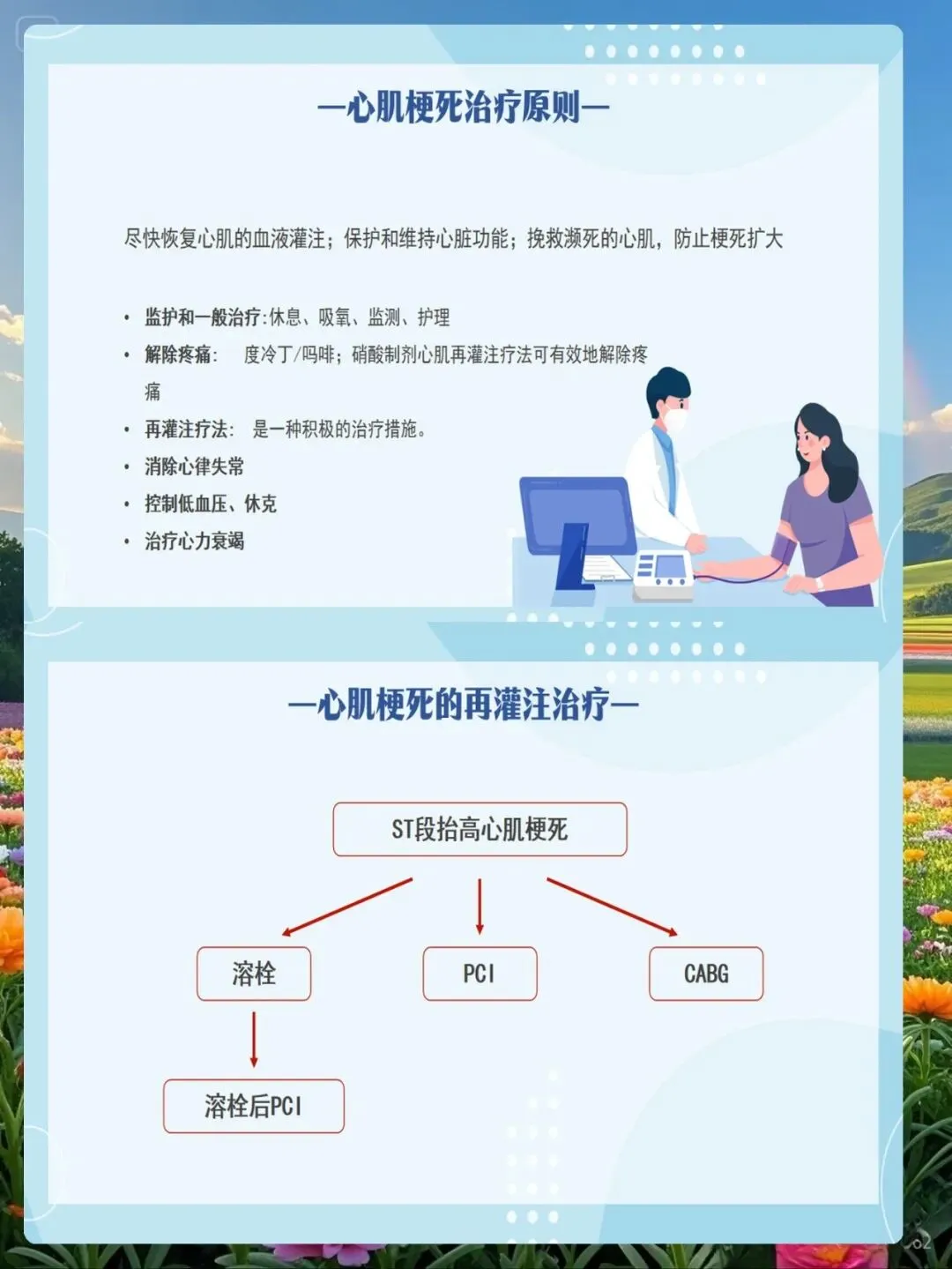



















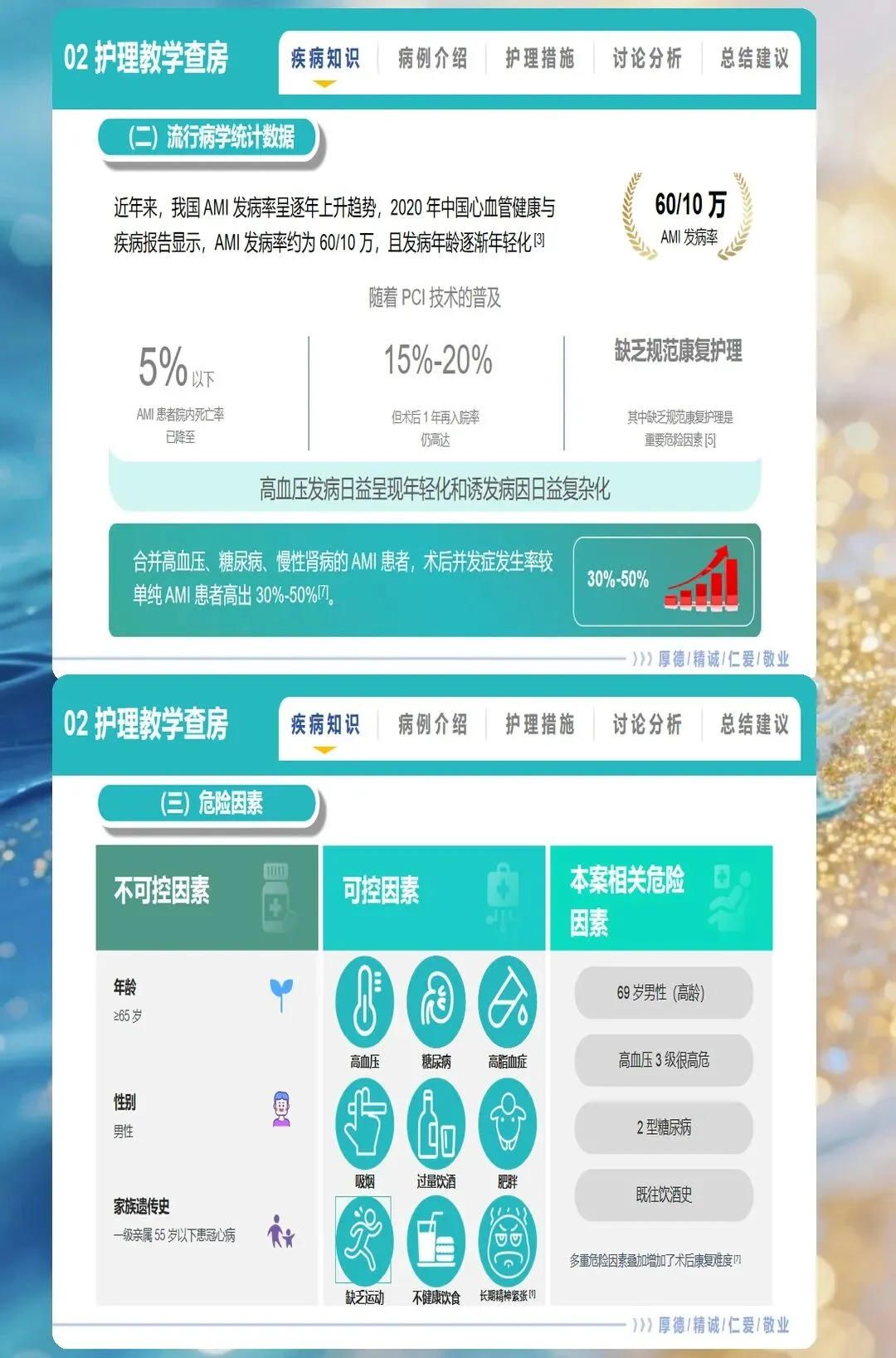





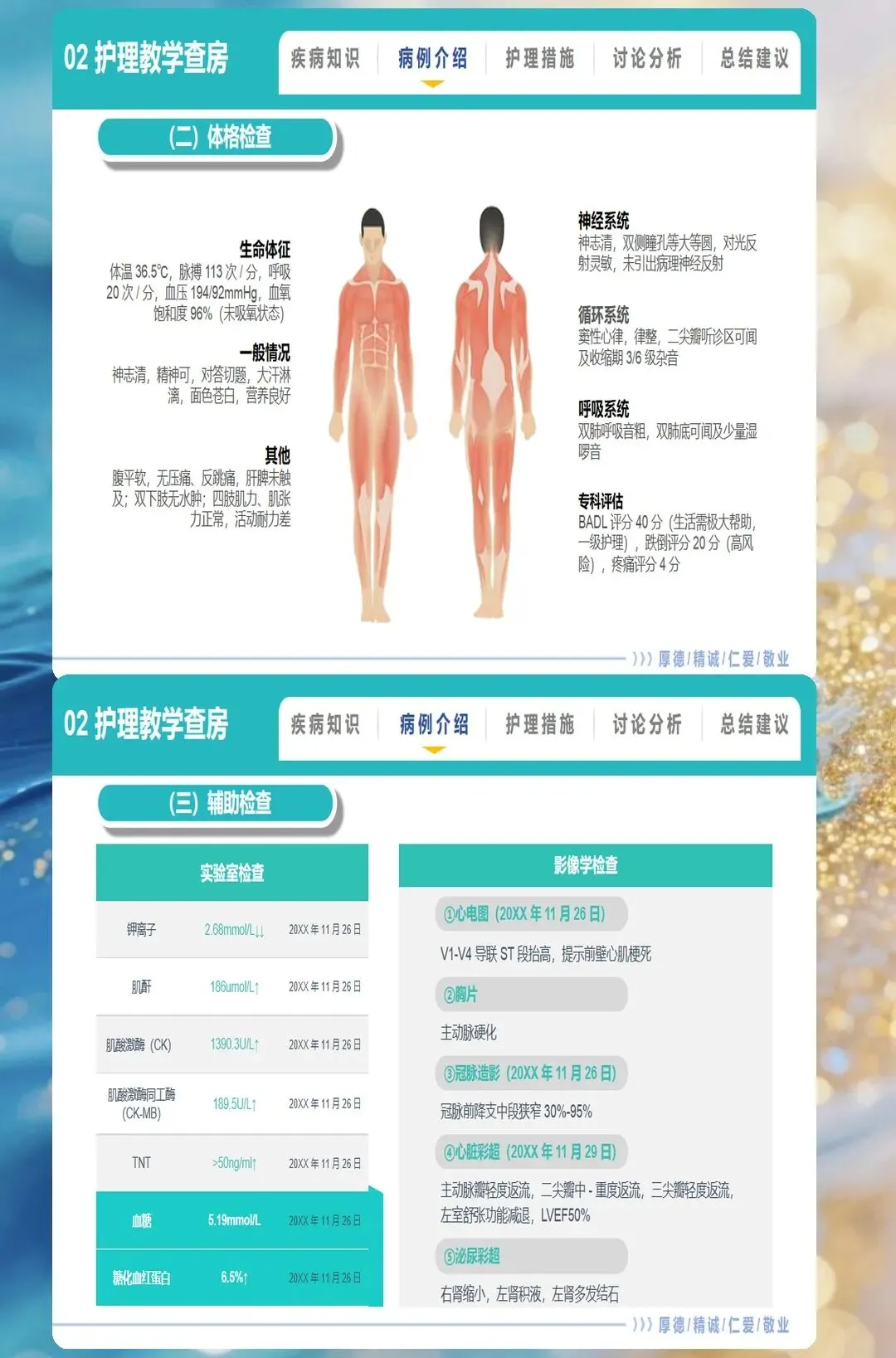

三、PCI术后护理:从并发症监测到康复优化
经皮冠状动脉介入治疗(PCI)已成为AMI再灌注治疗的首选方法,术后护理质量直接影响患者预后。PCI术后最初24小时是并发症高发期,需建立分层监护体系:对于低危患者,推荐心电监护24小时、生命体征监测每2小时一次、出血症状评估每4小时一次;对于高危患者(左主干病变、多支血管病变、心功能不全),需持续心电监护、有创血压监测,生命体征每小时评估一次。
穿刺部位护理需区分桡动脉与股动脉路径。桡动脉穿刺者术后使用压迫器止血,每2-4小时松解一次,24小时内拆除;期间观察穿刺点有无渗血、皮下血肿,手指有无苍白、发绀、麻木(警惕血管闭塞);穿刺侧手臂避免弯曲过久或用力负重。股动脉穿刺者术后沙袋压迫6-8小时,穿刺侧下肢伸直制动24小时(严禁弯曲膝盖);检查穿刺点有无渗血、血肿(直径>5cm或进行性增大需重新压迫),足背动脉搏动是否正常。
抗栓治疗的药学监护是预防支架内血栓的关键。双联抗血小板治疗(DAPT,阿司匹林+氯吡格雷/替格瑞洛)需持续12个月,护理需观察有无出血倾向(牙龈出血、皮肤瘀斑、黑便),定期监测血常规及凝血功能。对于高龄(>75岁)、低体重(<60kg)、肾功能不全患者,需调整抗血小板药物剂量,优先选择氯吡格雷而非替格瑞洛。2025年引入的"出血风险智能预警系统",通过实时监测血红蛋白、血小板、凝血功能,结合年龄、肾功能、用药情况,可提前6-12小时预测严重出血事件,为临床干预争取宝贵时间。



四、并发症的预见性防控:从被动应对到主动预警
心律失常是AMI最常见的并发症,发生率高达75%-95%,多发生在起病24小时内。室性心律失常(尤其是室颤)是主要死因,护理需持续心电监护,备好除颤仪及抗心律失常药物于床旁;一旦出现室颤,立即非同步电除颤(能量200-360J)。房室传导阻滞多见于下壁心梗,若心率<40次/分或出现晕厥,需配合医生植入临时起搏器。


心力衰竭主要表现为急性左心衰,发生率为32%-48%。护理需密切观察呼吸频率、深度,听诊肺部有无湿啰音;若出现呼吸困难、咳粉红色泡沫痰,提示急性左心衰,需立即取半坐位、吸氧(30%-50%酒精湿化)、遵医嘱使用吗啡、利尿剂、血管扩张剂等药物,同时严格控制输液速度(每分钟20-30滴)和液体总量,避免加重心脏负担。
心源性休克是AMI最严重的并发症,死亡率高达80%以上。护理需监测血压(收缩压<90mmHg)、尿量(<30ml/h)、意识状态、皮肤温湿度;若出现上述表现,提示心源性休克,需立即建立两条以上静脉通路,遵医嘱补液、使用血管活性药物(多巴胺、去甲肾上腺素),同时准备IABP(主动脉内球囊反搏)等机械辅助装置。



