各位护理同仁、护士、医生朋友们,大家好!
今天我们汇报的主题是“除颤仪(AED)的使用操作流程”。
首先,我们来认识一下除颤仪。
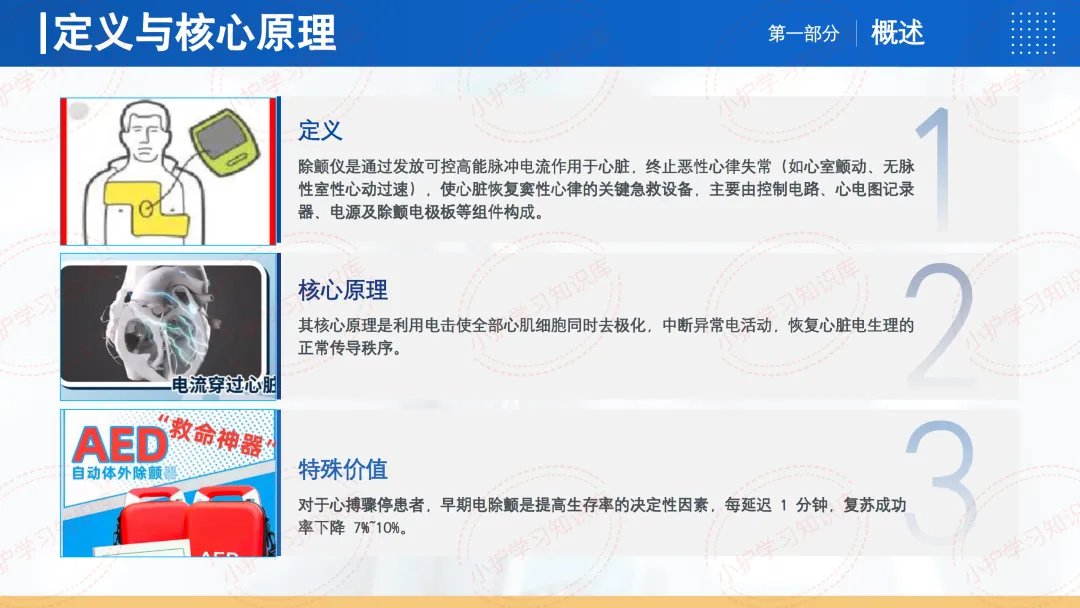
除颤仪是通过发放可控高能脉冲电流作用于心脏,终止恶性心律失常(如心室颤动、无脉性室性心动过速),使心脏恢复窦性心律的关键急救设备,主要由控制电路、心电图记录器、电源及除颤电极板等组件构成。
其核心原理是利用电击使全部心肌细胞同时去极化,中断异常电活动,恢复心脏电生理的正常传导秩序。
对于心搏骤停患者,早期电除颤是提高生存率的决定性因素,每延迟1分钟,复苏成功率下降7%~10%。
在设备分类与临床应用方面,除颤仪主要分为三类:

手动除颤仪主要用于医疗机构内,由医护人员根据患者心电情况手动选择能量和放电时机,适用于各类院内急救场景。
自动体外除颤仪(AED)具备自动心电分析功能,可通过语音提示引导操作,适用于公共场所、社区及院外急救,经短期培训的非专业人员亦可使用。
植入式心脏除颤仪则需通过手术植入体内,用于预防高危患者的恶性心律失常发作。
接下来,我们关注适应证与禁忌证。
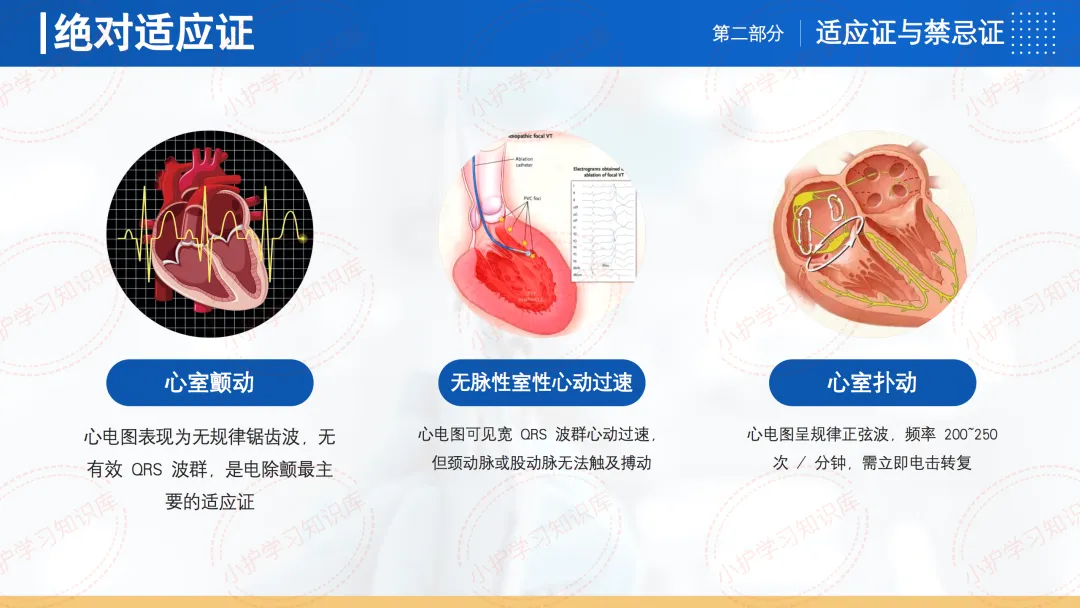
绝对适应证包括心室颤动、无脉性室性心动过速和心室扑动。
相对适应证包括阵发性室上性心动过速、心房扑动等满足特定条件的情况。
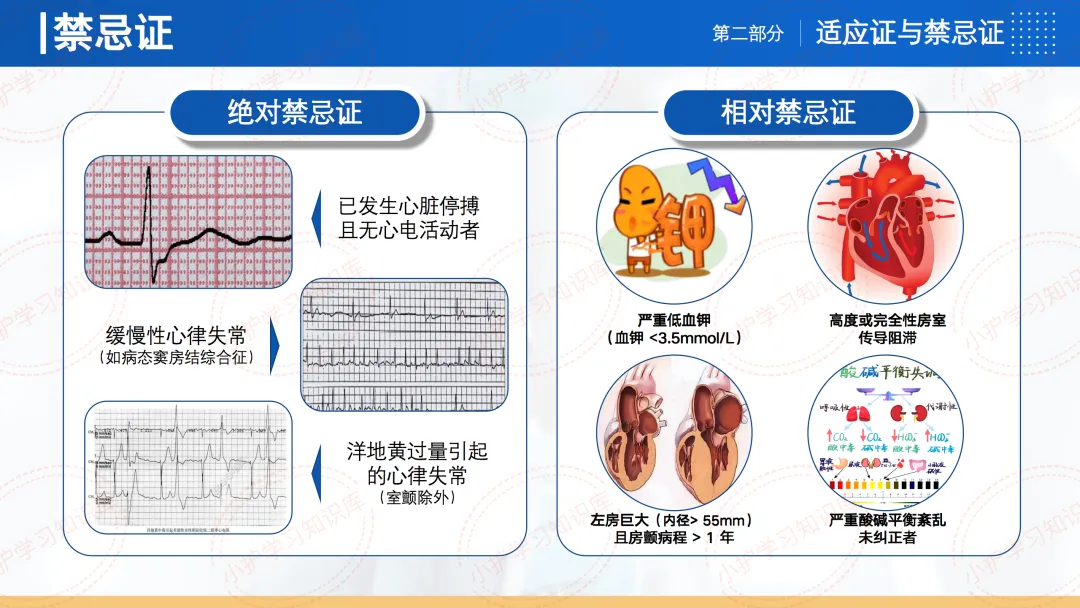
禁忌证方面,绝对禁忌证包括缓慢性心律失常、已发生心脏停搏且无心电活动者、洋地黄过量引起的心律失常(室颤除外)。
相对禁忌证则包括严重低血钾、高度或完全性房室传导阻滞、左房巨大且房颤病程>1年、严重酸碱平衡紊乱未纠正者。
在操作前准备环节,环境安全评估需确认现场无火灾、漏电等危险因素,院外急救时需疏散无关人员,保证操作空间。
设备检查需核对除颤仪电源充足,电极板、导线无破损,导电糊(或盐水纱布)准备齐全,监护功能正常。
急救物品需备好肾上腺素、胺碘酮、利多卡因等药品,以及气管插管器械、吸氧装置及吸痰设备。
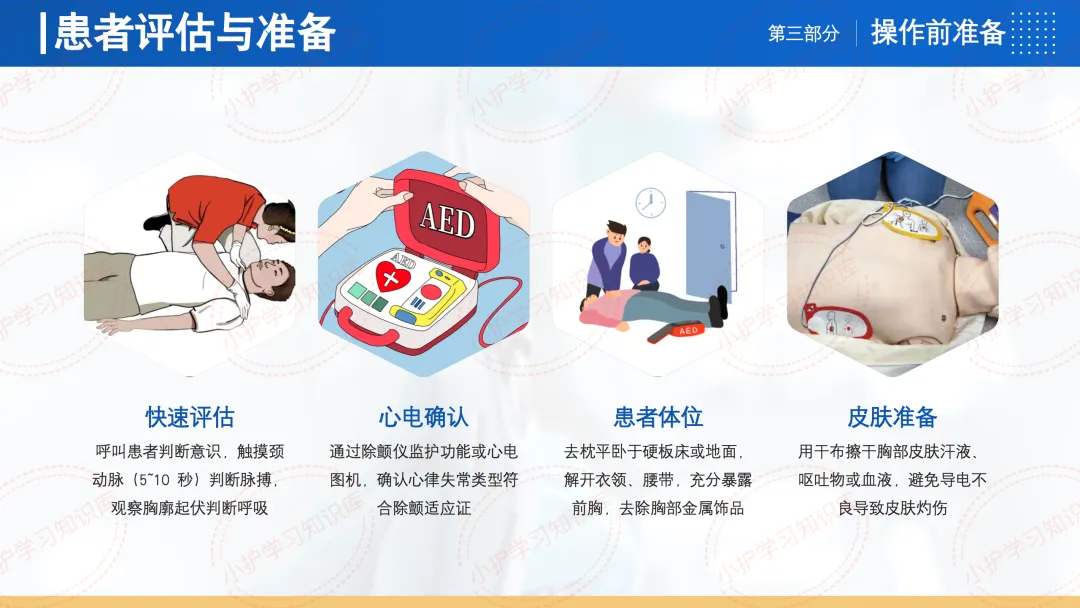
患者评估与准备方面,需快速呼叫患者判断意识,触摸颈动脉判断脉搏,观察胸廓起伏判断呼吸。
通过除颤仪监护功能或心电图机,确认心律失常类型符合除颤适应证。
患者体位应去枕平卧于硬板床或地面,解开衣领、腰带,充分暴露前胸,去除胸部金属饰品。
皮肤准备需用干布擦干胸部皮肤汗液、呕吐物或血液,避免导电不良导致皮肤灼伤。
人员准备上,操作人员需经过专业培训,明确分工,操作前需向周围人员明确警示,避免除颤时他人接触患者导致触电。
标准操作流程分为手动除颤仪和自动体外除颤仪(AED)两种。

手动除颤仪操作步骤如下:
第一步是开机调试,打开除颤仪电源,选择“非同步除颤”模式,成人双向波能量选择200J,单向波选择360J;儿童能量按2-4J/kg计算,婴幼儿按4J/kg计算。
第二步是电极板放置,优先选择前侧位,即一块电极板置于右胸前壁锁骨下(胸骨右缘第2肋间),另一块置于心尖区(左乳头左侧,中心位于腋中线),两电极板间距≥10cm。
第三步是导电处理,电极板均匀涂抹导电糊,或用生理盐水纱布包裹电极板,禁止使用酒精(易导致皮肤灼伤)。
第四步是充电与放电,按压充电按钮,待除颤仪显示“充电完成”后,大声确认“所有人离开”,双手同时按压电极板放电按钮。
第五步是术后复苏,放电后立即进行5组心肺复苏(30次胸外按压+2次人工呼吸,约2分钟),之后再次评估心律,若仍为室颤/无脉性室速,可重复除颤。
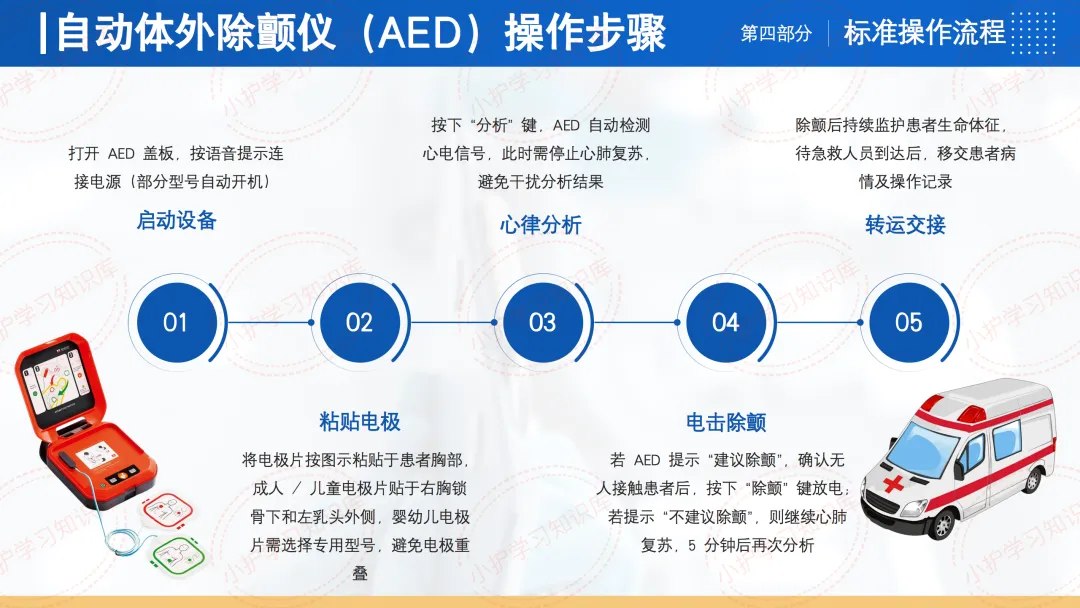
自动体外除颤仪(AED)操作步骤相对简化。
首先启动设备,打开AED盖板,按语音提示连接电源(部分型号自动开机)。
第二步是粘贴电极,将电极片按图示粘贴于患者胸部,成人/儿童电极片贴于右胸锁骨下和左乳头外侧,婴幼儿电极片需选择专用型号,避免电极重叠。
第三步是心律分析,按下“分析”键,AED自动检测心电信号,此时需停止心肺复苏,避免干扰分析结果。
第四步是电击除颤,若AED提示“建议除颤”,确认无人接触患者后,按下“除颤”键放电;若提示“不建议除颤”,则继续心肺复苏,5分钟后再次分析。
最后是转运交接,除颤后持续监护患者生命体征,待急救人员到达后,移交患者病情及操作记录。

针对特殊人群操作要点,植入式起搏器患者电极板需距离起搏器脉冲发生器≥10cm,避免电击损坏设备。
孕妇除颤能量与普通成人一致,电极板放置位置不变。
胸部外伤患者应避开伤口部位放置电极板,若胸部有大面积敷料,需移除敷料后操作。
水中患者需将患者移至干燥地面,擦干胸部皮肤后再行除颤,禁止在水中直接电击。
操作后的护理与监测同样重要。

生命体征监测需持续心电监护24-48小时,密切观察心率、血压、呼吸及血氧饱和度变化。
意识与瞳孔观察需评估患者意识恢复情况,若出现烦躁、嗜睡或昏迷,需及时排查脑水肿。
皮肤护理需检查电极板接触部位有无红斑、水疱等灼伤,轻度灼伤无需特殊处理,严重者给予碘伏消毒、无菌纱布覆盖。
静脉通路维护需保持静脉通路通畅,根据医嘱输注急救药物,记录用药时间及剂量。
并发症处理方面,心律失常如窦性心动过缓、室性早搏等,多数可自行恢复;若出现持续性室速/室颤,需再次除颤并给予胺碘酮静注。
低血压若血压持续<90/60mmHg,可给予多巴胺升压治疗。
血栓栓塞需评估抗凝指征,必要时给予华法林或新型口服抗凝药。肺水肿表现为呼吸困难、咳粉红色泡沫痰,需立即给予吸氧、利尿剂及扩血管药物治疗。

在质量控制与安全规范方面,除颤时机要求院内心搏骤停需在3分钟内完成首次除颤,院外目击心搏骤停需在5分钟内完成首次除颤。
心肺复苏配合需保证高质量心肺复苏,按压深度成人5-6cm,频率100-120次/分钟,按压与通气比30:2。
能量选择上,双向波除颤能量无需递增,首次200J,无效时可重复;单向波除颤固定360J。

安全操作规范要求操作人员需佩戴绝缘手套,避免直接接触患者及金属床栏。
除颤时电极板需紧贴皮肤,避免留有空隙,防止电弧灼伤。
除颤仪需每月检查一次,每年进行一次性能校准。
医护人员需每2年进行一次除颤技能复训。
最后,我们通过典型案例分析来巩固知识。
案例1为院内急性心肌梗死合并室颤,患者入院后突发意识丧失,心电监护显示心室颤动。
立即启动除颤流程,选择双向波200J,前侧位放置电极板,放电后进行5组心肺复苏,复查心电监护显示窦性心律。

案例2为院外AED成功复苏,患者突发倒地,急救人员到达后立即启动AED,粘贴电极片后提示“建议除颤”,放电一次后进行心肺复苏,5分钟后患者恢复自主呼吸。
谢谢大家!
关注公众号并发送关键词:课件获取,获取完整版PPT点击下方阅读原文进入资源库搜索更多内容
▼