CRRT的护理|实战经验与质量控制-PPT模板-分享
- 2026-04-22 01:54:26
连续性肾脏替代治疗(CRRT)已成为重症患者血液净化的核心技术,其临床应用范围从单纯的肾功能衰竭扩展到多器官功能障碍综合征、脓毒症、重症胰腺炎等复杂疾病。CRRT护理质量直接影响患者的治疗效果和预后,规范化、精细化的护理实践是确保治疗成功的关键因素。







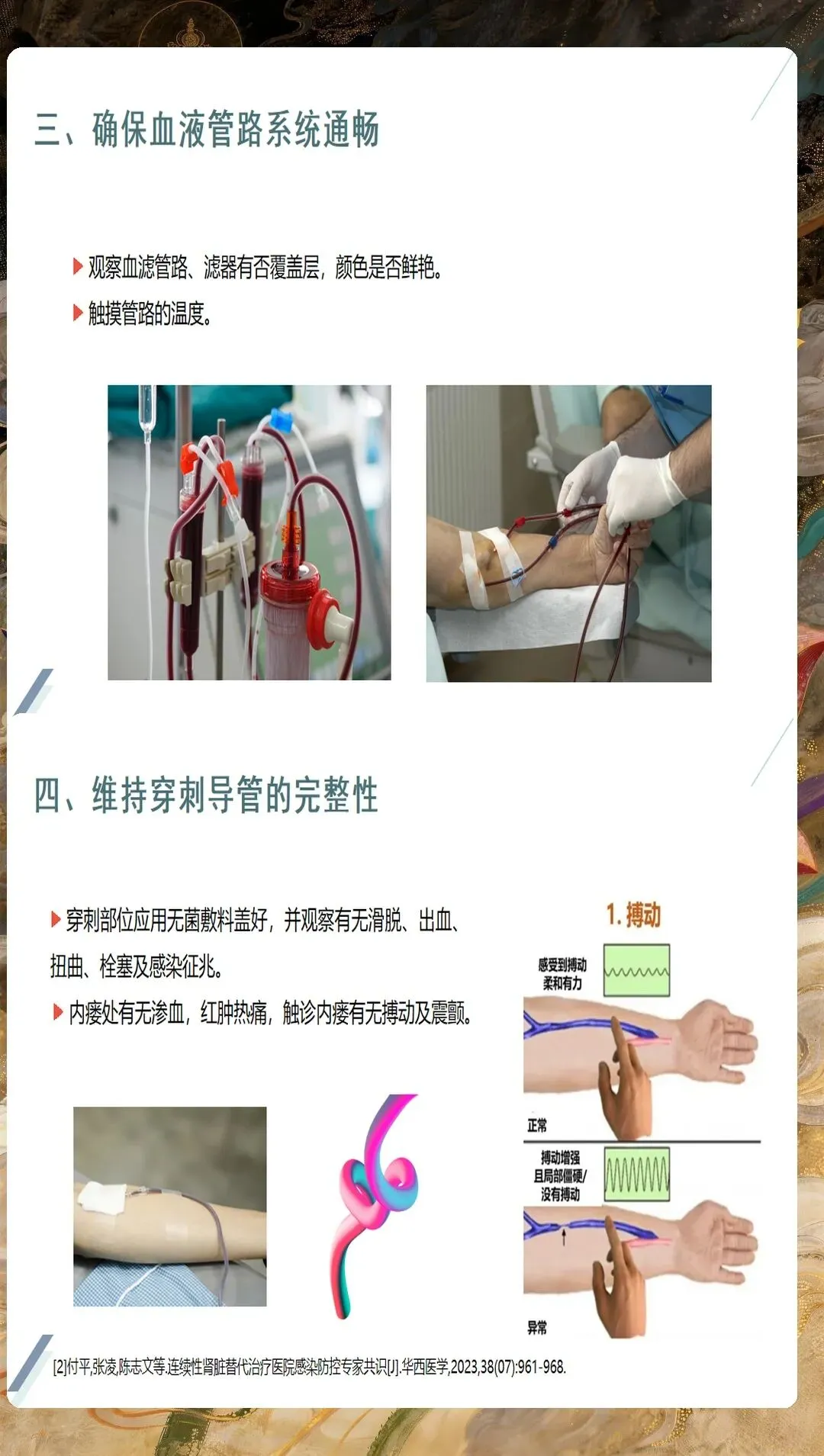






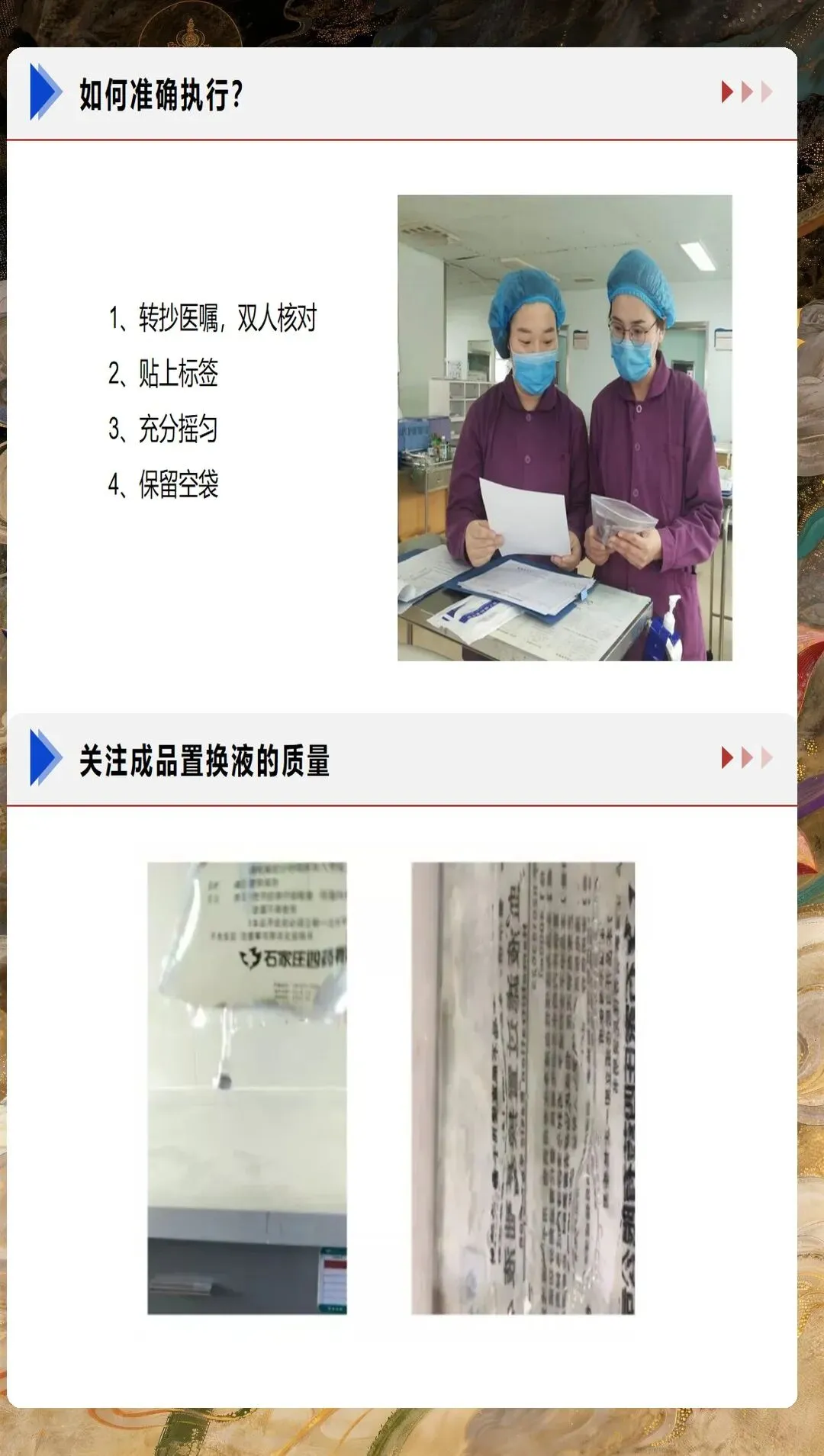
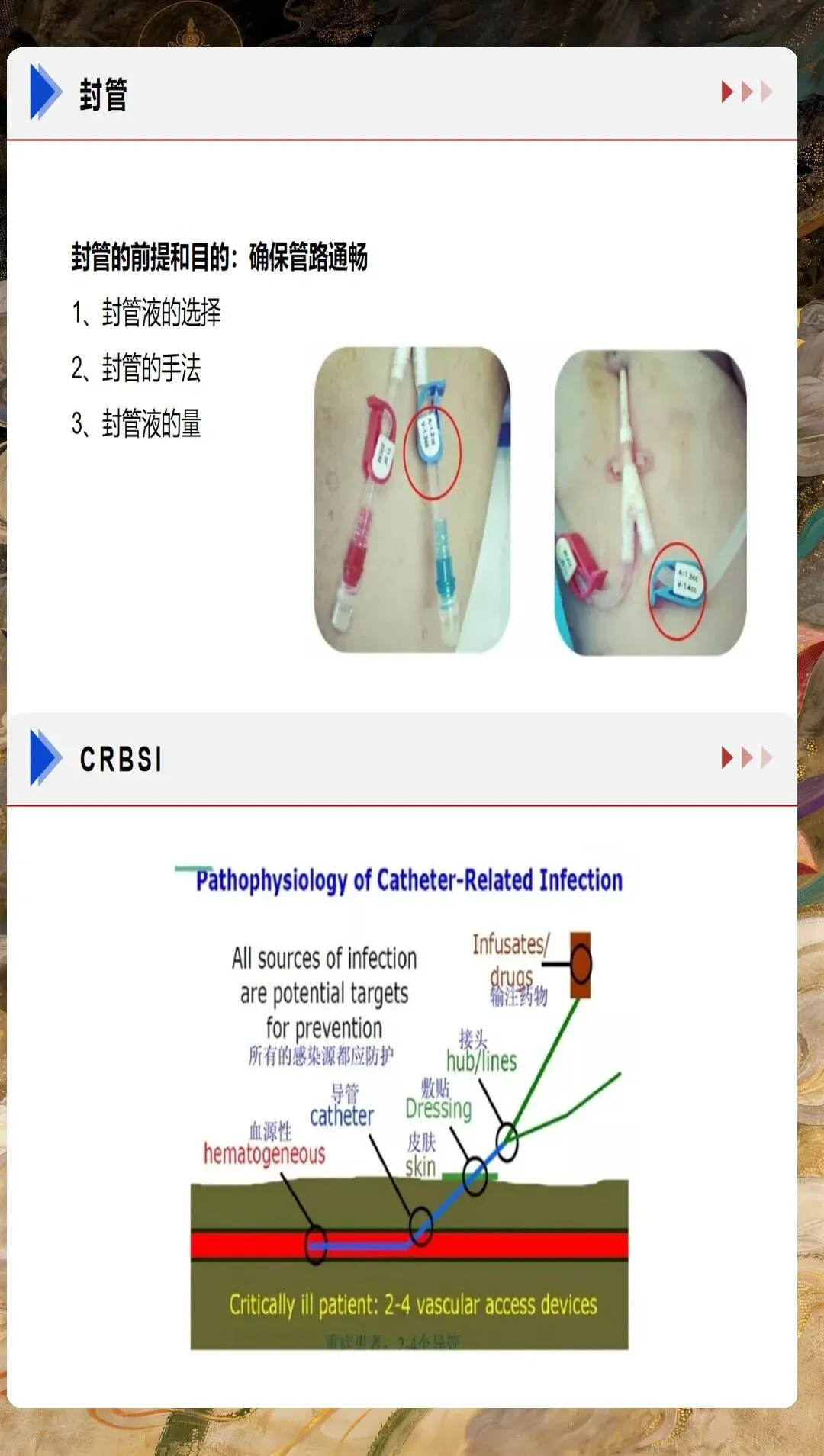
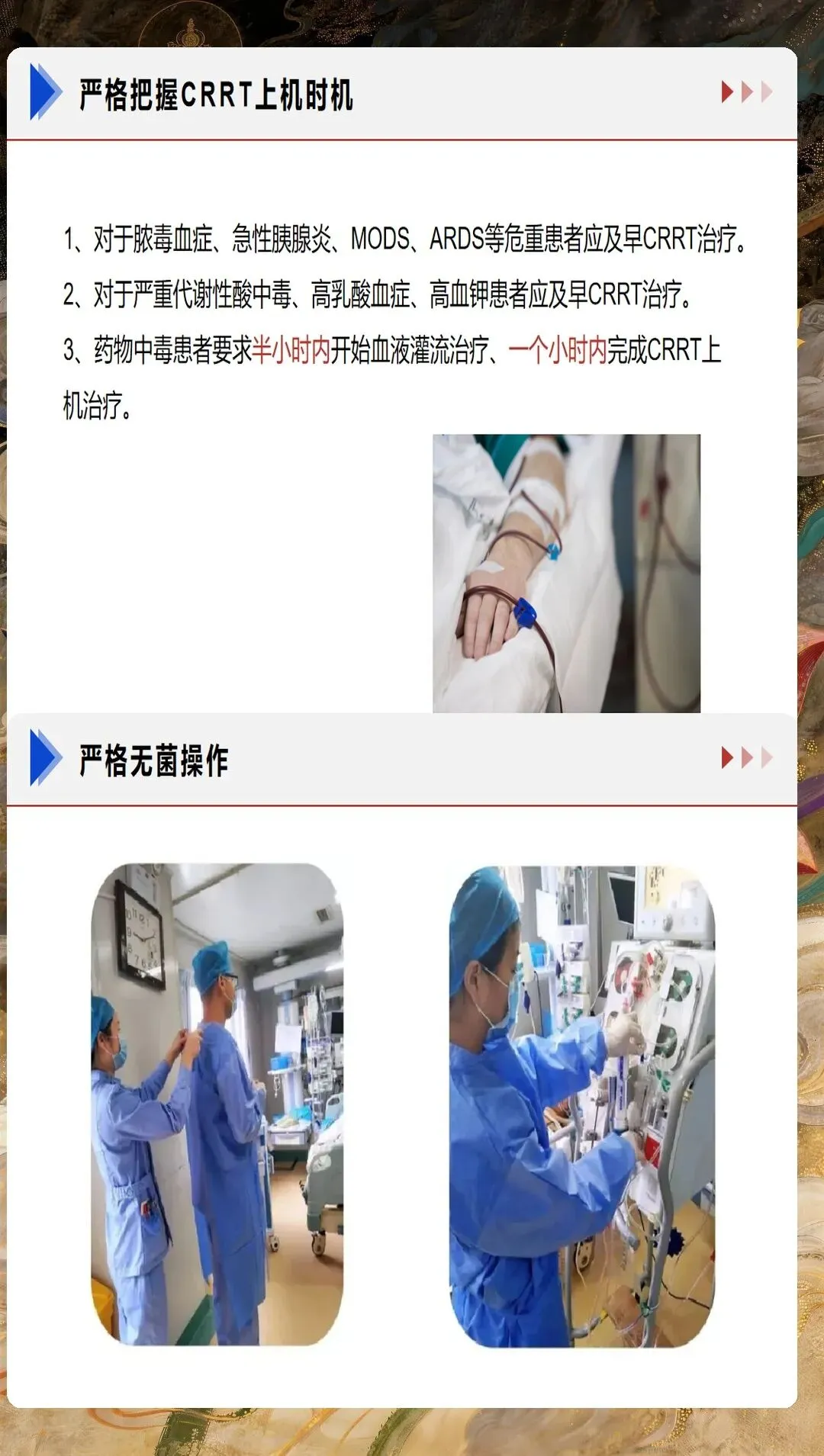
CRRT血管通路的建立与维护是护理工作的首要环节。双腔静脉导管是CRRT最常用的血管通路,首选右侧颈内静脉,其次为股静脉。置管后护理需要严格执行无菌操作原则,每日评估导管穿刺部位,观察有无红肿、渗出、感染征象。敷料更换频率应根据患者情况个体化制定,通常每3-5天更换一次,如有污染或潮湿应立即更换。导管固定要牢固可靠,避免导管移位或脱出。在治疗期间,严禁从CRRT导管输注其他药物或采集血标本,确保血管通路的专用性和安全性。
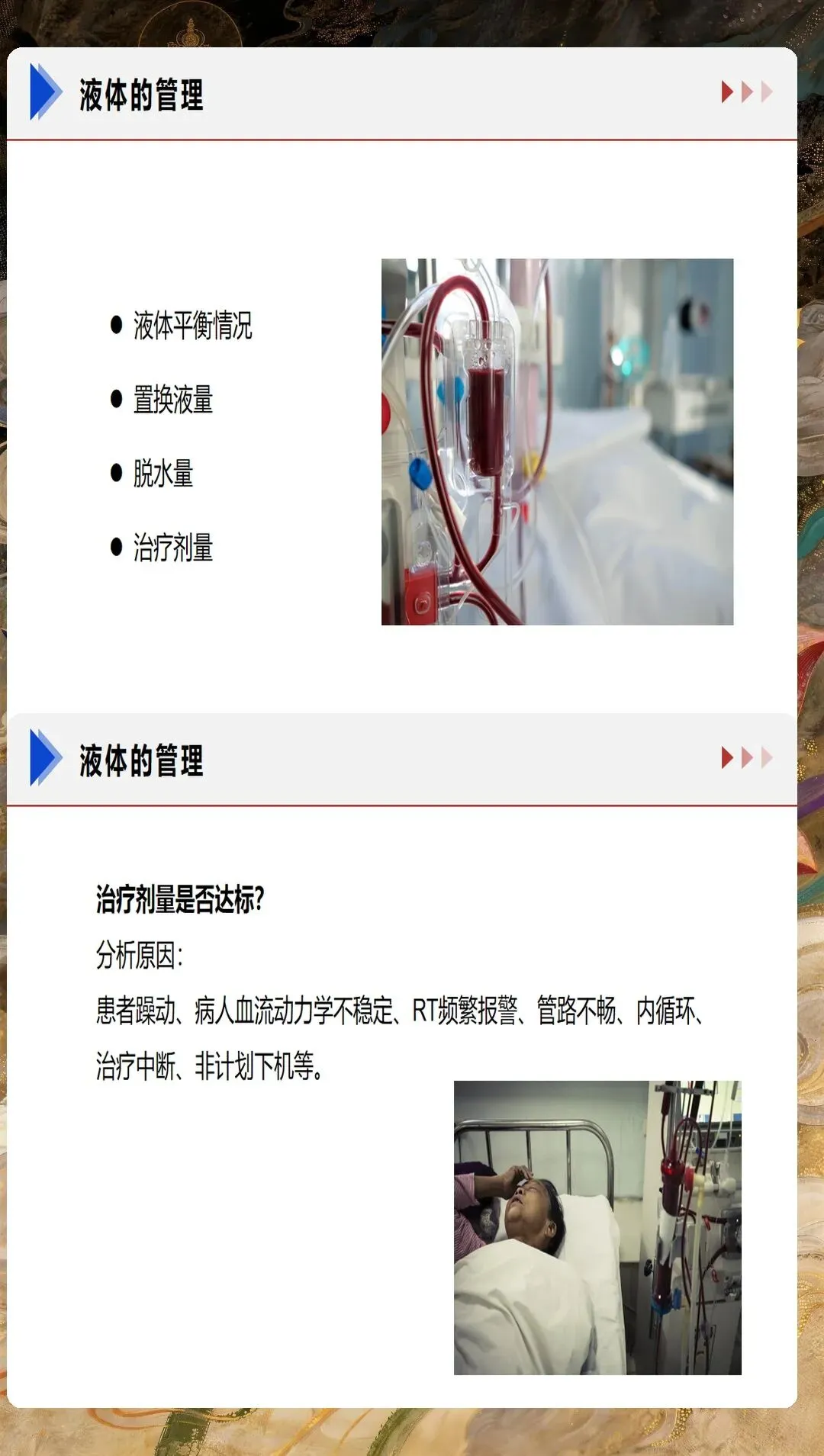
CRRT治疗参数的设定与调整是护理实践的核心内容。治疗模式选择应根据患者的具体病情和治疗目标确定。CVVH模式适用于清除炎症介质和细胞因子,CVVHD模式适用于溶质清除和电解质调节,CVVHDF模式则兼具两者的优势。血流速通常设定为150-250ml/min,置换液流速25-50ml/kg/h,透析液流速20-30ml/kg/h,具体参数需要根据患者的血流动力学状态、容量负荷情况、凝血功能等因素进行个体化调整。护理人员需要准确记录和计算出入量,确保容量管理的精确性。
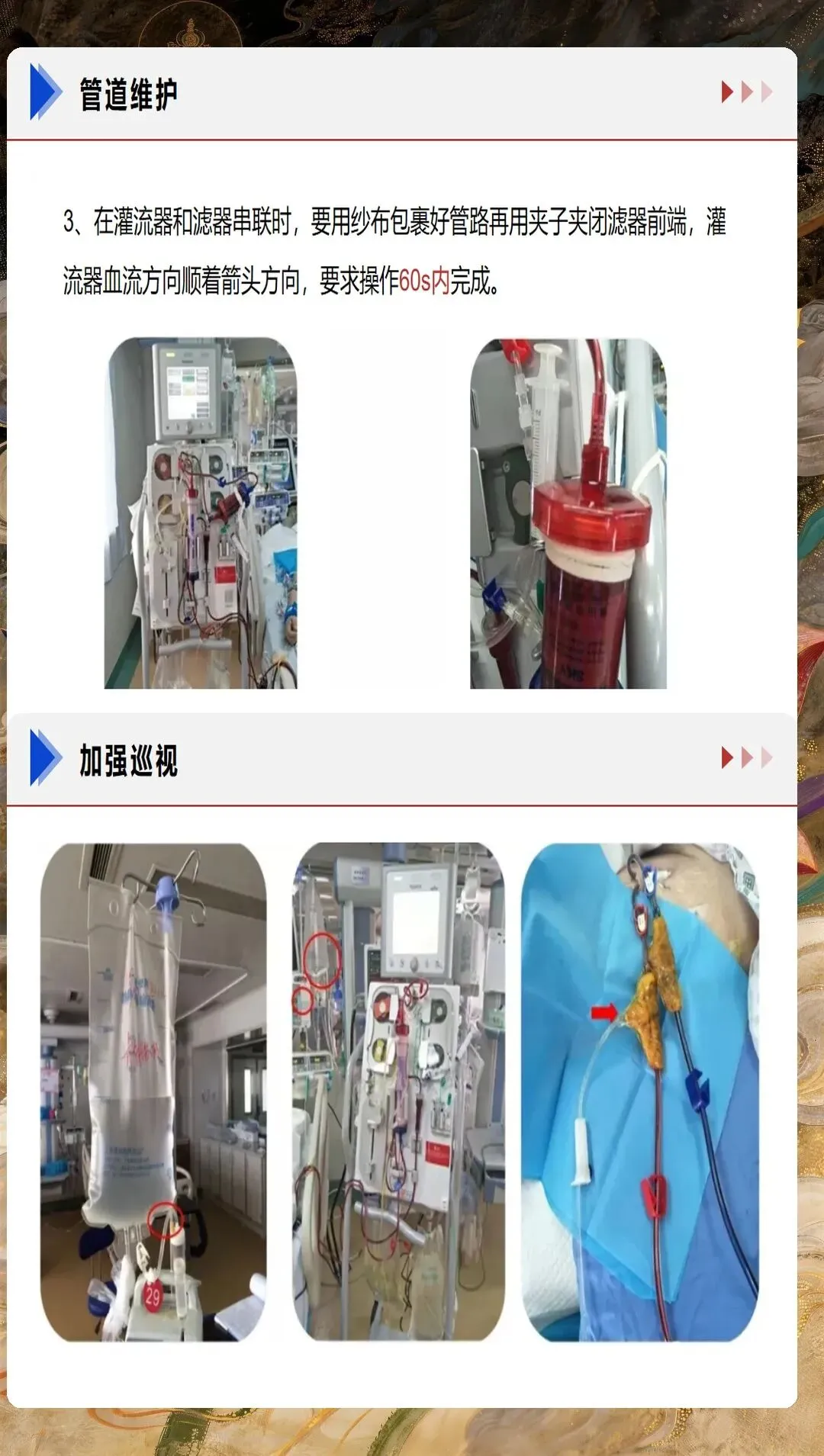
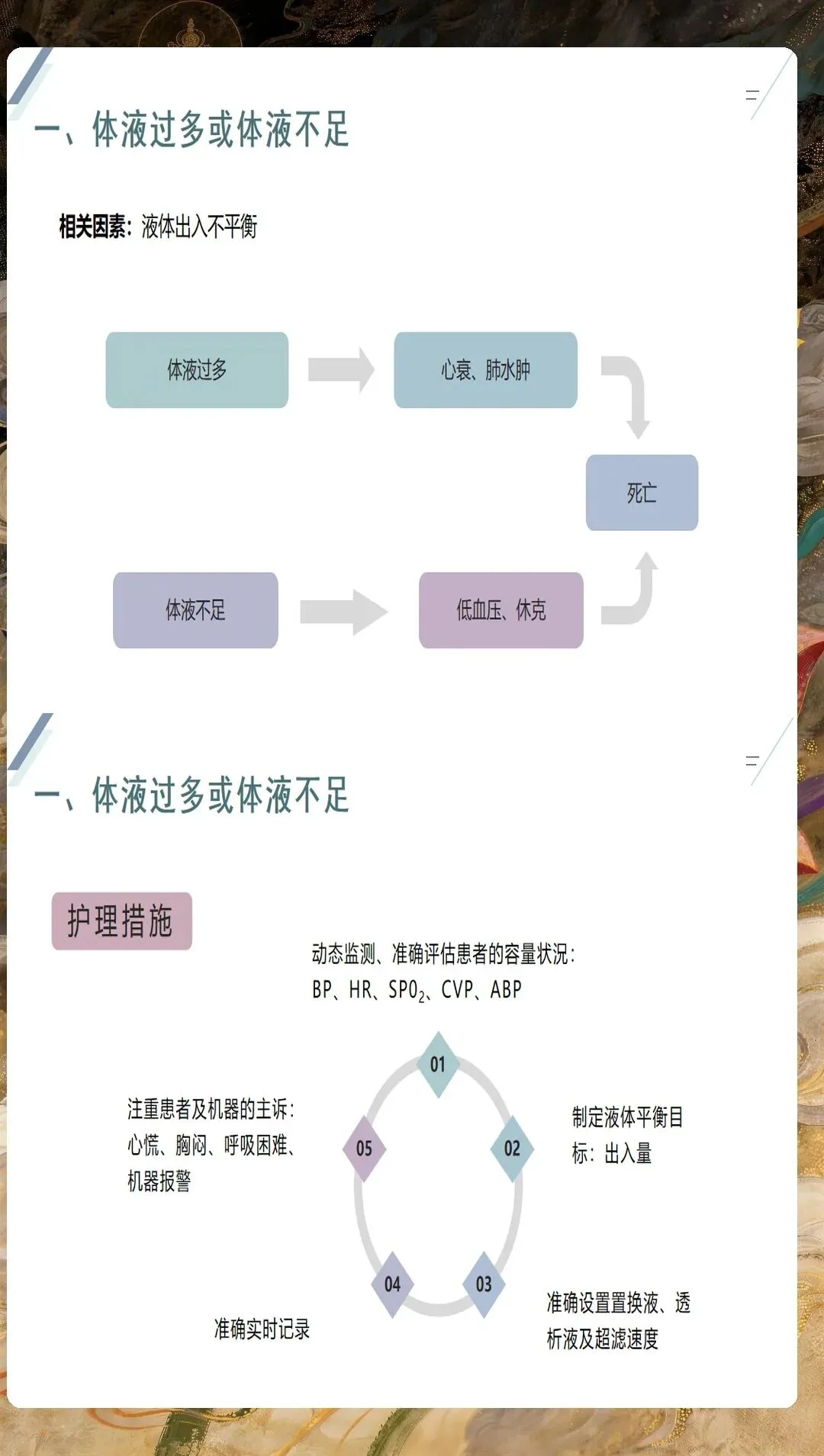
CRRT过程中的并发症监测与处理需要护理人员具备敏锐的观察力和应急处理能力。最常见的技术性并发症是滤器凝血,临床表现为滤器压差升高、跨膜压下降、静脉压升高等。预防措施包括合理使用抗凝药物、保证充足的血流量、避免治疗中断、定期监测凝血功能等。一旦发生滤器凝血,需要及时评估凝血程度,决定是否更换滤器。低血压是另一常见并发症,多与血流量过快、超滤率过高、血容量不足等因素相关,可通过降低血流量、调整超滤率、补充血容量等措施进行纠正。
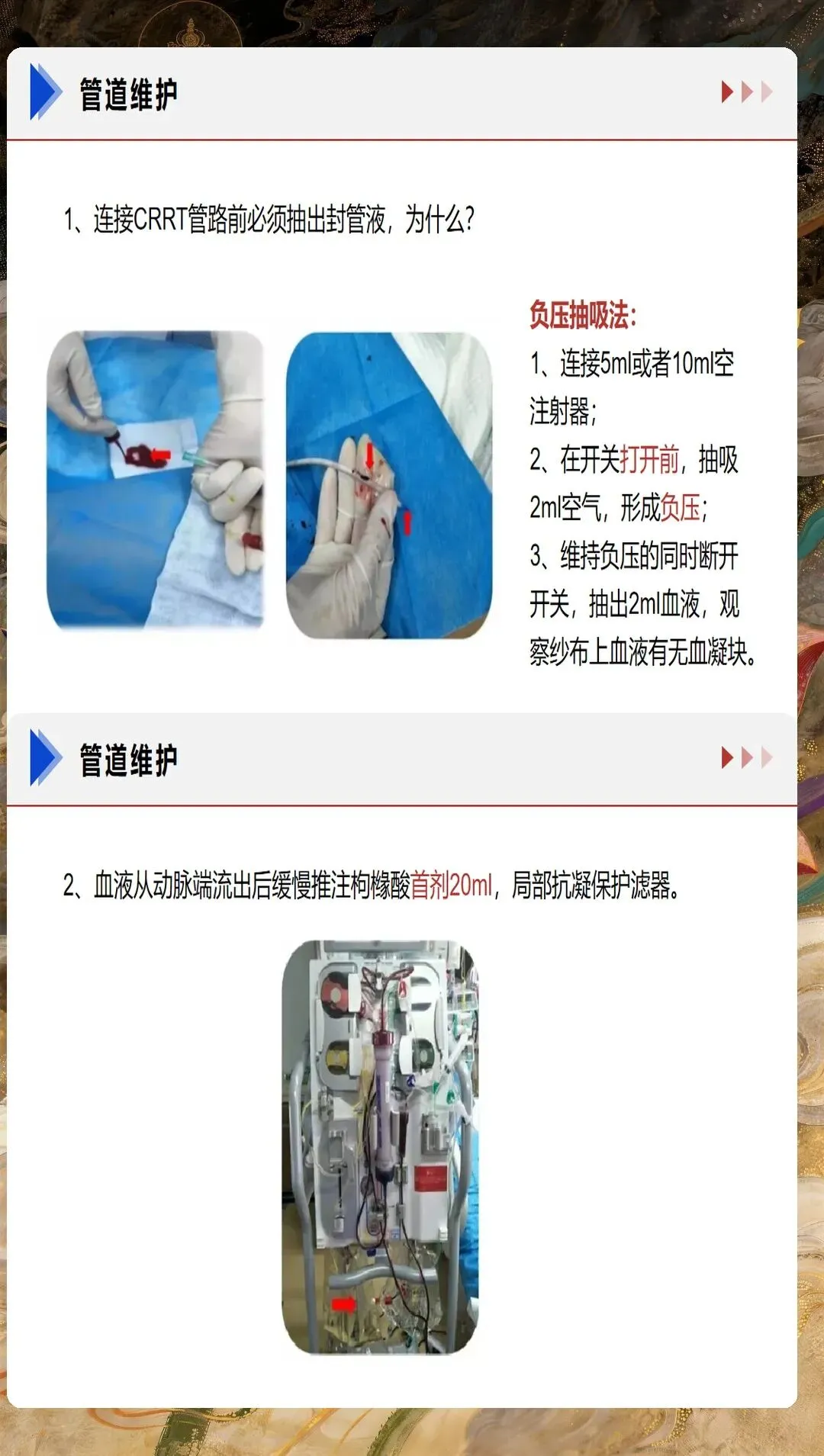
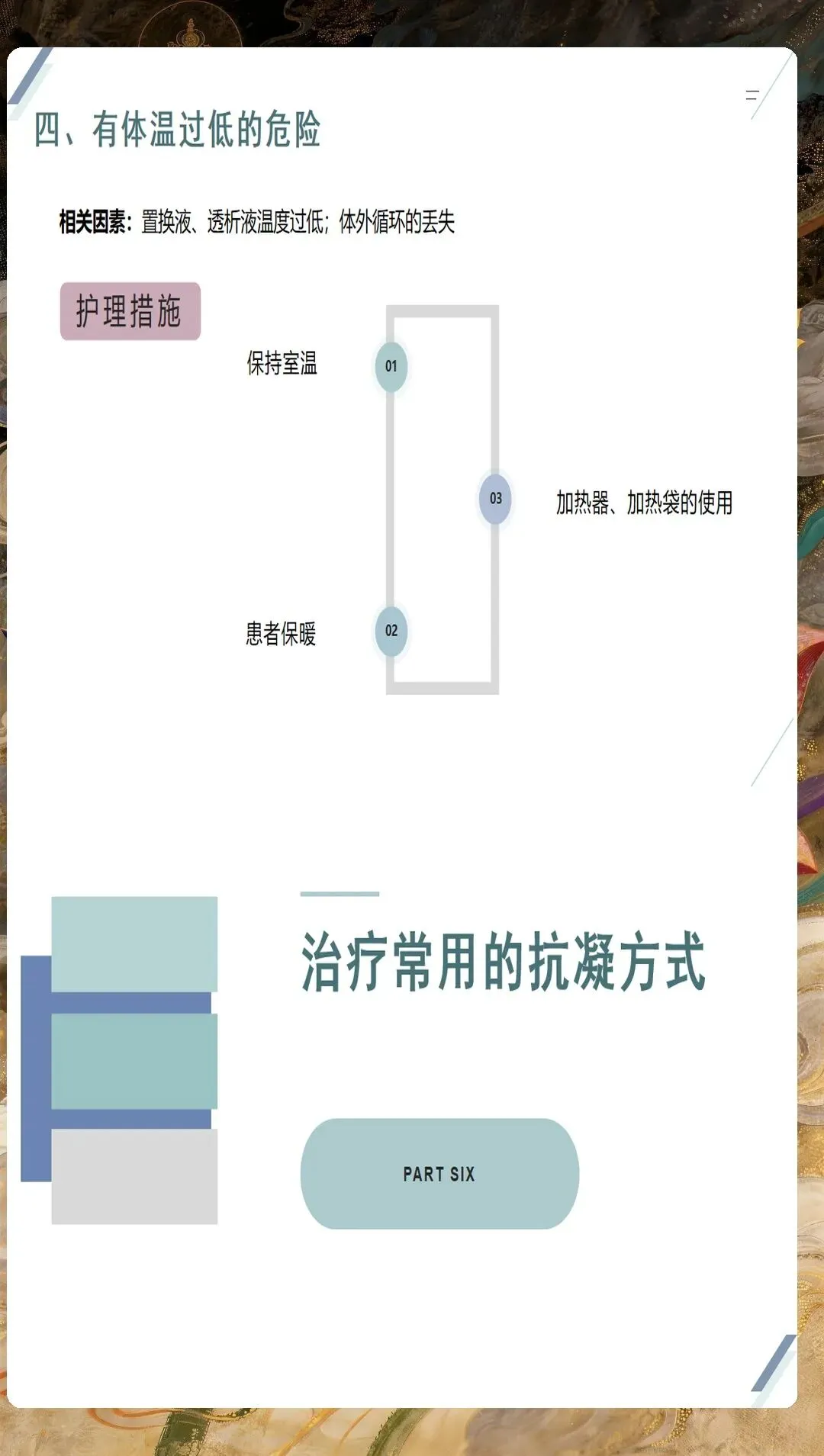
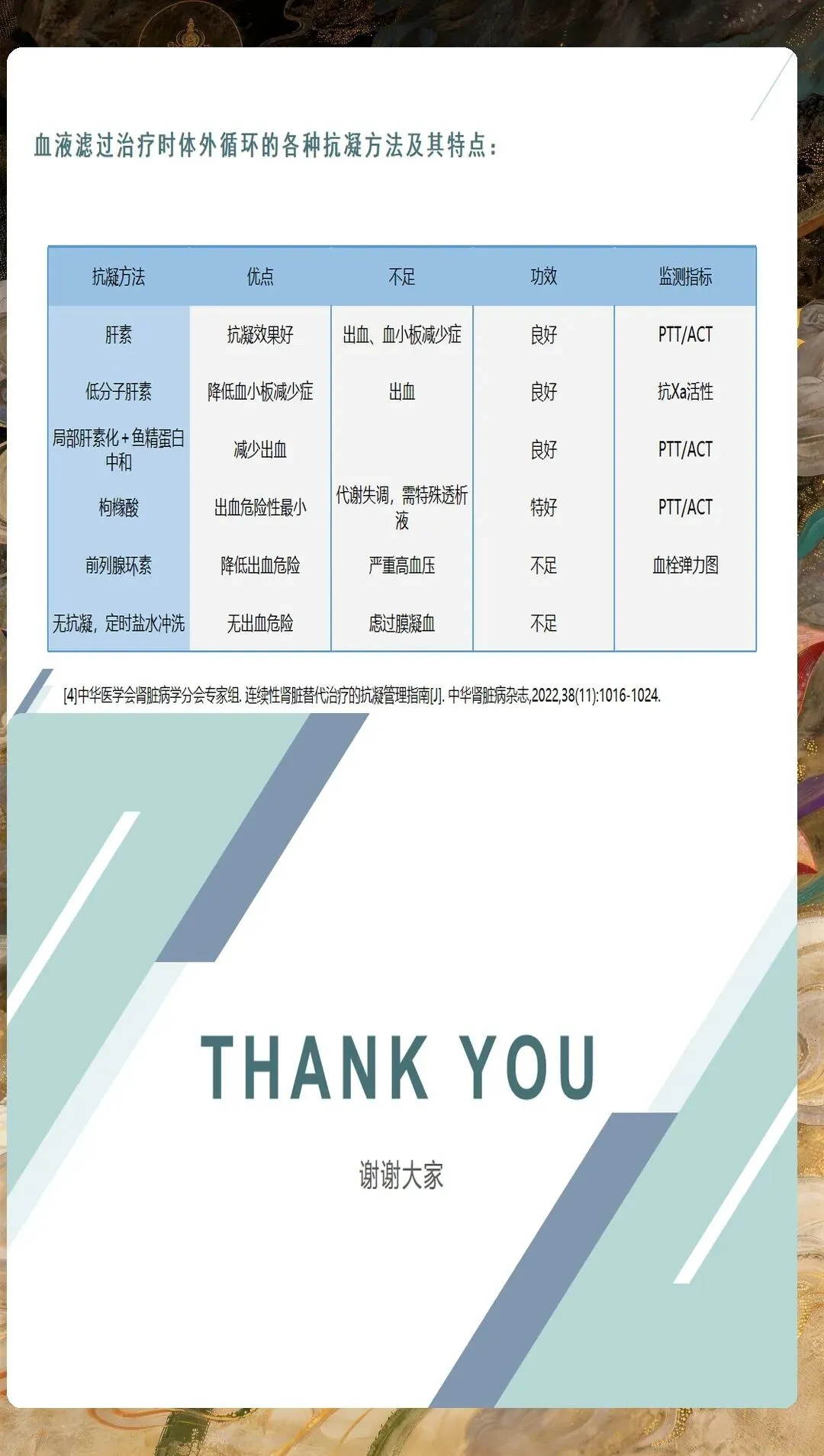
CRRT抗凝管理是护理工作的技术难点。无抗凝CRRT主要适用于高出血风险患者,需要通过高血流量、生理盐水冲洗、定期更换滤器等措施减少凝血风险。普通肝素抗凝需要监测APTT,维持在基础值的1.5-2.5倍;低分子肝素抗凝需要监测抗Xa活性,维持在0.25-0.35IU/ml。局部枸橼酸抗凝是近年来的研究热点,其优点是出血风险低、抗凝效果确切,但需要密切监测离子钙水平,避免枸橼酸蓄积中毒。护理人员需要熟练掌握不同抗凝方式的监测指标和处理原则,确保抗凝治疗的安全有效。

CRRT患者的营养支持和药物管理需要多学科协作。CRRT治疗期间,患者的水溶性维生素和微量元素会大量丢失,需要适当补充。蛋白质的丢失也不容忽视,应适当增加蛋白质摄入。药物剂量的调整是CRRT护理中的重要环节,需要根据药物的药理特性、CRRT清除率、残余肾功能等因素综合考虑。护理人员应掌握常用抗生素、心血管药物、镇静镇痛药物在CRRT期间的剂量调整原则,确保治疗的有效性和安全性。
CRRT治疗结束和撤机的时机判断需要综合评估。当患者肾功能恢复、血流动力学稳定、容量负荷可控、电解质酸碱平衡时,可考虑逐步减少治疗剂量,最终停止CRRT。撤机过程中需要密切观察患者的尿量、肌酐、尿素氮、电解质等指标变化,评估残余肾功能。对于肾功能未能恢复的患者,需要制定长期的肾脏替代治疗方案,包括间歇性血液透析、腹膜透析等选择。