【护理PPT】重症患者血糖管理
- 2026-04-22 01:46:00
各位同仁,今天我们学习重症患者血糖管理的核心内容,这是重症临床治疗与护理的关键,直接影响患者治疗成功率和预后,接下来我们逐一梳理重点。危重症患者在各类应激下易出现糖代谢异常,应激性高血糖是病情严重的标志,而低血糖会造成神经、脑细胞不可逆损害甚至死亡,规范的血糖管理能规避这类危害,提升治疗效果。目前临床对重症患者血糖管理愈发重视,护理人员是核心力量,需具备高度责任心,熟练掌握相关知识技能,密切监测血糖变化,及时处理异常,防止不可逆的器官功能损害。


接下来看高血糖诊断标准:WHO规定空腹血糖6.17.0mmol/L、餐后8.111.1mmol/L,超上限为糖尿病性高血糖;无糖尿病病史者,入院后随机2次及以上空腹≥6.9mmol/L或随机≥11.1mmol/L,诊断为应激性高血糖。需注意,无论是否有糖尿病史,重症患者中高血糖和胰岛素抵抗均普遍存在。

高血糖的发病机制有多方面:一是升糖激素增多,HPA轴过度兴奋,糖皮质激素等分泌增加、胰岛素分泌不足,糖生成率大于清除率;二是细胞因子引发胰岛素抵抗,肿瘤坏死因子a等抑制胰岛素受体信号传导;三是药物与输注影响,葡萄糖输注超4mg/(kg·min)高血糖风险显著升高,糖皮质激素等药物也会升血糖;四是年龄因素,老年患者应激下胰岛素反应不足,高血糖发生率是年轻患者的2倍;此外,长期卧床、相关指标异常也会增加发病风险。


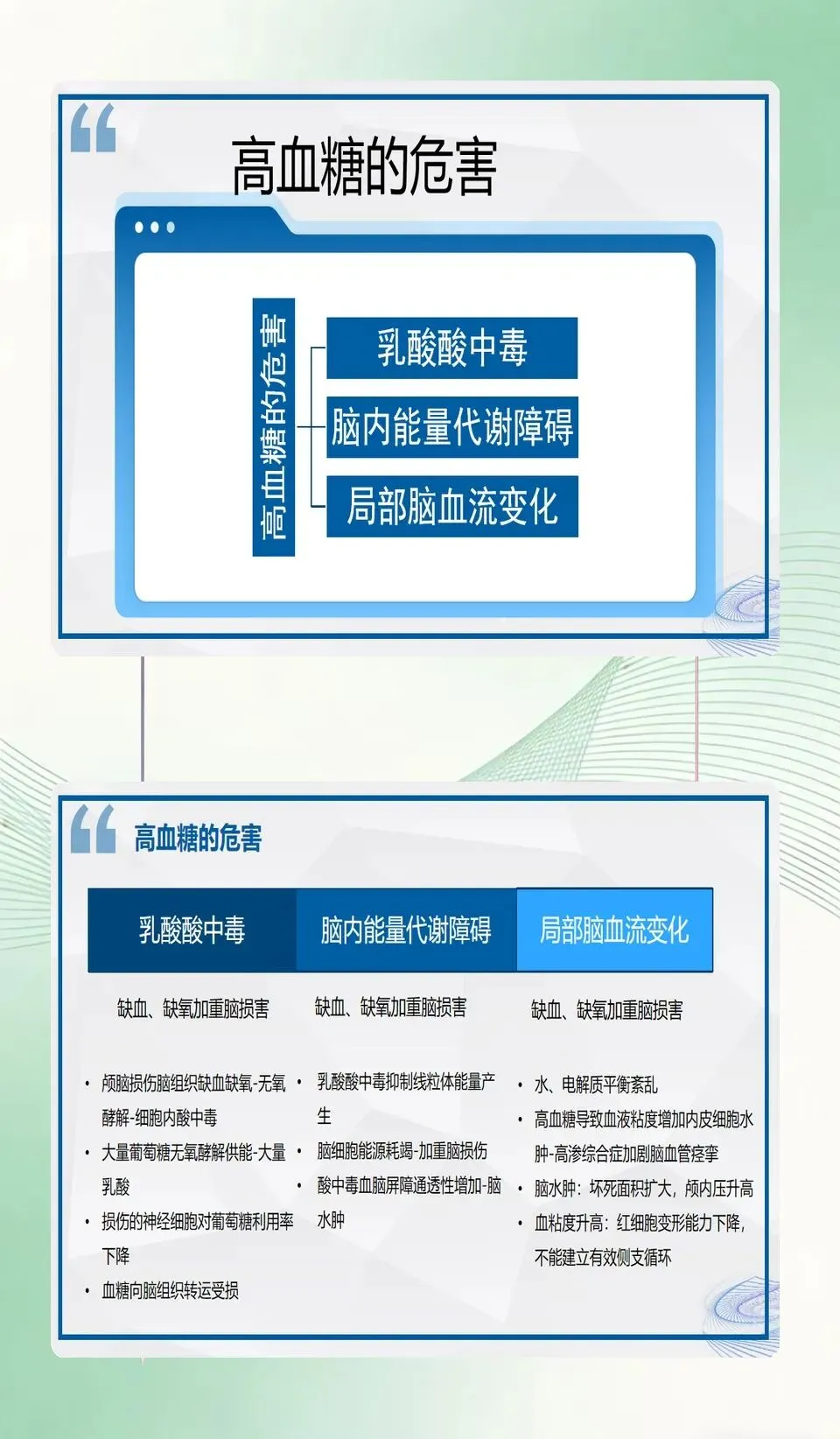
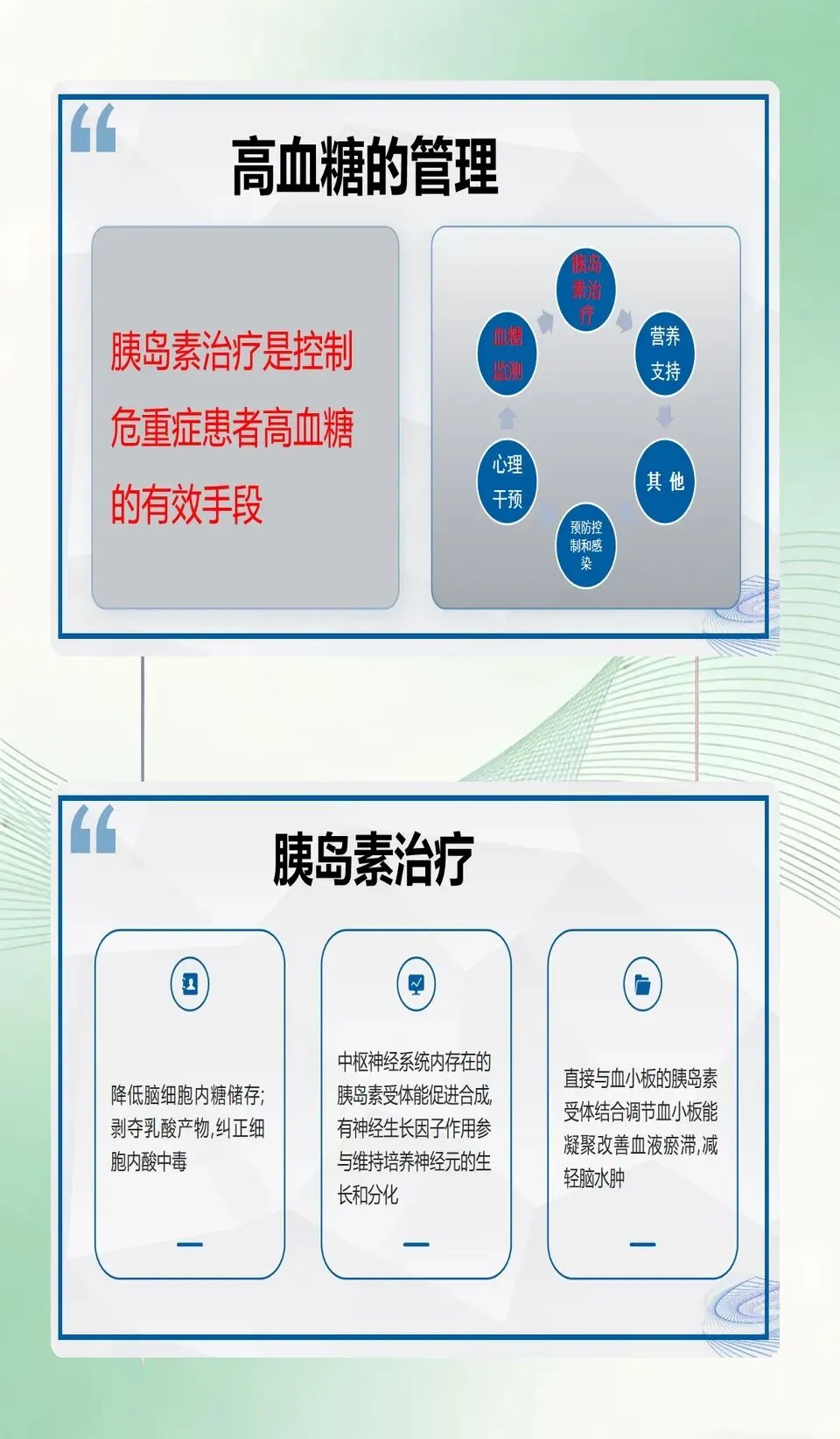
高血糖的危害主要集中在加重脑损害,会通过乳酸酸中毒、脑内能量代谢障碍、局部脑血流变化等多种途径,引发脑水肿、颅内压升高、脑组织坏死面积扩大等问题,严重损伤神经细胞。针对高血糖,胰岛素治疗是有效手段,它不仅能控血糖,还能调节血小板聚集、减轻脑水肿,发挥神经生长因子作用,纠正脑细胞内酸中毒。
胰岛素的使用有明确规范,需配置为1u/ml的正规胰岛素液,首选静脉微量泵连续输注,避免皮下给药吸收不良、输液袋吸附药液的问题。配置时要双人核对胰岛素信息,准确抽取剂量,且禁用聚维酮碘、碘酊消毒,防止破坏胰岛素活性。血糖监测是基础,指端末梢血糖监测简便快捷但受多种因素影响,血糖超33mmol/L时结果不可靠,需及时抽静脉血化验。
同时,血糖管理也需做好配套措施:心理干预上,向患者讲解高低血糖表现和监测意义,必要时用镇静药稳定情绪;感染防控上,严格遵守无菌原则,根据药敏结果合理用抗生素,降低高血糖患者的感染风险;营养支持方面,重症患者处于高分解代谢状态,采用营养液持续性输注,能让营养均匀吸收,减少血糖波动,兼顾免疫力提升与血糖稳定。

