呼吸功能障碍的监测丨ppt
- 2026-04-09 04:19:35
一、概述
重症患者呼吸功能现状重症患者呼吸功能障碍发生比例较高,呼吸功能相关指标的监测在辅助诊断与治疗中应用广泛。
呼吸功能监测类别
常用监测:包含肺通气功能和换气功能监测,前者如潮气量、呼吸频率等,后者如动脉血气分析。
机械通气患者额外监测:除常用参数外,还需监测呼吸力学(像气道压力、阻力、顺应性等)和呼吸功。这有助于医师了解疾病病理生理过程,判断疾病严重性、治疗反应及能否安全脱机,从而更合理地进行机械通气。
二、常用的呼吸功能监测
潮气量:指平静呼吸时每次吸入或呼出的气量,正常范围为 6ml/kg,是反映基础通气能力的指标。
呼吸频率:即每分钟呼吸的次数,正常范围 12-16 次 /min,频率异常往往提示通气存在问题。
肺活量:是最大吸气后能呼出的最大气量,正常范围 65-75ml/kg,临床意义在于当低于 10-15ml/kg 时,患者大多不能维持自主呼吸,需进行机械通气。
静息每分钟通气量:为潮气量与呼吸频率的乘积,正常范围 6-10L。若 > 10L 提示通气过度;<4L 提示通气不足,可能造成低氧血症和二氧化碳潴留。
功能残气量:指平静呼气后肺内存留的气量,正常范围约 40ml/kg。急性呼吸衰竭时会减少;机械通气时可使用呼气末正压(PEEP)或持续气道正压(CPAP)增加功能残气量。
呼气末 CO₂:是呼气末 CO₂浓度或分压,正常范围 ETCO₂为 5%,相当于 5kPa(38mmHg)。它不仅反映肺通气,还可反映肺血流,在无明显心肺疾病且通气 / 血流比值(V/Q)正常时,能反映 PaCO₂(动脉血二氧化碳分压)。
动脉血气分析:是对动脉血不同类型的气体和酸碱性物质进行分析的过程,监测指标包括动脉血氧分压(PaO₂)、动脉血二氧化碳分压(PaCO₂)、酸碱度(pH)、碱性物质等,可评估气体交换和酸碱平衡状况。
三、机械通气时一般呼吸力学监测
气道压力监测
重要性:机械通气是通过特定驱动压克服呼吸及管路阻力,按设定频率将一定潮气量气体送入肺内。监测气道压力,能实时了解潮气量与呼吸阻力变化。在潮气量、吸气流速稳定时,气道压力可直观反映呼吸阻力与顺应性。气道压力升高,可能源于呼吸道梗阻、顺应性降低、肌张力增加(如人机对抗);压力降低,则提示管道漏气,且在气道阻力与顺应性不变时,意味着潮气量减少。
关键指标:
气道峰压(Ppeak):是呼吸机送气过程中的最高压力,用于克服肺和胸廓的弹性、黏滞阻力,与吸气流速、潮气量等相关。临床需将其控制在 < 40cmH₂O,否则气压伤风险显著增加。
平台压(Pplat):指吸气末屏气(吸气阀和呼气阀均关闭,气流为零)时的气道压力,用于克服肺和胸廓的弹性阻力,与潮气量等有关,当吸入气体在体内平衡时间充足时可代表肺泡压。机械通气中,若平台压 > 30cmH₂O,气压伤可能性增大,且过高平台压会影响循环。
平均气道压(Pmean):单个呼吸周期中气道压的平均值,受气道峰压相关因素及吸气时间长短影响,可预估平均肺泡压力变化。
呼气末压力:呼气即将结束时的压力,等于大气压或呼气末正压(PEEP)。
驱动压:克服肺和胸壁弹性阻力完成吸气所需的压力,反映吸气过程中呼吸系统静态压力的改变。
跨肺压:使肺扩张或回缩的压力,计算公式为跨肺压 = 肺泡内压 - 胸膜腔内压。
气道阻力监测
构成及监测意义:机械通气时,气道阻力涵盖患者自身气道、气管导管以及呼吸机管道的阻力。监测气道阻力,能直观知晓患者气道阻塞状况,助力临床判断与治疗决策,正常气道阻力范围为 5-10cmH₂O/L/s。
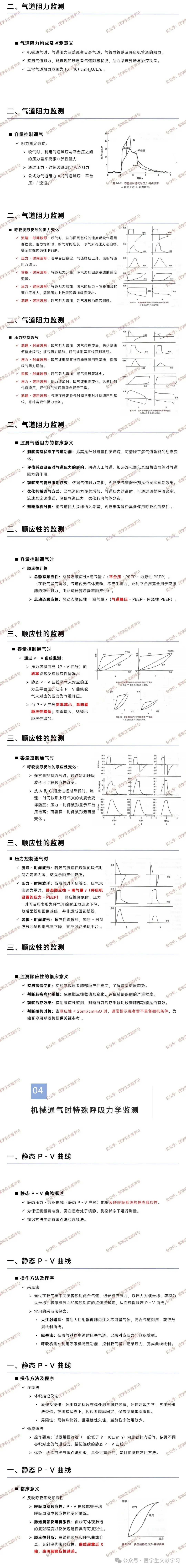
容量控制通气时阻力测定:吸气时,利用气道峰压与平台压之间的压力差来克服非弹性阻力,通过压力 - 时间波形测定,公式为气道阻力 =(气道峰压 - 平台压)/ 流速。
呼吸波形反映的阻力变化:流速 - 时间波形中,阻力增加时呼气时间延长,呼气末流速无法归零,提示存在内源性 PEEP;压力 - 时间波形中,若平台压稳定,气道峰压上升表明气道阻力增大等。
压力控制通气时波形变化:如吸气阻力增加,吸气过程变缓,未达基线便停止吸气等。
临床意义:洞察阻塞性肺疾病等病理状态下的气道功能动态变化;评估辅助设备对气道阻力的影响;观察支气管舒张剂疗效;优化机械通气方式;判断撤机时机。
顺应性的监测
容量控制通气时:
顺应性计算:总静态顺应性 = 潮气量 /(平台压 - PEEP - 内源性 PEEP)(吸气屏气阶段计算);总动态顺应性 = 潮气量 /(气道峰压 - PEEP - 内源性 PEEP)。
通过 P-V 曲线监测:压力容积曲线(P-V 曲线)的斜率能反映顺应性,斜率减小意味着顺应性降低,增大则提示顺应性增加,静态 P-V 曲线吸气末对应平台压,动态对应气道峰压。
呼吸波形反映的顺应性变化:顺应性降低时,流速 - 时间波形呼气支坡度变陡直,压力 - 时间波形平台压增高,容积 - 时间波形无明显变化。
压力控制通气时波形变化:如顺应性降低,吸气流速在设置的吸气时间之前降为零,容积 - 时间波形潮气量下降等。
临床意义:监测病情变化,掌握肺部顺应性改变;判断肺疾病严重性;观察治疗效果;判断撤机时机(当顺应性 < 25ml/cmH₂O 时,通常提示患者暂不具备撤机条件)。
四、机械通气时特殊呼吸力学监测
静态 P-V 曲线
概述:能反映呼吸系统的静态顺应性,为保证测量精准度,需在患者镇静、肌松状态下进行,描记方法主要有采点法和连续法。
操作方法及程序:
采点法:通过在吸气至不同肺容积时闭合气道,记录相应压力,连接各点获得曲线,常用方法有大注射器法、阻塞法、呼吸机法。
连续法:包括体积描记仪法(需特殊仪器,准确性欠佳,临床少用)和低流速法(以极缓慢流速送气描记曲线,可重复,临床常用)。
临床意义:反映呼吸系统顺应性,呈现呼吸周期中顺应性变化,体现肺泡复张程度及可复张性,曲线斜率代表顺应性,越靠近 X 轴肺顺应性越差;指导 ARDS 患者最佳 PEEP 选择,“低位转折点 + 2cmH₂O” 有重要意义。
低位转折点和高位转折点
低位转折点:位于 P-V 曲线吸气支的低肺容积处,是肺泡开始开放时对应的压力和容积转折点。正常人的低位转折点低于功能残气量,且功能残气量以上部分呈直线形态,其受呼气末状态影响,若存在气体滞留,可能消失。
临床意义:估计胸肺顺应性;调节潮气量和 PEEP 水平;监测气管导管位置及通畅情况;判断呼吸阻力;监测双腔气管导管位置;估算呼气功。
内源性呼气末正压(PEEPi)
定义与分类:呼气气流受限致呼气末肺泡内压升高产生,分静态(呼气末气道平台压,反映肺单位平衡时压力)和动态(吸气开始前气道压力,反映时间常数较短肺单位 PEEPi,低于静态)。不同肺单位时间常数有差异,病变患者 PEEPi 分布不均。
测定方法:静态 PEEPi 常用呼气末气道闭合法;动态 PEEPi 主要有持续记录气体流速和气道压力法。
适应证:机械通气应常规检测,尤其在气道阻塞性疾病、呼气时间短、高分钟通气量等可能导致其产生的情况。
禁忌证:无绝对禁忌证,气胸或纵隔气肿、严重右心功能不全时需慎重。
操作方法及程序:测定静态 PEEPi 常用呼气末阻断法,患者镇静肌松后调外源性 PEEP 为 0,按 “呼气末暂停” 键计算;测定动态 PEEPi 有自主呼吸患者采用食管囊压技术。
注意事项:测定静态时患者应镇静甚至肌松;需重复 2-3 次取平均值。
呼吸中枢驱动力(P0.1)
定义:指吸气开始后 0.1s 时的口腔闭合压,与呼吸阻力无关,反映呼吸中枢兴奋性和呼吸驱动力,参考值为 0.2-0.4kPa(2-4cmH₂O)。
操作方法及程序:单一呼吸测定法是机械通气时在呼气末关闭吸气阀,记录下一次吸气开始后 0.1s 时的气道压变化,每次取值至少 3 次算平均值;连续测定法是呼吸机为压力触发且无流量触发时自动连续分析。
注意事项:测定前患者需有相对稳定的自主呼吸;不同体位影响结果,每次测定应取相同体位;不应在流速触发或有 Flow-by 情况下测定。
影响因素:呼气末肺容积、呼吸肌肉长度和收缩速度改变、胸壁变形、呼气肌肉用力。
临床意义:评估呼吸中枢驱动力;指导撤机(小于 0.6kPa 可考虑撤离);了解呼吸机支持程度;P0.1 增高与呼吸肌肉负荷过重等有关,神经肌肉功能不良时可能低估中枢驱动增加。
肺复张容积的测定
P-V 曲线法:先测定呼气潮气量,计算功能残气量,再分别描记有 PEEP 和 0cmH₂O PEEP 水平的静态 P-V 曲线,记录压力 20cmH₂O 时的容积,最后计算肺复张容积。
CT 法:通过 CT 扫描直接测量肺组织,根据肺部密度值将肺分为过度膨胀区、正常通气区、低通气区和不通气区,计算各区容积及比例,根据复张前后容积计算肺复张容积,需患者生命体征平稳、适当镇静,设置好扫描参数。
肺牵张指数的测定
原理:容量控制通气、流速恒定时,通过测定气道压力 - 时间曲线吸气支斜率计算,<1 提示吸气时仍有肺泡复张,>1 提示肺泡过度膨胀,=1 提示无复张与过度膨胀。
操作步骤:患者镇静、肌松,描记容控恒流状态下气道压力 - 时间曲线,取吸气支曲线回归得方程,b 即为牵张指数,调整 PEEP 使 b=1 即为 ARDS 患者最佳 PEEP。
临床意义:可作为 ARDS 患者最佳 PEEP 选择方法之一,需进一步研究证实。
呼吸功监测
定义与基础概念:指呼吸肌克服呼吸阻力维持通气量所做的功,正常自主呼吸时仅吸气做功,参考值 0.4-0.6J/L,是对呼吸肌后负荷的评估。分弹力功(受顺应性影响)和阻力功(受气道阻力影响),可通过 P-V 曲线内面积计算。
机械通气时呼吸功内容:包括呼吸机做功和患者做功,患者做功含生理呼吸功(正常约 0.5J/L)和附加功(克服呼吸设备阻力的额外负荷)。
监测方法:通过床边呼吸功能监测仪直接计算,或根据患者 P-V 曲线变化监测。
临床意义:指导通气治疗,选择最佳通气方式和参数;判断呼吸功增加原因;指导撤机(<0.75J/L 时脱机多能成功);了解通气模式和设备影响。
适应证:选择最佳通气方式与参数;PSV 模式应用时确定最佳压力支持水平;慢性呼吸衰竭处理时帮助呼吸肌休息或锻炼;判断呼吸功增加原因;指导呼吸机撤离;了解通气模式与设备影响。
操作流程:插入食管气囊导管测胸腔内压,连接流量传感器测定相关压力和流速,计算总呼吸功、器械导致的附加功及生理功。
注意事项:呼吸功参考值 0.3-0.6J/L,<0.75J/L 脱机多成功,>0.75J/L 可致呼吸肌疲劳等;增加因素包括气道阻力增高、肺和胸廓顺应性降低、内源性 PEEP、呼吸机相关问题等。
五、学科新进展
膈肌电活动(Edi)应用:可反映膈肌功能及呼吸中枢驱动大小,通过计算神经机械耦联(NMC)指数和神经通气耦联(NVC)指数间接反映膈肌收缩和通气效能,联合其他撤机指标指导撤机。
超声评估膈肌功能:传统方法有创伤性、缺乏特异性且不便床旁应用,超声评估具有准确、安全、无创优点,通过测量膈肌活动度等评估功能,用于鉴定功能障碍、监测萎缩程度等,预测撤机结果。
电阻抗成像(EIT)技术:无创重建体内组织图像技术,能可视化评估胸部区域通气分布及肺容量变化,胸阻抗断层成像仪适用于急性呼吸衰竭患者,可优化呼吸支持方式及呼吸机参数设置。




免责声明!(点击查看)
