房颤知识宣教和护理PPT
- 2026-04-10 09:02:23



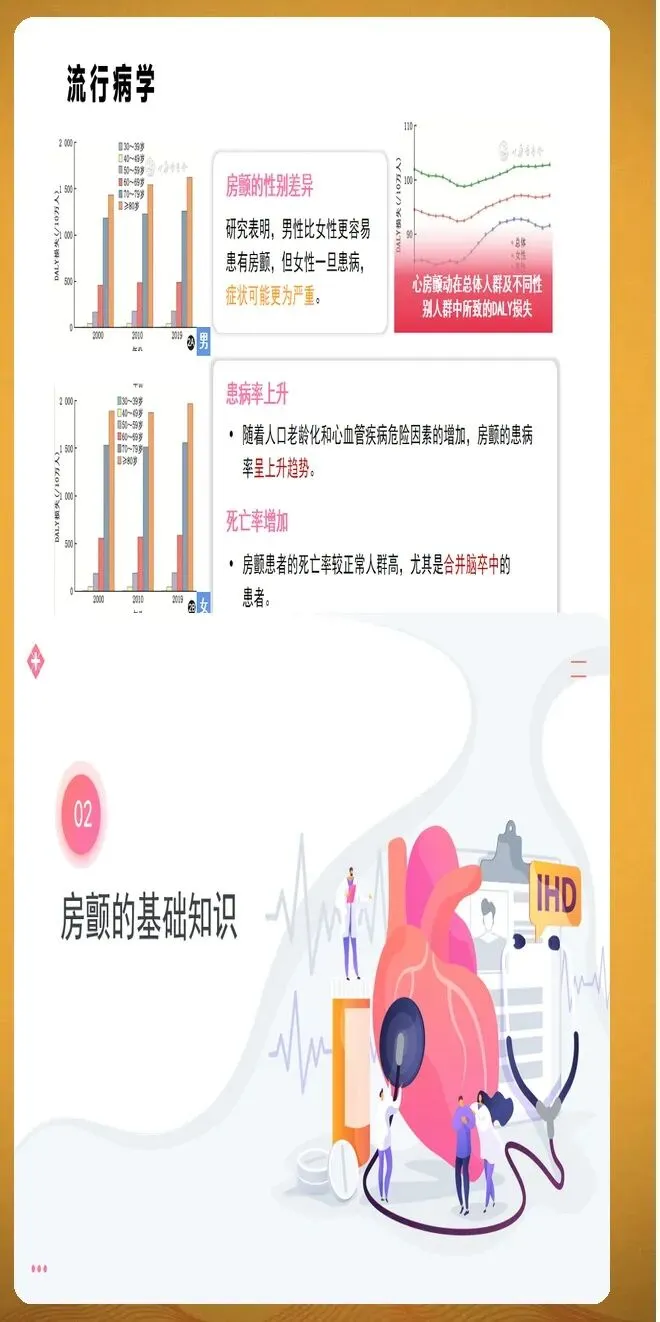
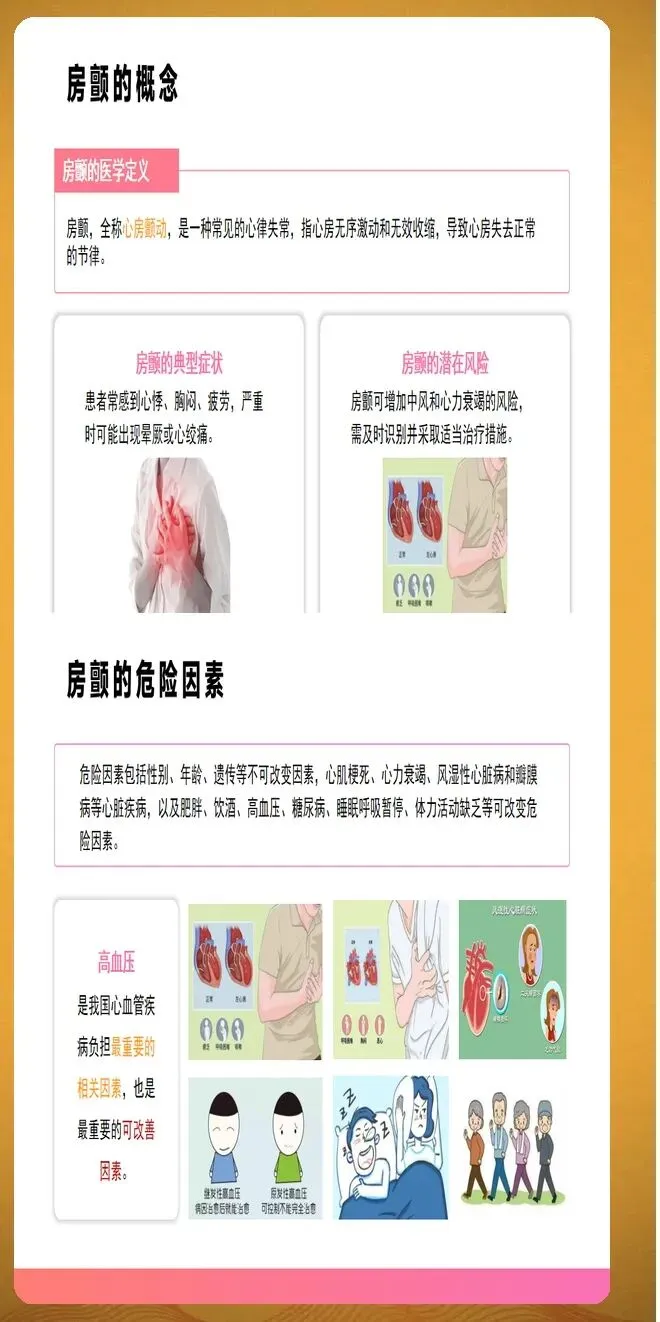


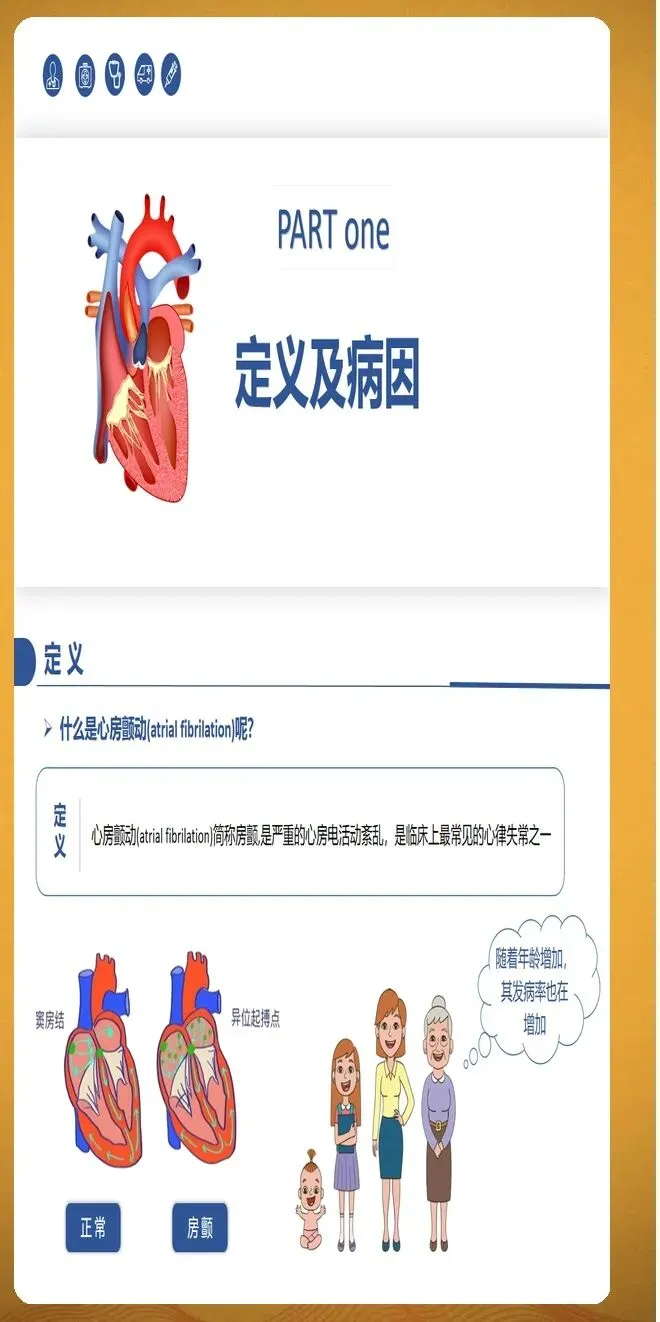
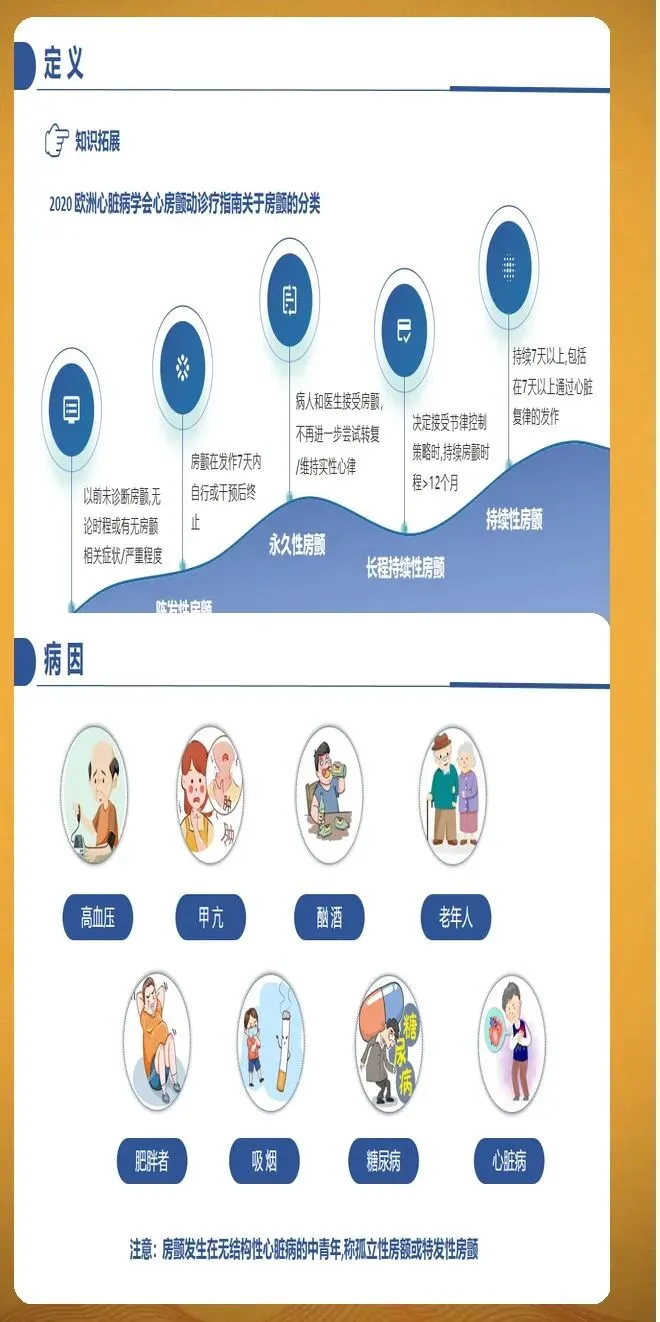
房颤分类按照病程时长进行划分。阵发性房颤指发作在7天内自行终止,多数在48小时内恢复。持续性房颤指持续时间超过7天,需要医疗干预才能转复。长程持续性房颤指连续发作至少12个月,患者和医生仍然选择节律控制策略。永久性房颤指患者和医生共同决定不再尝试恢复窦性心律。此外,随着智能穿戴设备的普及,设备检测的亚临床房颤越来越常见,这类房颤通常没有明显症状,但同样会增加血栓栓塞风险。
抗凝治疗是房颤管理的核心环节。风险评估采用CHA2DS2评分系统,该评分包括心力衰竭、高血压、年龄75岁及以上、糖尿病、卒中或短暂性脑缺血发作史、血管病变、年龄65至74岁、女性性别等风险因素。评分大于等于2分的患者应接受长期抗凝治疗,评分为1分的患者可考虑抗凝治疗,评分为0分的患者无需抗凝治疗。出血风险评估采用HASBLED评分,但评分高不是拒绝抗凝治疗的理由,应先纠正可逆的出血因素,如控制血压、停用不必要的阿司匹林、治疗胃溃疡等。

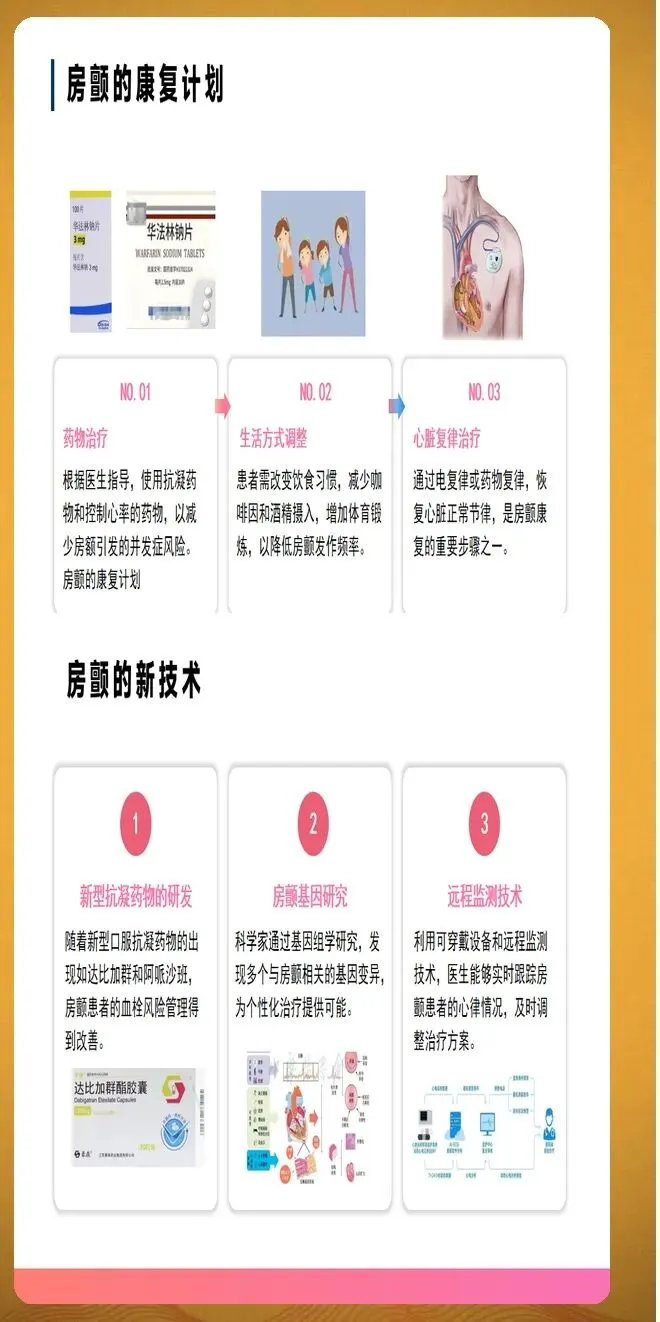


抗凝药物的选择需要个体化考虑。新型口服抗凝药包括达比加群、利伐沙班、艾多沙班等,这类药物具有起效快、作用稳定、无需常规监测凝血功能、药物相互作用少等优势,是非瓣膜性房颤的首选。华法林适用于机械瓣膜置换术后、中重度二尖瓣狭窄等特定情况,使用期间需要定期监测国际标准化比值,目标范围通常为2.0至3.0。华法林的治疗窗窄,个体差异大,容易受到富含维生素K食物和其他药物的影响,需要保持饮食和用药的稳定性。
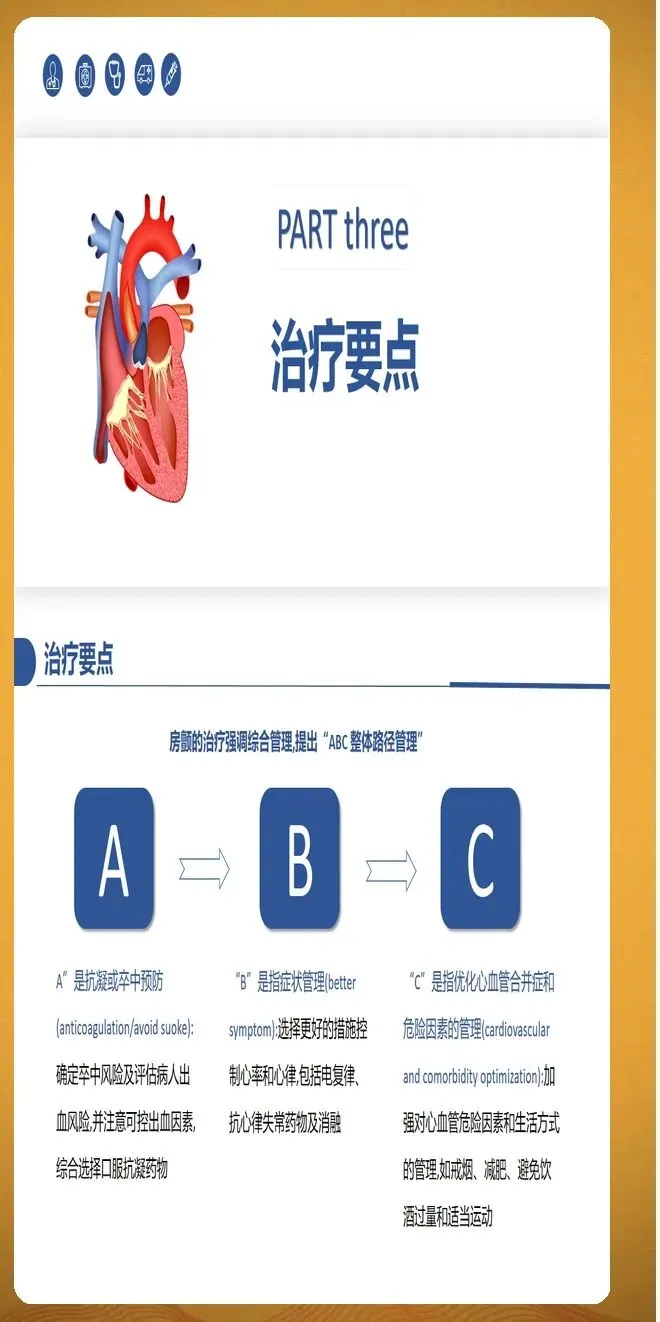
节律控制策略包括电复律、药物复律和导管消融。电复律适用于血流动力学不稳定或症状明显的患者,复律前需要抗凝治疗至少3周或通过经食管超声排除心房血栓,复律后需要继续抗凝至少4周。药物复律适用于无器质性心脏病的阵发性房颤患者,常用药物包括普罗帕酮、氟卡尼、胺碘酮等。导管消融在症状性房颤患者中的地位显著提升,对于阵发性房颤患者已推荐作为一线治疗,对于持续性房颤患者也可考虑早期干预。导管消融的技术发展包括三维标测系统、压力感应导管、冷冻球囊消融和脉冲电场消融等新技术。

心室率控制适用于不能或不愿意接受节律控制的患者。控制目标分为宽松和严格两种策略。宽松控制指静息心率小于每分钟110次,适用于症状不明显的患者。严格控制指静息心率小于每分钟80次,适用于症状明显或合并心动过速性心肌病的患者。首选药物为β受体阻滞剂,如美托洛尔、比索洛尔等。非二氢吡啶类钙通道阻滞剂如地尔硫卓、维拉帕米也可用于左心室收缩功能正常的患者。洋地黄类药物如地高辛可与其他药物联合使用,特别适用于合并心力衰竭的患者。

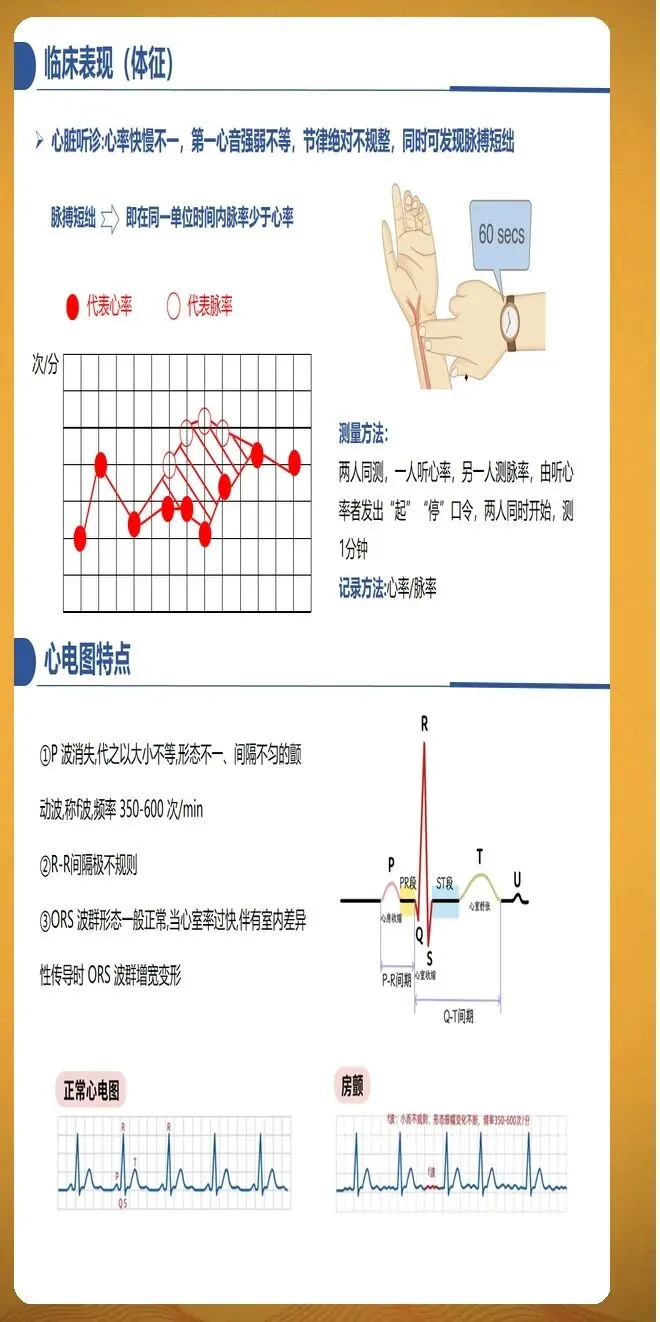
房颤患者的护理评估包括全面采集病史和体格检查。病史采集应重点关注症状类型、发作频率和持续时间、诱发因素、既往治疗反应等。症状评估采用欧洲心律学会分级系统,1级为无症状,2a级为轻度症状,2b级为中度症状,3级为重度症状,4级为致残症状。体格检查重点观察脉搏短绌现象、第一心音强弱不等、心脏杂音、水肿等体征。辅助检查包括12导联心电图确诊、动态心电图评估负荷和心室率、超声心动图评估心脏结构和功能、实验室检查评估肝肾功能、甲状腺功能和脑钠肽水平。


药物治疗管理是房颤护理的重要内容。抗凝药物治疗管理包括确保按时按量服药、观察出血迹象、监测药物相互作用和疗效指标。服用华法林的患者需要定期监测国际标准化比值,保持目标范围在2.0至3.0之间,避免大幅调整富含维生素K食物的摄入。服用新型口服抗凝药的患者需要定期监测肾功能,根据肌酐清除率调整剂量。抗心律失常药物治疗管理包括观察药物疗效和不良反应,如普罗帕酮可能导致QRS波增宽或传导阻滞,胺碘酮可能导致甲状腺功能异常、肺毒性或肝功能损害。控制心室率的药物需要密切监测心率、血压和心功能变化。

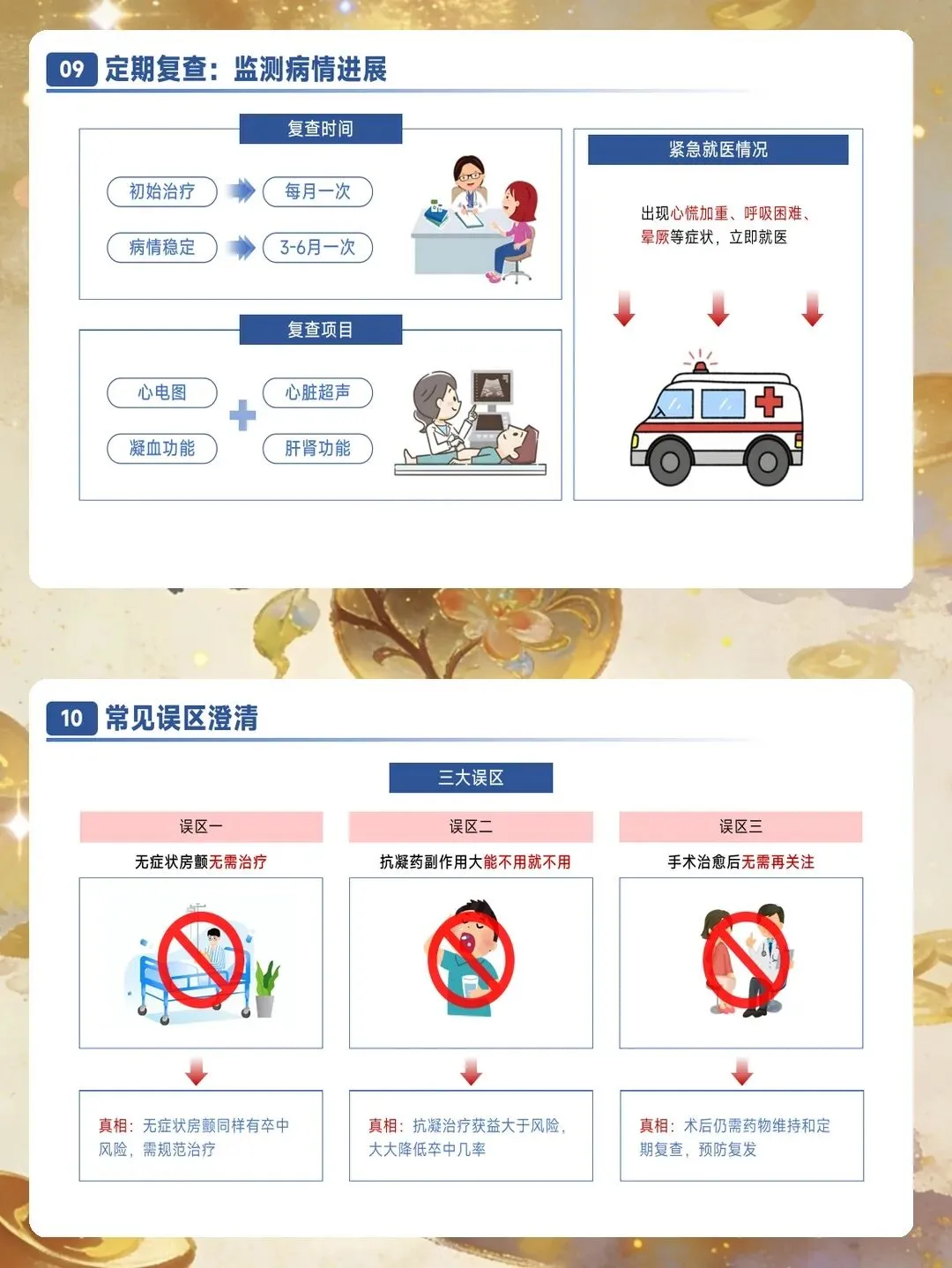
出血风险管理贯穿抗凝治疗全过程。轻度出血如牙龈出血、皮肤瘀斑可采用局部压迫止血,暂停抗凝药物1至2次剂量。严重出血如呕血、黑便、肉眼血尿需要立即停用抗凝药物,建立静脉通路,准备输血,必要时使用特异性拮抗剂。颅内出血是最严重的并发症,需要多学科协作处理,立即启动神经外科会诊,头部CT明确出血量,控制血压。大出血后重启抗凝的时间需要个体化评估,非关键部位出血可在12小时内恢复,脑出血高风险患者可能需要延迟4至8周。

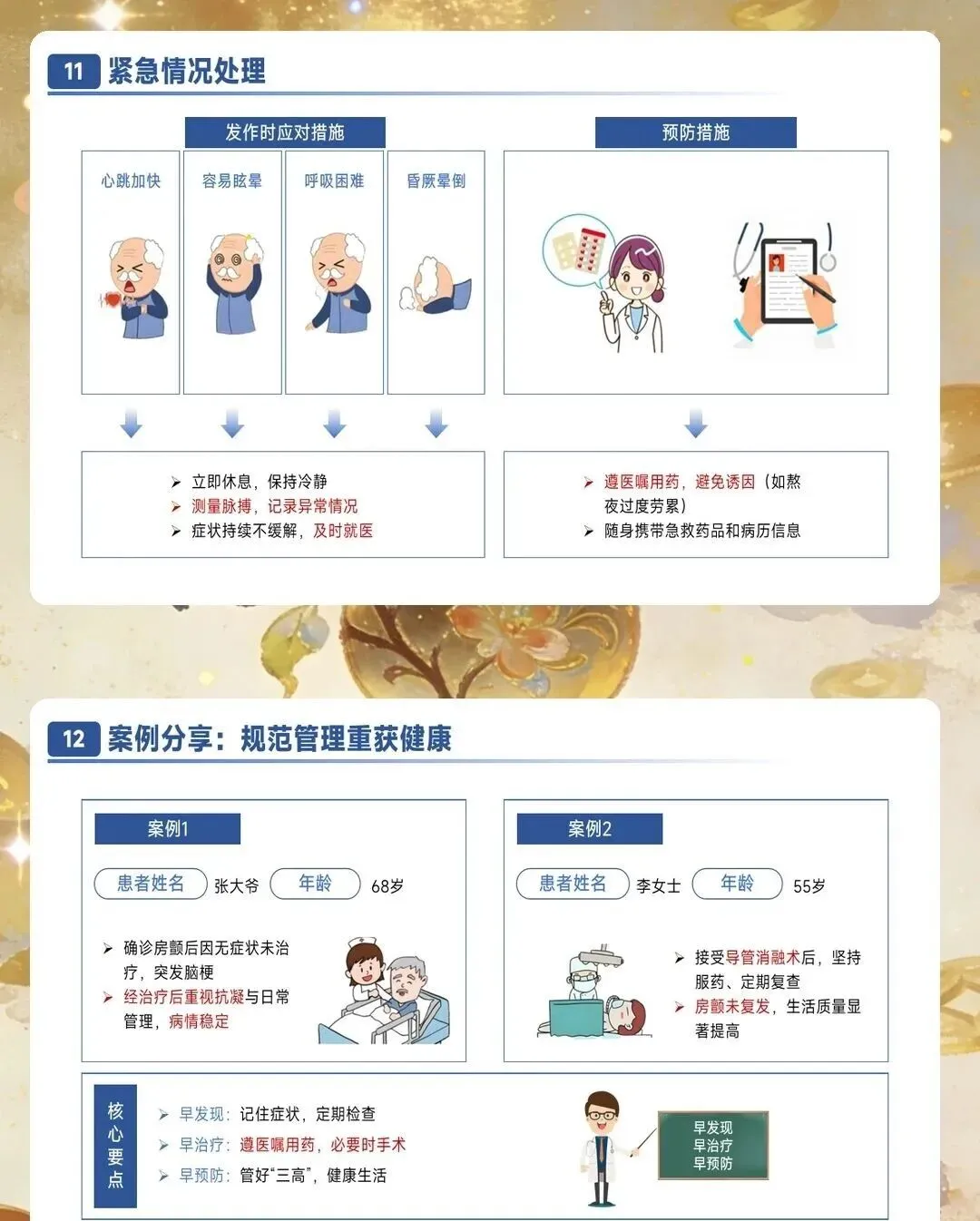
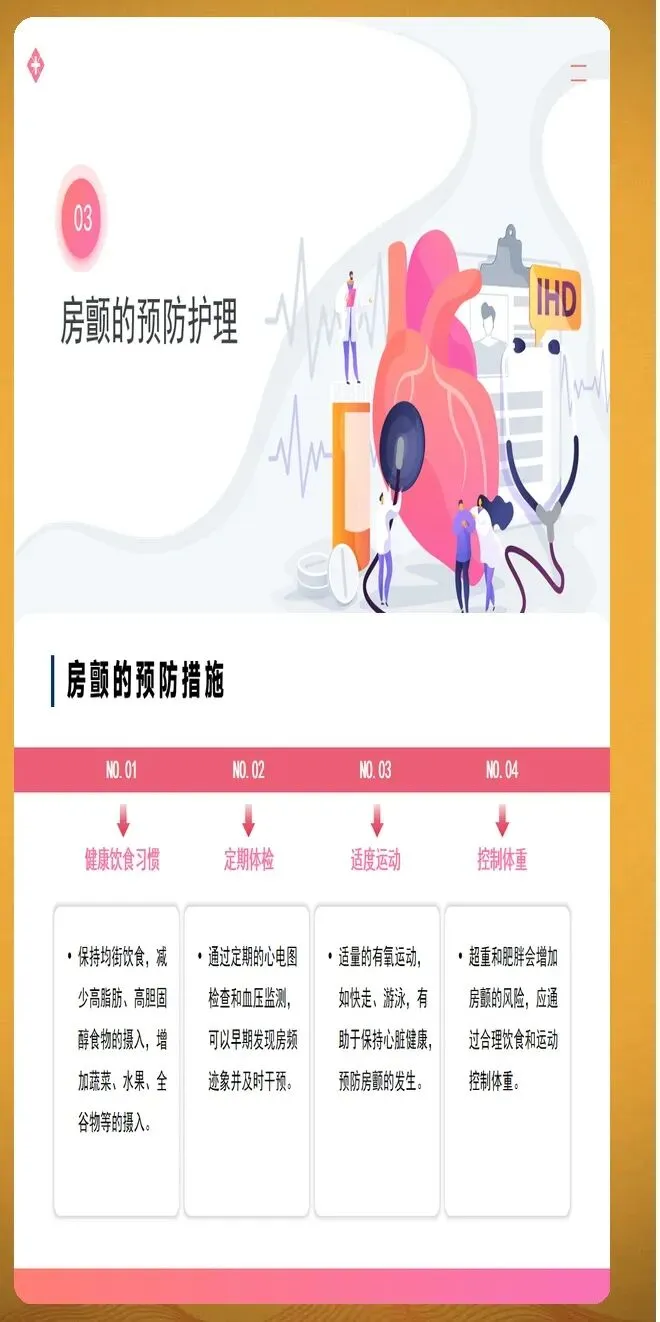
并发症预防护理需要全面覆盖血栓栓塞、心力衰竭和其他严重并发症。血栓栓塞预防的核心是规范抗凝治疗,同时识别卒中征兆并立即就医,包括面部歪斜、一侧手臂无力下垂、口齿不清等症状。心力衰竭预防需要密切观察容量负荷变化,每日记录体重,24小时内增幅大于等于2公斤需要警惕。观察颈静脉怒张、下肢水肿程度,听诊肺部湿啰音是否增多。监测脑钠肽水平动态变化,较基线上升30%提示风险增加。其他并发症包括心绞痛、猝死、肾功能损伤等,需要针对性预防措施。