抑郁障碍(二).ppt
- 2026-05-19 00:41:52
五、评估、诊断与鉴别诊断
(一)评估
评估目的:明确诊断,排查精神 / 躯体问题,制定合理治疗方案。
评估内容:现病史、当前症状、自杀意念、既往躁狂 / 精神病性发作史、治疗史(当前 + 过去)、躯体疾病史、家族史。
辅助检查:
躯体及神经系统检查:全面排查基础问题。
实验室 / 电生理 / 影像学检查:甲状腺功能、头颅核磁、脑电图等,排除器质性病变致情绪异常。
评估量表:
类型 常用量表 特点 他评 汉密尔顿抑郁量表(HAMD) 临床最常用,分 17/21/24 项,HAMD-24 含 7 因子结构 蒙哥马利 - 艾森贝格抑郁评定量表(MADRS) 用于疗效评估 自评 贝克抑郁量表(BDI)、抑郁自评量表(SDS)、患者健康问卷(PHQ-9) 便于患者自我报告,适合初步筛查 关键概念界定:
临床治疗有效:HAMD-17/MADRS 减分率≥50%。
临床治愈:症状消失>2 周,HAMD-17≤7 分 / MADRS≤10 分,社会功能恢复。
临床痊愈:症状完全缓解>6 个月。
复燃:缓解后 6 个月内再次发作。
复发:缓解后 6 个月以上再次发作。
(二)诊断
参考标准:长期参考 ICD-10、DSM-5,ICD-11 对心境障碍分类架构调整(以 “心境发作” 为基础组成部分)。
ICD-10 诊断标准:
核心症状(3 条需至少满足 2 条):心境低落、兴趣 / 愉快感丧失、精力降低(劳累增加 + 活动减少)。
附加症状(7 条):注意力降低、自我评价 / 自信降低、自罪 / 无价值感、前途悲观、自伤 / 自杀观念 / 行为、睡眠障碍、食欲减退。
ICD-11 诊断核心内容:
疾病类型 诊断要点 抑郁障碍 1. 基于 1 次及以上抑郁发作,无躁狂 / 轻躁狂史,分单次 / 复发性2. 进一步分类:发作严重程度(轻 / 中 / 重)、是否伴精神病性症状(中重度可能伴)、发作阶段(当前发作 / 部分缓解 / 完全缓解)3. 附加限制条件:伴焦虑、忧郁特征、围产期发作、季节性发作 恶劣心境障碍 1. 持续抑郁情绪≥2 年(儿童 / 青少年为普遍易怒)2. 伴兴趣减弱、注意力不集中、自我价值低等症状3. 前 2 年无 2 周满足抑郁发作标准的情况 混合性抑郁和焦虑障碍 1. 抑郁 + 焦虑症状持续≥2 周,单独任一症状均不满足其他抑郁 / 焦虑障碍诊断2. 导致重要功能领域严重痛苦 / 损害
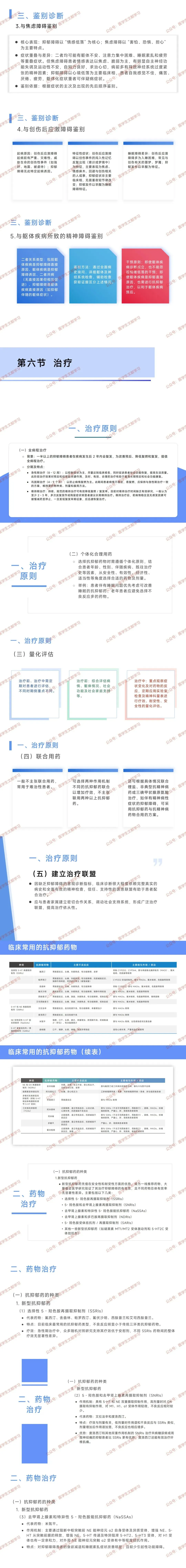
(三)鉴别诊断
六、治疗
(一)治疗原则
全病程治疗:
急性期(8~12 周):控制症状,实现临床治愈,恢复社会功能。
巩固期(4~9 个月):维持急性期方案,防复燃。
维持期(≥2~3 年):多次复发者需长期维持,缓慢减药,防复发。
个体化用药:结合年龄、性别、伴随疾病、既往治疗史,从安全、有效、经济角度选药(如伴睡眠问题优先选镇静作用抗抑郁药)。
量化评估:治疗前评估病情 / 社会支持,治疗中定期用量表 + 实验室检查评估疗效、耐受性、安全性。
联合用药:一般不推荐,难治性患者可联用 2 种不同机制抗抑郁药,或联合锂盐、非典型抗精神病药;伴精神病性症状需联用抗精神病药。
建立治疗联盟:信任医患关系 + 家属配合,调动社会支持,提高依从性。
(二)药物治疗
常用抗抑郁药分类及特点:
类别 代表药物 核心特点 不良反应 禁忌 / 相互作用 SSRIs(一线) 氟西汀、舍曲林、帕罗西汀等 临床最常用,安全性好,疗效相当 胃肠道反应、头痛、失眠、性功能障碍 禁与 MAOI、氯米帕明、色氨酸联用;帕罗西汀停药反应明显 SNRIs(一线) 文拉法辛、度洛西汀 双重作用(5-HT+NE),疗效与剂量相关;度洛西汀适合共病神经痛者 恶心、血压升高、性功能障碍 禁与 MAOI 联用 NaSSAs 米氮平 改善食欲 / 睡眠,少致性功能障碍 镇静、口干、体重增加、粒细胞减少(罕见) 禁与 MAOI 联用 NDRIs 安非他酮 不影响 5-HT,少致性功能障碍;助戒烟 失眠、头痛、惊厥风险(高剂量) 禁与氟西汀、三环类联用 SARIs 曲唑酮 镇静作用强,适合伴激越 / 睡眠障碍者 口干、头晕、阴茎异常勃起 室性心律失常、严重低血压者禁用 褪黑素受体激动剂 阿戈美拉汀 调节睡眠,1 周起效 头痛、恶心、肝损害风险 肝损者禁用;用药前 / 中监测肝功能 新型多模式药物 伏硫西汀 改善情感 + 认知症状 胃肠道反应 禁与 MAOI 联用 传统 TCAs(二线) 阿米替林、氯米帕明 疗效明确,不良反应多 抗胆碱能(口干、便秘)、心血管问题(低血压、心律失常)、镇静 禁与 SSRIs(除西酞普兰类)、MAOI 联用;严重心肝肾疾病禁用 MAOI(三线) 吗氯贝胺(可逆性) 用于难治性患者 饮食限制多,安全性差 避免与含酪胺食物(奶酪、红酒)同服 中草药 圣约翰草提取物、舒肝解郁胶囊、巴戟天寡糖胶囊 用于轻中度抑郁,辨证使用(如舒肝解郁治肝郁脾虚证) 相对温和 无明确严重禁忌 NMDA 受体拮抗剂 艾司氯胺酮(鼻喷剂) 快速抗抑郁,用于难治性 / 急性自杀风险者 成瘾性风险,长程安全性待验证 需严格管控 关键不良反应及处理:
5-HT 综合征:严重不良反应,表现为自主神经紊乱(恶心、多汗、心动过速)、神经肌肉异常(震颤、肌张力高),需立即停药 + 紧急处理。
戒断综合征:停药 / 减药时出现(流感样症状、精神症状),避免快速撤药,需逐渐减量。
自杀风险:FDA 黑框警告(≤24 岁患者风险升高),治疗初期及全程需评估风险。
(三)心理治疗
(四)物理治疗
(五)补充和替代治疗
自然疗法:瑜伽、冥想、按摩、温泉疗法(放松身心,缓解焦虑)。
营养补充:维生素 B 群、维生素 D、钙、镁(需医师指导)。
替代疗法:针灸、中医、音乐疗法(辅助缓解症状)。
七、预后和康复
(一)预后情况
治疗效果:多数患者症状可缓解 / 减轻,约 15% 无法临床治愈。
复发风险:
首次发作缓解后,50% 不再复发。
3 次及以上发作 / 未维持治疗者,复发风险>90%。
复发影响因素:维持治疗剂量 / 时间不足、生活应激事件、社会适应不良、慢性躯体疾病、缺乏社会支持、阳性家族史。
社会功能残留:多数缓解后功能恢复,20%~35% 有残留症状,影响社会 / 职业能力。
(二)康复内容与实施
康复核心内容:个人生活自理能力、家庭职能、社交技能、职业技能康复。
康复场所:医院(急性期)+ 社区(长期),我国社区康复系统待完善,需加强院内康复,为社区康复奠基。