疼痛评估与管理健康宣教要点PPT
- 2026-04-01 16:17:56









疼痛是患者在诊疗过程中常见的主诉,规范化的疼痛管理对于提升治疗体验和促进康复具有重要意义。医护人员需掌握科学的评估方法与干预策略,为患者提供系统化的疼痛照护。
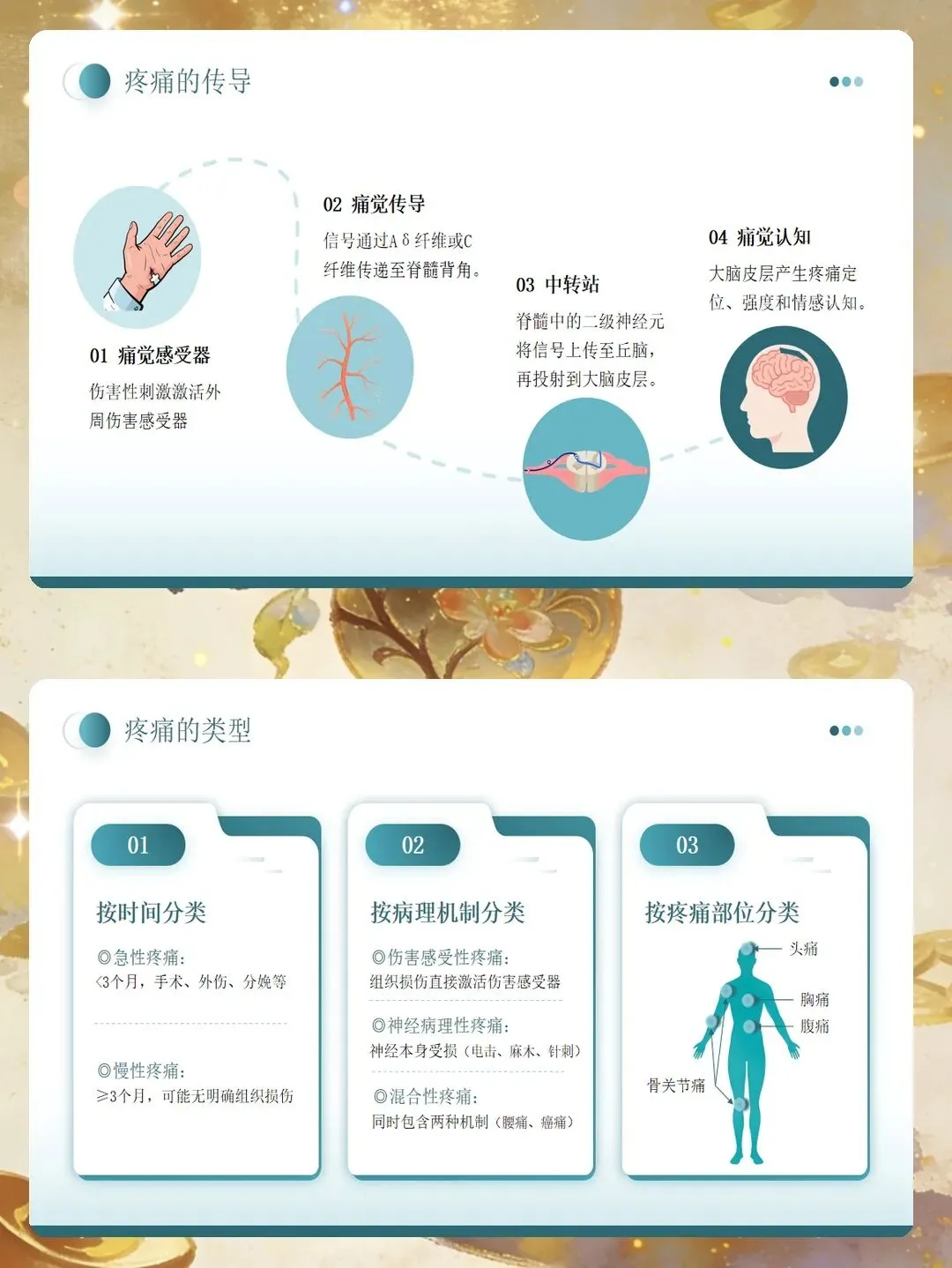
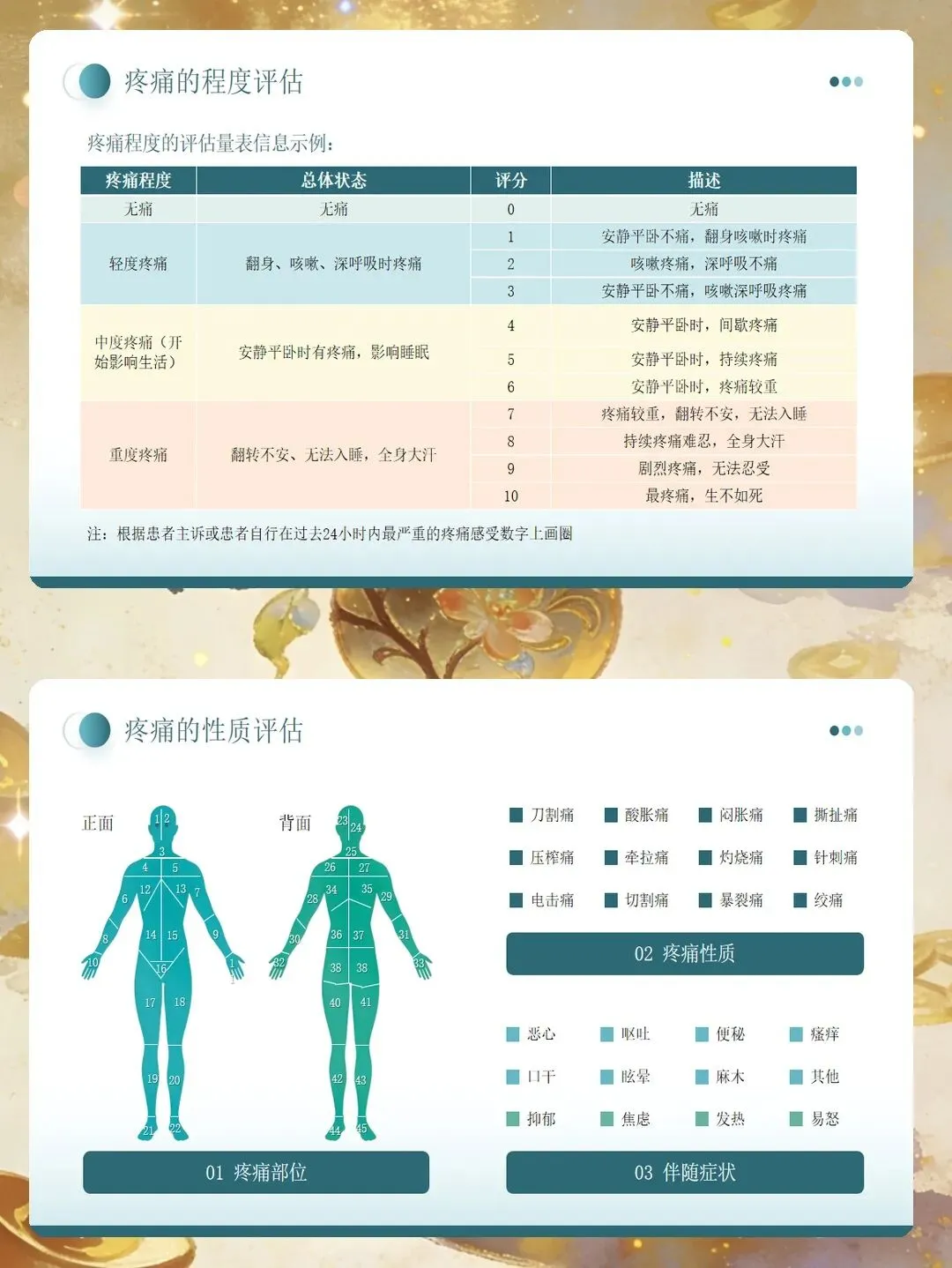
疼痛评估应作为常规护理项目,像测量体温、血压一样予以重视。选择合适的评估工具是准确判断疼痛程度的基础。对于意识清楚、能够理解数字含义的成人及较大儿童,推荐使用数字评分法,用0至10的数字表示疼痛强度,0分为无痛,10分为能够想象的最剧烈疼痛。1至3分可视为轻度疼痛,4至6分为中度疼痛,7分以上为重度疼痛。对于儿童、老年人或语言表达有困难者,可使用面部表情疼痛量表,通过不同的表情图像帮助患者表达疼痛程度。对于无法沟通的患者,需采用行为疼痛量表,观察表情、肢体动作、呼吸变化等行为指标进行综合判断。
疼痛评估的内容不应局限于强度,还需关注疼痛的部位、性质、持续时间、诱发及缓解因素,以及疼痛对睡眠和日常活动的影响。疼痛性质可能为刺痛、酸痛、灼痛或胀痛,准确的描述有助于判断病因。评估时要留意疼痛是否伴随恶心、出汗、烦躁不安等症状,这些信息对制定护理计划具有重要参考价值。
疼痛评估应贯穿于患者就诊的全过程。新入院患者应在规定时间内完成首次评估,住院期间根据患者情况定时评估,病情变化或镇痛干预后应及时复评。评估结果需详细记录,包括评估工具、评分及患者的具体描述。
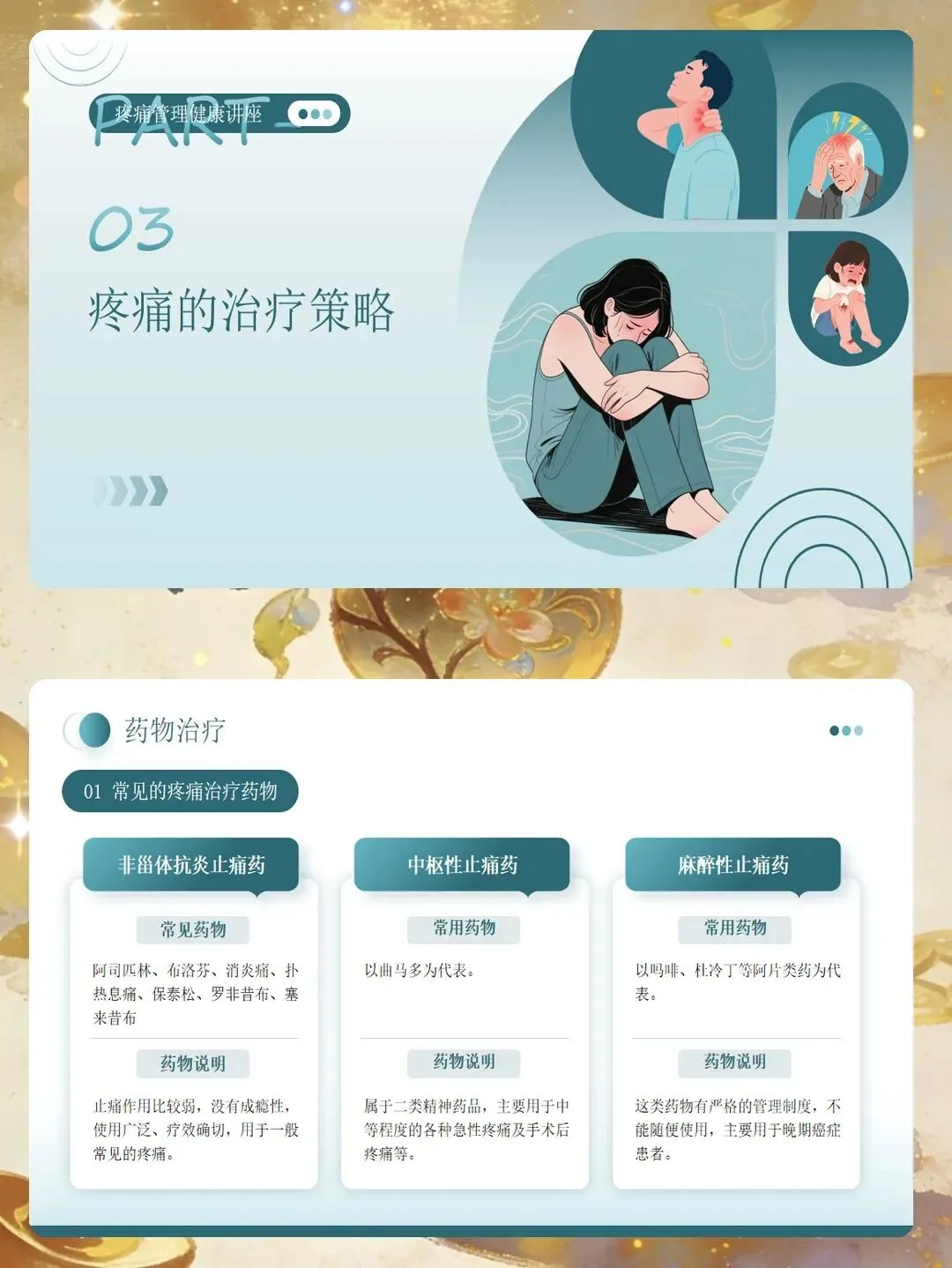
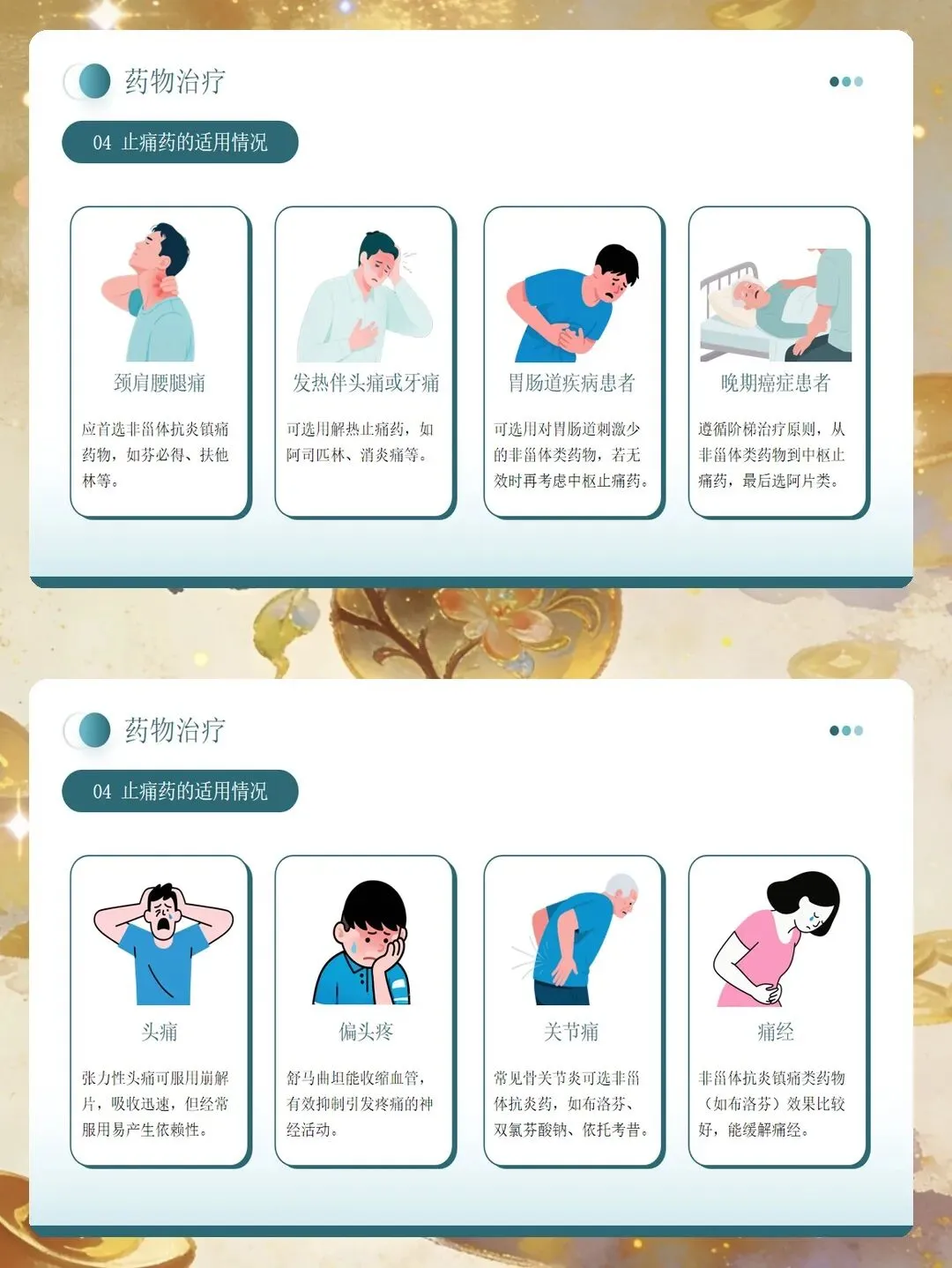
在疼痛干预方面,要遵循多模式镇痛的原则,结合药物和非药物方法,以达到更好的镇痛效果并减少单一药物的用量。药物治疗需严格遵循医嘱,按时给药而非按需给药,有助于维持稳定的血药浓度,避免疼痛反复。给药前核对药物名称、剂量、给药途径和时间,给药后观察疗效和不良反应。阿片类药物可能引起便秘、恶心、嗜睡等副作用,需提前采取预防措施,并密切监测呼吸频率和意识状态。非甾体抗炎药需注意胃肠道保护,有胃溃疡史者应谨慎使用。
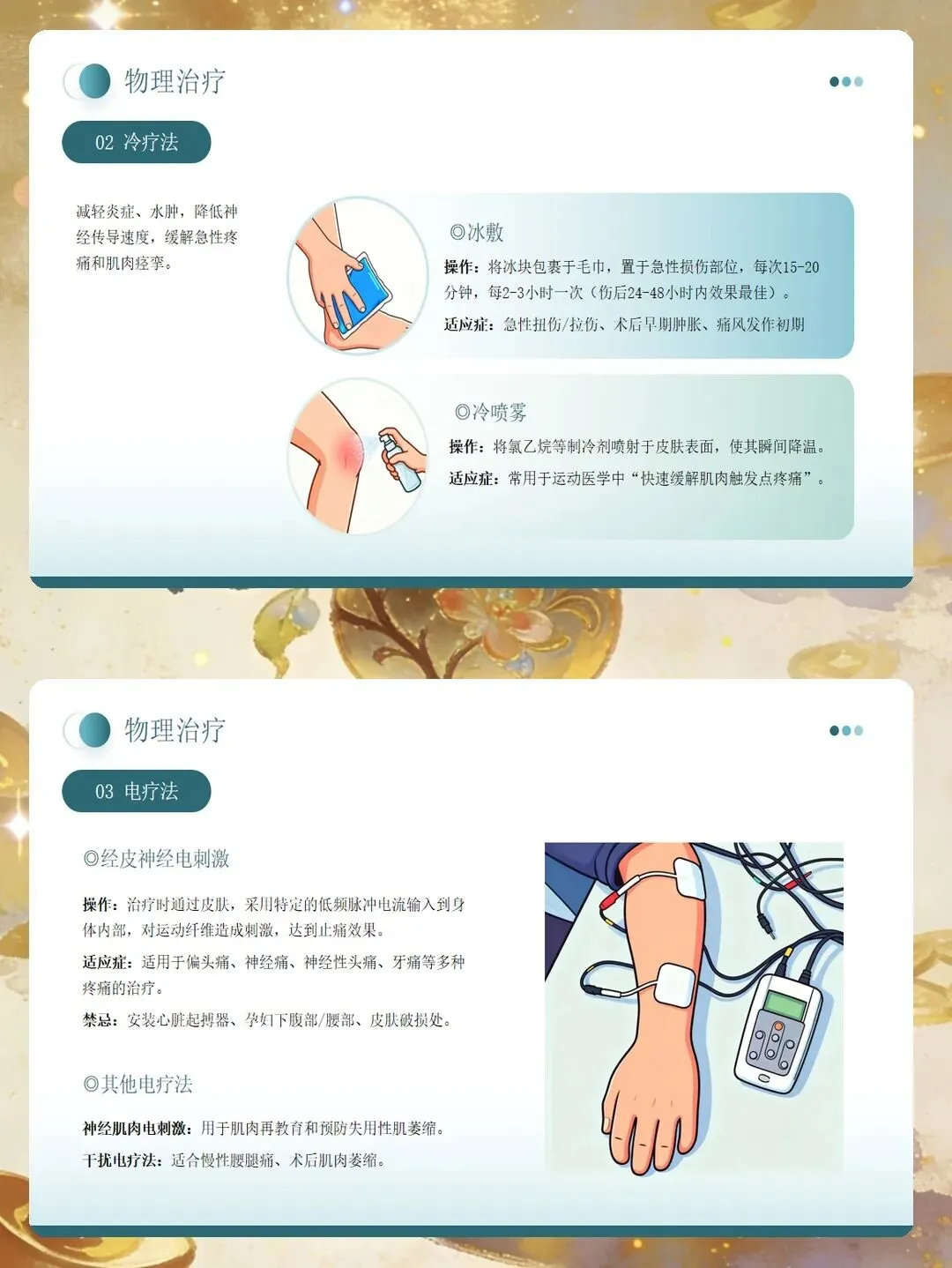
非药物干预是疼痛管理的重要组成部分,可作为轻度疼痛的主要措施或中重度疼痛的辅助手段。物理疗法中,急性损伤初期可使用冷敷减轻肿胀和炎症,慢性肌肉痉挛性疼痛可使用热敷促进血液循环。冷敷时间一般不超过20分钟,注意保护皮肤,避免冻伤。热敷温度控制在40至45摄氏度,同样需要注意防止烫伤。经皮神经电刺激适用于神经病理性疼痛或术后切口痛,使用时按照参数要求设置,强度以患者感觉麻刺但无疼痛为宜。
体位管理对缓解疼痛也很重要。根据疼痛部位协助患者采取舒适体位,如腰痛患者可在膝下垫软枕,术后胸痛患者可采取半坐卧位并用手臂支撑。定时协助患者翻身,避免长时间同一姿势导致局部受压。
心理护理同样不可忽视。疼痛常伴随焦虑、恐惧等负面情绪,而情绪紧张会加重疼痛感受。护理人员可通过倾听、安慰和鼓励,帮助患者减轻心理压力。指导患者进行放松训练,如深呼吸、渐进式肌肉放松等,有助于缓解肌肉紧张和焦虑。对于慢性疼痛患者,认知行为疗法可帮助其调整对疼痛的认知和应对方式。
健康教育是疼痛管理的重要环节。向患者解释疼痛是身体的主观感受,鼓励其主动表达疼痛。教会患者使用评估工具,能够准确描述疼痛的程度和性质。纠正“忍痛是坚强表现”等错误观念,让患者明白及时控制疼痛有利于康复。指导患者遵医嘱用药,不自行增减剂量或停药。教授简单的自我缓解方法,如调整体位、呼吸训练、分散注意力等。对于居家康复的患者,指导其记录疼痛日记,内容包括疼痛评分、发作时间、诱因及缓解措施,便于医生评估治疗效果和调整方案。
特殊人群的疼痛管理需特别关注。老年患者常合并多种疾病,肝肾功能可能减退,药物选择和剂量需个体化。认知障碍患者表达困难,需结合行为指标进行评估。儿童患者应根据年龄选择适宜的评估工具,用药剂量需精确计算。
医护人员应定期接受疼痛管理相关培训,不断更新知识和技能。多学科协作有助于为患者提供全面、连续的疼痛管理服务。护理人员在其中承担着评估者、执行者、教育者和协调者的多重角色,通过专业的照护,帮助患者减轻痛苦,提升生活质量。



