急性阑尾炎护理查房-PPT模板-分享:临床护理路径与并发症预防全解析
- 2026-04-07 00:24:51

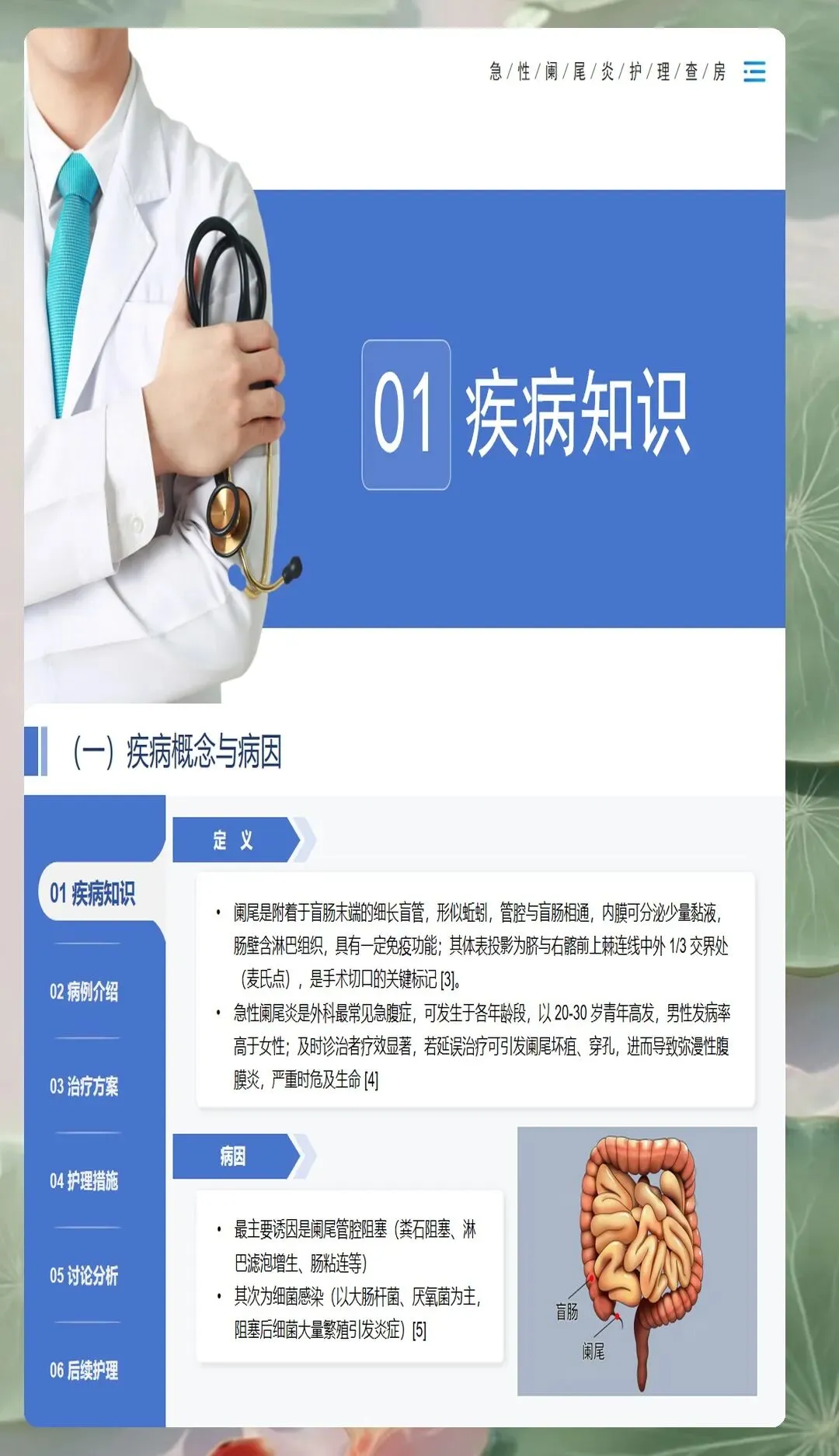
一、病理分型与临床特征识别
急性阑尾炎的病理演变过程具有明显的阶段性特征,准确识别不同分型对制定护理计划至关重要。急性单纯性阑尾炎为病变早期,阑尾轻度肿胀充血,黏膜少量溃疡,周围有少量渗出液;急性化脓性阑尾炎病变加重,阑尾显著肿胀,浆膜高度充血,表面覆以脓性渗出物,阑尾腔内积脓;坏疽穿孔性阑尾炎最为严重,阑尾壁全层坏死,管壁呈暗紫色或黑色,可能形成穿孔导致弥漫性腹膜炎;此外还有少数病例表现为阑尾周围脓肿,多见于病程较长、穿孔后被大网膜包裹的情况。
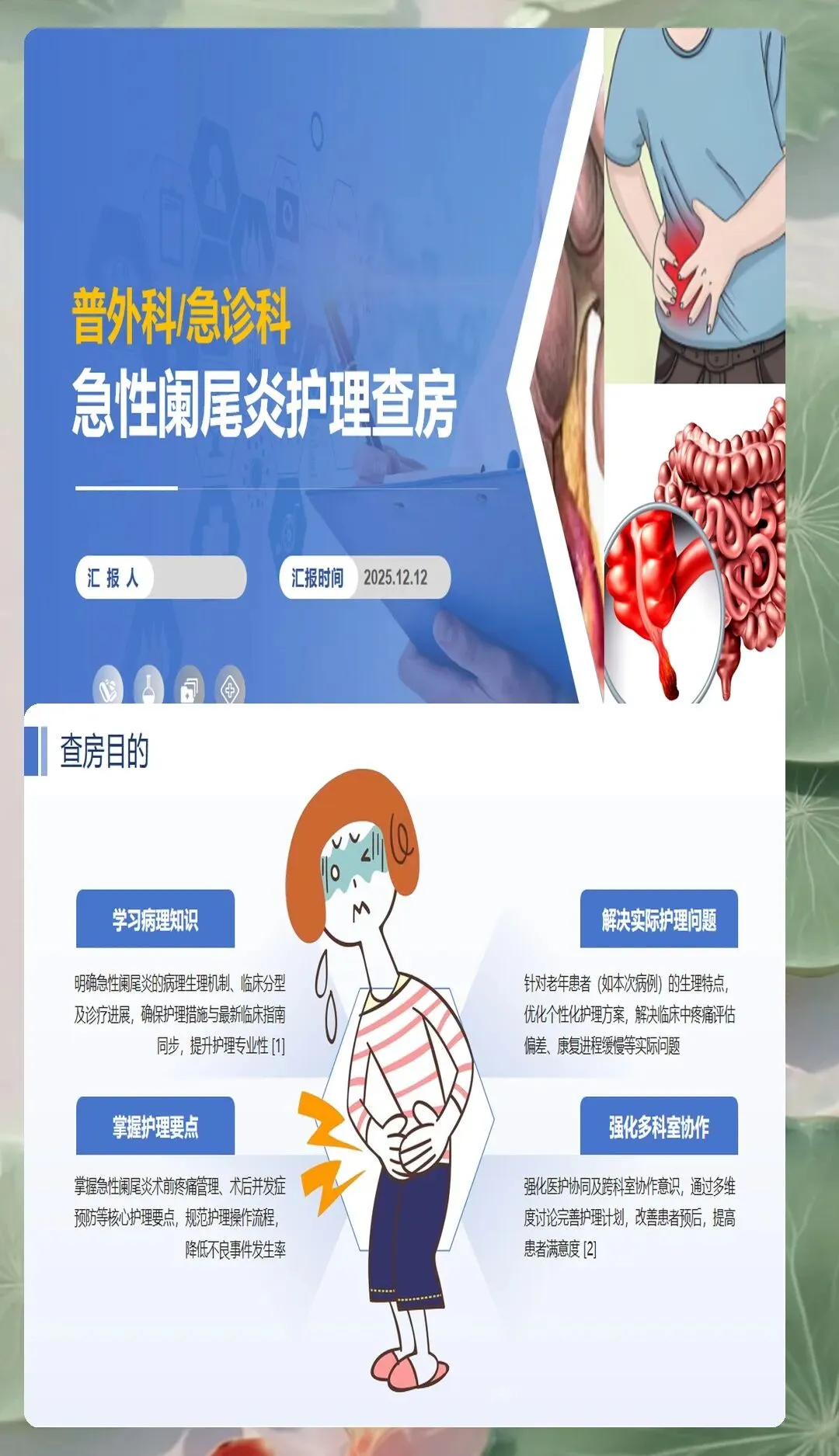
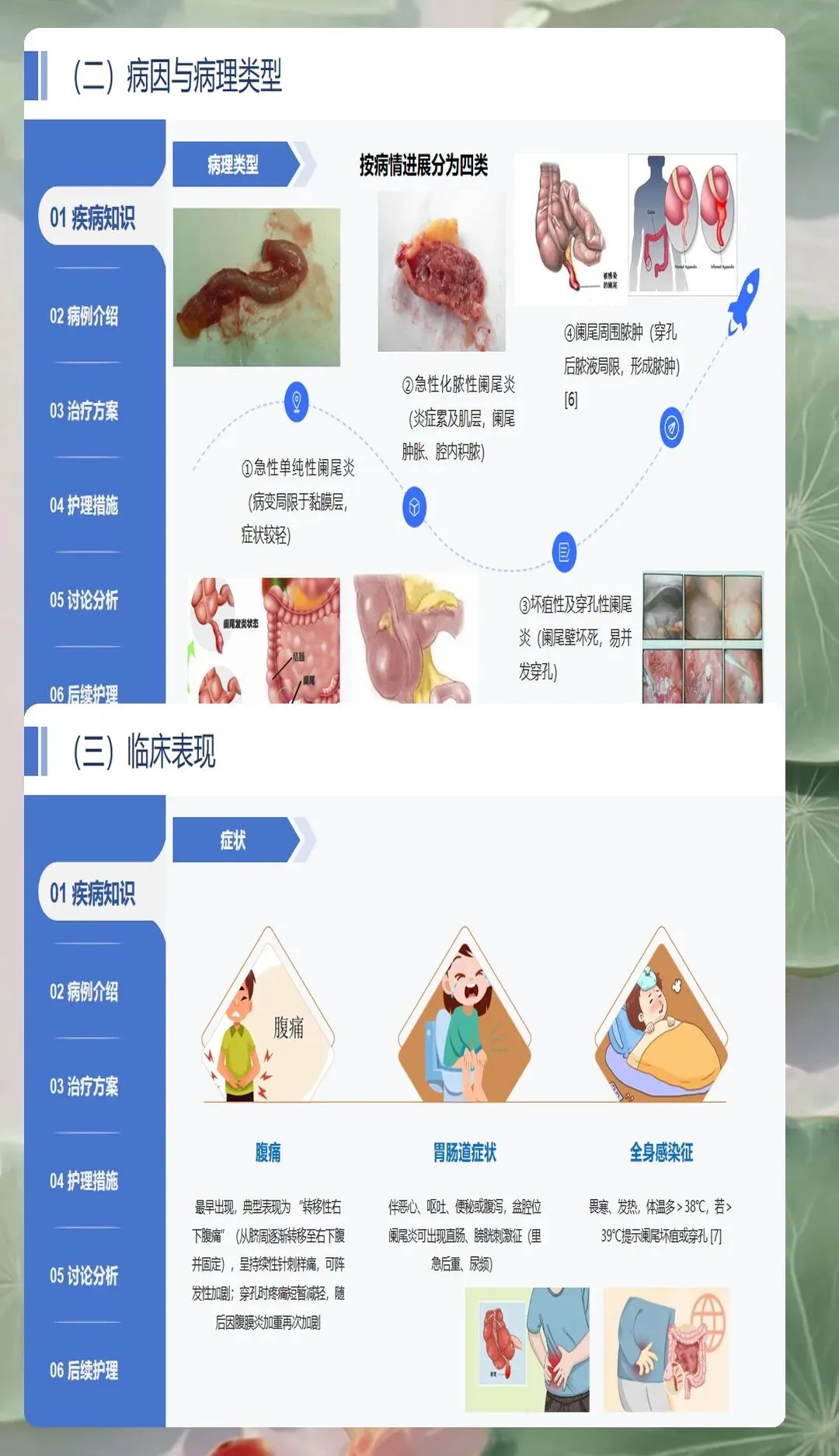
临床症状的细致观察是早期诊断和病情评估的基础。腹痛是急性阑尾炎最主要的症状,典型表现为转移性右下腹痛,初期疼痛位于上腹部或脐周,数小时后转移并固定于右下腹。需要注意的是,这种典型腹痛仅见于70%-80%的患者,部分患者可从右下腹开始,异位阑尾患者腹痛部位也可能不同。恶心呕吐是胃肠道反应的常见表现,通常在腹痛发生后出现,呕吐物多为胃内容物。发热程度与炎症严重程度相关,单纯性阑尾炎体温可正常或轻度升高,化脓性或坏疽性阑尾炎可出现明显发热。
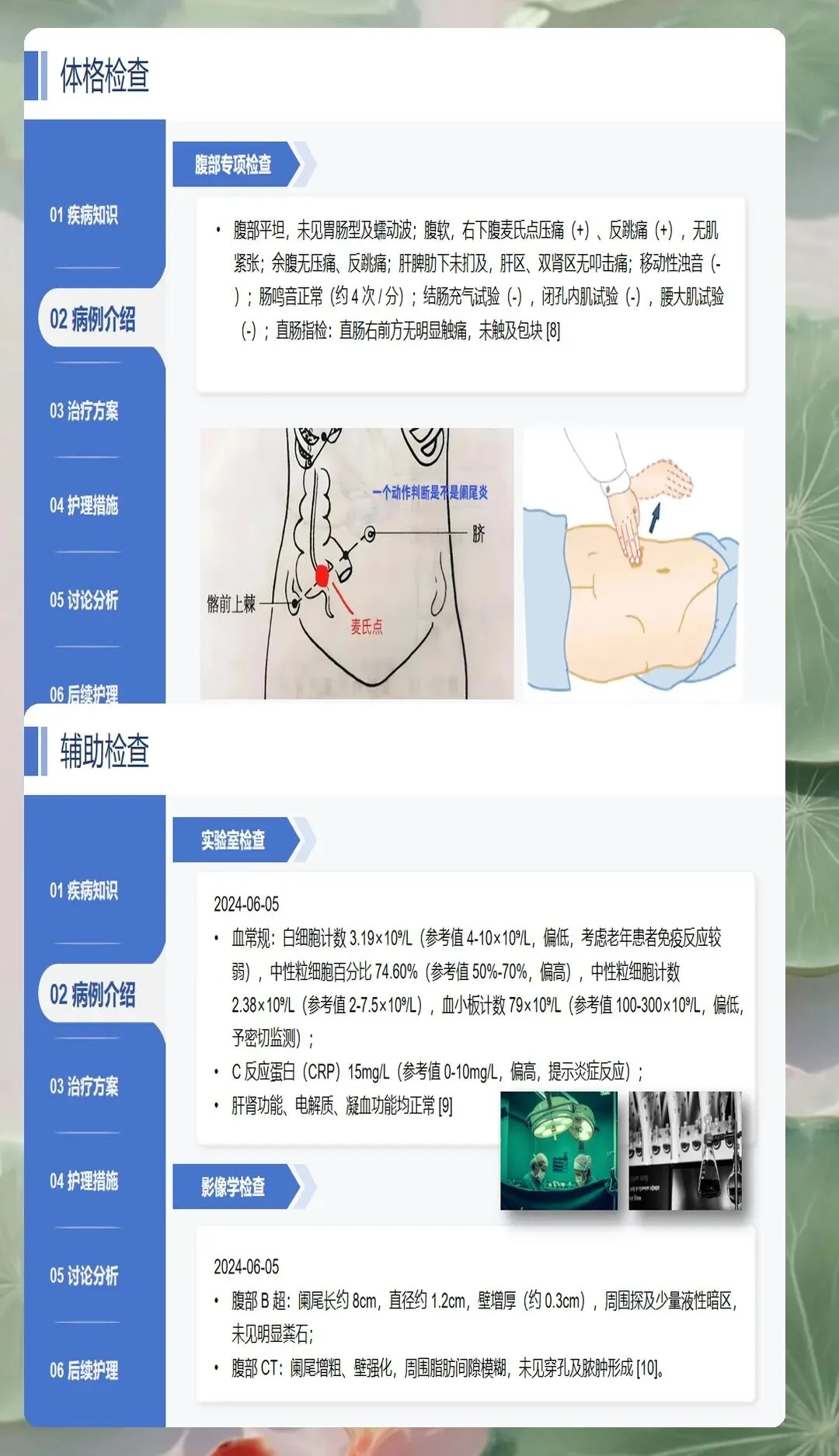
体格检查中的典型体征对护理评估具有重要指导价值。右下腹麦氏点压痛是最重要且最常见的体征,压痛部位通常位于脐与右髂前上棘连线的外、中三分之一交界处。反跳痛提示腹膜受刺激,炎症已累及腹膜壁层。腹肌紧张多见于化脓性或坏疽性阑尾炎,是腹膜炎的重要表现。结肠充气试验、腰大肌试验、闭孔肌试验等特殊检查可帮助鉴别诊断,特别是对于异位阑尾或诊断困难的病例。护理人员在护理查房时需要准确掌握这些检查方法和阳性体征的临床意义,为病情评估提供客观数据。


二、术前评估与急救护理
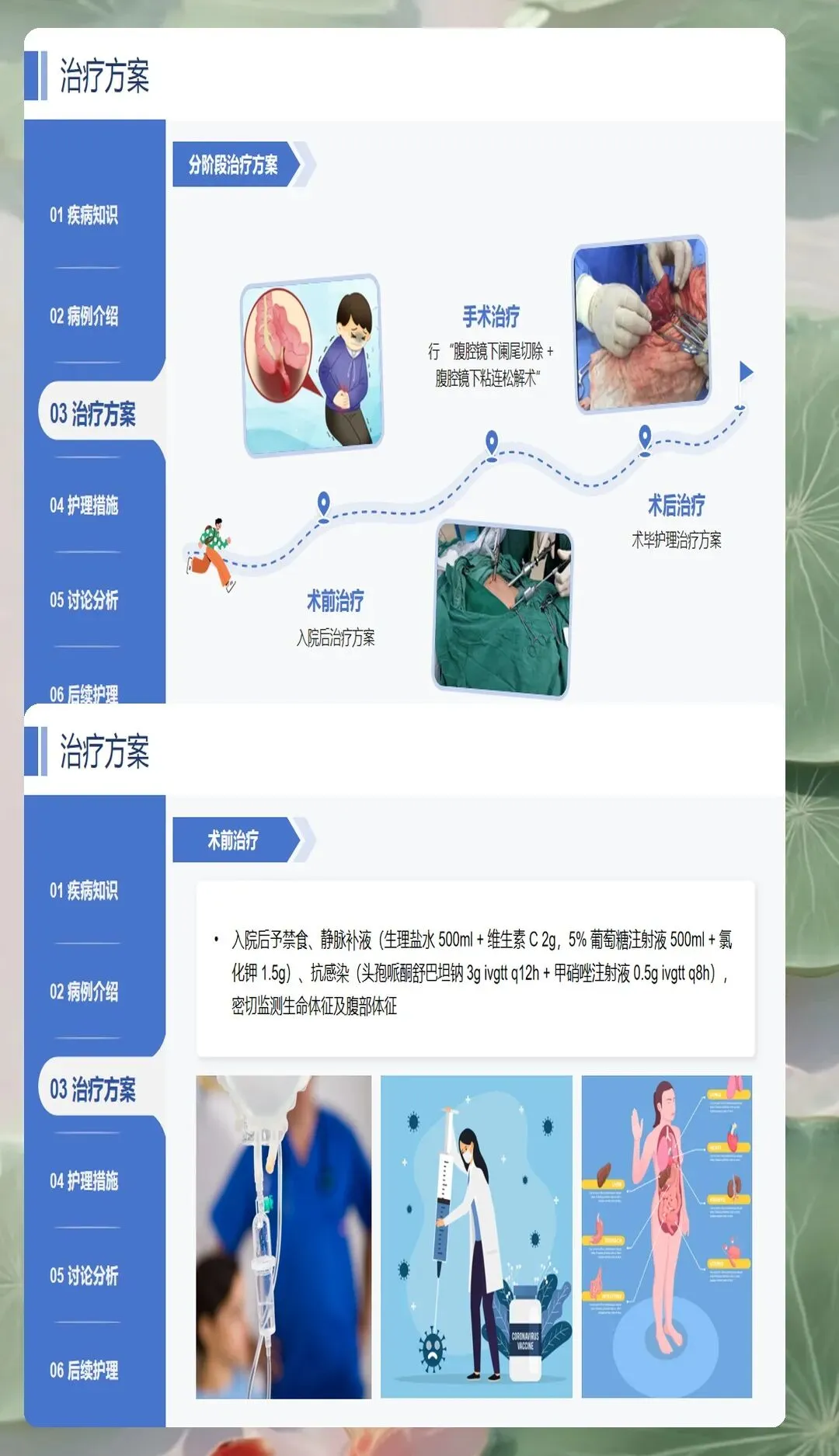
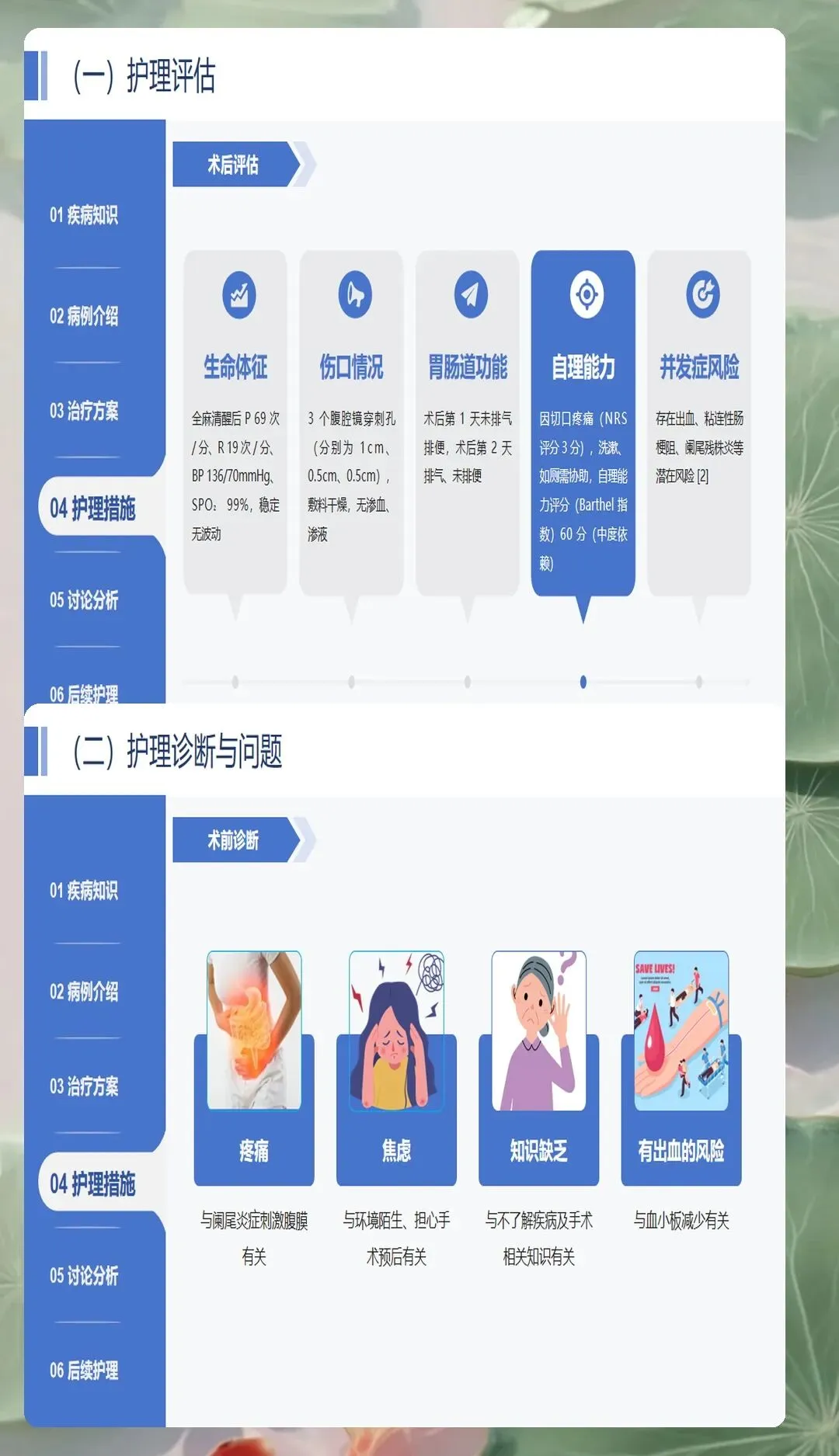
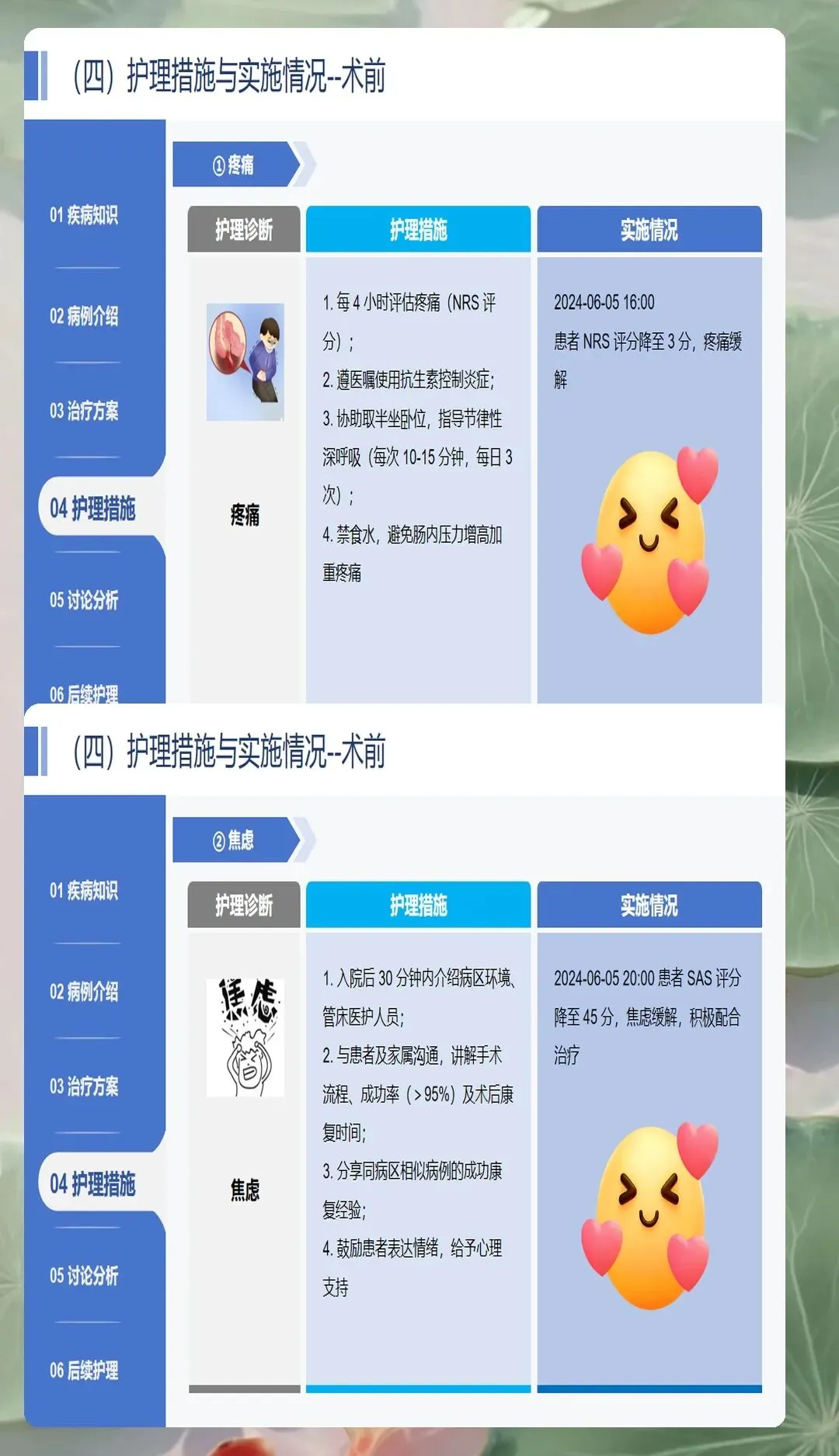
急性阑尾炎术前护理的核心在于准确评估病情、稳定生命体征、完善术前准备。疼痛评估是首要任务,采用视觉模拟评分法或数字评分法量化疼痛程度,记录疼痛部位、性质、持续时间、加重缓解因素。老年患者、糖尿病患者等特殊人群疼痛反应可能较轻,需要提高警惕。疼痛管理遵循三阶梯镇痛原则,在等待手术期间可给予解痉镇痛药物缓解症状,但避免使用强效镇痛药掩盖病情。同时密切监测生命体征,特别是体温、心率、血压变化,警惕感染性休克征象。
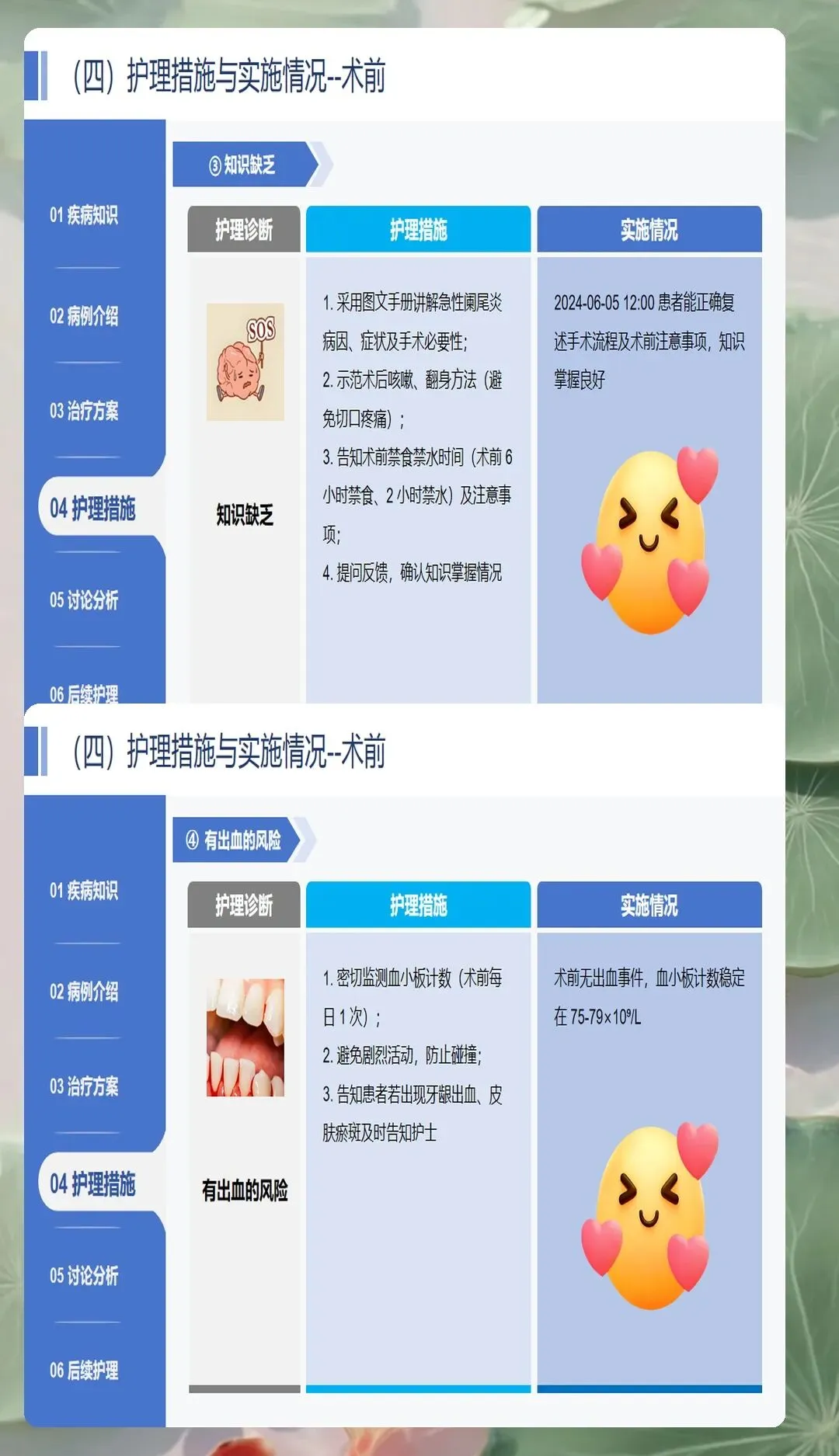
液体复苏是维持血流动力学稳定的重要措施。急性阑尾炎患者因恶心呕吐、发热消耗等原因常存在容量不足,需要及时补充液体。建立静脉通道,首选留置针,必要时建立中心静脉通道。液体选择以平衡盐液为主,根据患者心肾功能情况调整输液速度和总量。老年患者、心肺功能不全患者需要严格控制输液速度,避免肺水肿。准确记录出入量,监测尿量变化,维持尿量在每小时0.5-1.0ml/kg以上。
胃肠道准备是术前护理的重要环节。禁食禁水是必要的措施,以减少麻醉风险和术中误吸可能性。对于已确诊需要手术的患者,应立即禁食禁水,必要时放置胃肠管进行胃肠减压。需要注意的是,对于尚未明确诊断的患者,过早禁食可能影响后续检查和治疗决策,需要根据具体情况判断。术前清洁灌肠一般不常规进行,除非存在明显的便秘或肠道准备需要。
术前心理护理对患者的配合度和术后恢复具有重要影响。急性阑尾炎发病急骤,患者常存在焦虑、恐惧情绪,特别是对手术的担忧。护理人员需要建立良好的护患关系,耐心解释手术必要性、预期效果、术后注意事项,增强患者信心。采用健康教育、成功案例分享等方式,让患者了解手术过程,减少未知带来的恐惧。对于老年患者,需要用通俗语言解释病情和治疗方案,避免使用过多专业术语。