重症患者评估丨ppt
- 2026-05-19 04:18:53
一、概述
学科定义
重症医学:研究损伤或疾病导致机体向死亡发展的特点与规律,并据此治疗重症患者。
重症医学科病房:基于重症医学理论,集中管理各科重症及围手术期高危患者的临床基地,其生命支持技术水平反映医院综合救治实力,是现代化医院的标志。
发展历程
需要无水印可编辑的PPT请加微信:xyywys咨询 先看看我写的学习笔记,PPT往下翻。 一、重症患者的早期识别
紧急判断流程
处理重症患者时间紧迫,需短时间判断基本状况,病史采集与查体同步进行。
重点是明确需紧急纠正的生理指标,判断危及生命的异常并早期处理,为后续诊疗争取时间。
医师应对要点
合格的重症医学医师需在病史了解与复苏同时开展工作,明确潜在问题和病因,动态评估复苏效果。
查体要有针对性、重点突出,与病史采集并行。
病情评估工具
项目 0 分 1 分 2 分 3 分 收缩压 /mmHg 101~199 81~100 ≥200 或 71~80 ≤70 心率 /(次・min^-1) 51~100 41~50 或 101~110 ≤40 或 111~129 ≥130 呼吸 /(次・min^-1) 9~14 15~20 21~29 或 < 9 ≥30 体温 /°C 35.0~38.4 <35.0 或≥38.5 - - 意识状态 警醒 对声音有反应 对疼痛有反应 无反应 常规检查如血常规、肝肾功能、电解质、凝血功能、血气分析、胸部 X 线片、心电图等对重症患者十分关键。
采用评分系统判断病情严重程度,如改良早期预警评分(MEWS),对早期发现重症患者意义重大,具体评分标准如下:
人体代偿机制认识
评估病情时需考虑人体代偿机制,例如休克早期,机体靠血管收缩和心率加快维持循环稳定,血压下降表明进入失代偿期。
医师在代偿期充分认识病情并处理,可避免病情恶化,增加患者生存机会。
二、重症患者的初始评估
病史采集
重症患者常无法自行提供病史,目击者、家属及首诊医护人员提供的信息极为重要。
需在几分钟内获取主要症状、有无创伤、手术及服药等关键信息,快速明确当前重症状态的直接原因。
补充完善既往史、过敏史、家族史及既往住院情况,为整体治疗策略提供依据。
体格检查
记录患者的血压、心率、呼吸频率、体温等基本生命体征,按照 “ABC” 理论检查主要脏器情况,再系统性回顾其余重要脏器功能。
“ABC” 具体内容:
气道:视诊有无皮肤、黏膜发绀,辅助呼吸肌活动及三凹征等;听诊判断有无异常呼吸音(如喉鸣)。
呼吸:视诊胸廓活动幅度及对称性、呼吸节律和频率,留意意识状态改变(呼吸急促是早期重要的独立预测指标);触诊胸部皮肤有无捻发感;听诊有无湿啰音、哮鸣音等;叩诊有无浊音或过清音。
循环:视诊外周灌注指标(皮肤颜色、有无花斑、尿色尿量及意识状态等);触诊肢端皮肤温度、干湿状况及脉搏节律;听诊心音频率及节律,判断有无杂音。
实验室及影像学检查
主要检查包括血常规、血液生化、动静脉血气分析、心电图、胸部 X 线片等,还有超声心动图、微生物培养等特殊检查。
需尽快明确诊断,但不能因追求全面检查而延误病情,应在最短时间内筛查出直接威胁生命的病理生理改变并即刻治疗,待病情缓解后再进一步明确病因。
三、重症患者评分系统
非特异性病情严重程度评分
急性生理学和慢性健康状况评价 Ⅱ(APACHEⅡ):
由 Knaus 于 1981 年建立,1985 年提出 Ⅱ 代,2005 年推出第 IV 代,目前应用最普遍,分值越高,病情越重,预后越差,病死率越高。
组成部分:
A 项(急性生理学评分):共 12 项,前 11 项为常用生命体征、血常规等指标,第 12 项为格拉斯哥昏迷量表(GCS),以 15 减去 GCS 实际得分计入,正常 GCS 为 15 分。
B 项(年龄评分):44 岁以下到 75 岁以上分为 5 个阶段,依次为 0-6 分。
C 项(慢性健康评分):有重要器官或系统功能严重障碍的慢性疾病者,急诊手术或未手术加 5 分,择期手术加 2 分。
临床应用:评估病情严重程度、预测预后,动态评分评价医疗措施效果,还用于医疗质量和费用控制、制订诊疗方案。
治疗干预评分系统(TISS):
由 Cullen 于 1974 年建立,目的是对重症患者分类,确定医疗护理劳动强度以安排工作量。
使用时需每日同一时间收集前 24h 内的治疗措施资料,总分与病情严重程度一致,不重复记分,同一目的的多干预记录最高分。
多器官功能障碍病情评分
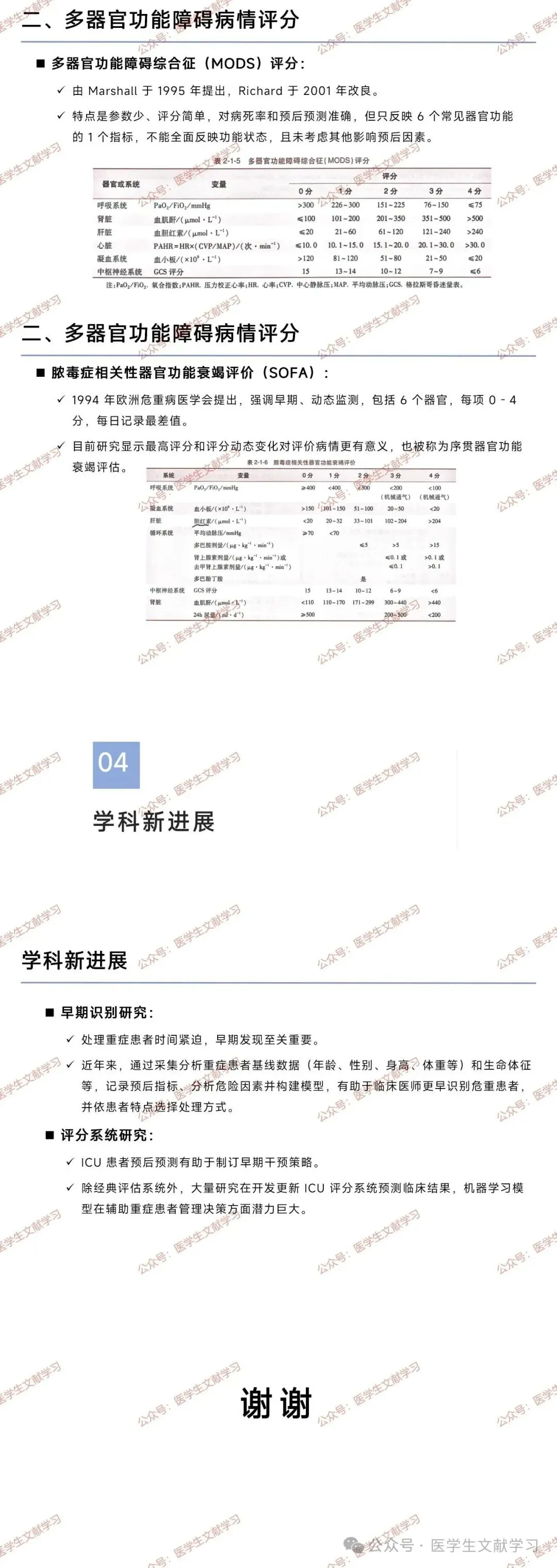
多器官功能障碍综合征(MODS)评分:
由 Marshall 于 1995 年提出,Richard 于 2001 年改良,参数少、评分简单,对病死率和预后预测准确,但只反映 6 个常见器官功能的 1 个指标,未考虑其他影响预后因素。
脓毒症相关性器官功能衰竭评价(SOFA):
1994 年欧洲危重病医学会提出,强调早期、动态监测,包括 6 个器官,每项 0-4 分,每日记录最差值。
目前研究显示最高评分和评分动态变化对评价病情更有意义,也被称为序贯器官功能衰竭评估。
四、学科新进展
早期识别研究
近年来,通过采集分析重症患者基线数据(年龄、性别、身高、体重等)和生命体征等,记录预后指标、分析危险因素并构建模型,有助于临床医师更早识别危重患者,并依患者特点选择处理方式。
评分系统研究
ICU 患者预后预测有助于制订早期干预策略,除经典评估系统外,大量研究在开发更新 ICU 评分系统预测临床结果,机器学习模型在辅助重症患者管理决策方面潜力巨大。
需要无水印可编辑的PPT请加微信:xyywys咨询

需要无水印可编辑的PPT请加微信:xyywys咨询
免责声明!(点击查看)
关键推动:1952 年丹麦脊髓灰质炎大流行中,人工气道通气及呼吸器的应用大幅降低病死率,促使多家医院开设 ICU,成为重症医学发展的里程碑。
学会成立:1972 年美国危重病医学会(SCCM)成立,随后西太平洋、欧洲相关学会相继成立。
中国发展进程
学科确立:2008 年成为临床二级学科,2009 年被批准为一级诊疗科目。
培训体系:2015 年纳入专科医师规范化培训,2020 年建立住院医师规范化培训细则。
规范化发展:设立专科职称考试、资质培训,列入国家首批临床重点专科,标志进入规范化、系统化阶段。
二、重症医学科的设置
基本条件
建立原则:二级及以上综合医院可依据患者来源、病情等条件设立,向全院开放并提供 24 小时服务。
场地要求:独立设置,位置便于患者转运、检查,靠近相关科室,确保通道畅通。
规模标准:
床位数:三级医院占总病床数 2%-8%,使用率 60%-75%,至少留 1 张应急空床,使用率超 85% 需扩容。
单元设置:可由多个 ICU 组成,每个单元以 8-12 张床为宜,床数多则分组 / 分区管理。
建设标准:
每床占地 15-18m²,鼓励设单间(18-25m²),至少 1 间隔离病房,1-2 间负压隔离病房。
布局需区分医疗、辅助、污物处理等区域,辅助用房与病房面积比≥1:1。
人员配置:
团队含医师、护士等,至少 1 名副高以上医师任主任。
医师与床位比≥0.8:1,护士与床位比≥3:1,按需配备医疗辅助及设备维修人员。
设备要求:
每床配完善设备带、床旁监护系统,三级医院每床 1 台呼吸机,二级医院按需配备,另需简易呼吸器、输液泵等。
使用专用重症病床及防压疮床垫,有条件者配备 ECMO 等高端设备,电源需独立并具备 UPS 和漏电保护。
收治范围
收治病种:急性可逆性脏器功能不全、有潜在生命危险且可降低死亡风险者、慢性脏器功能急性加重危及生命者及其他适合监护治疗的患者。
排除情况:慢性消耗性疾病、肿瘤终末状态、不可逆性疾病及无法从监测治疗中获益者。
转出标准
急性器官功能衰竭基本纠正,需其他专科进一步治疗。
病情转入慢性状态。
患者无法从继续监测治疗中获益。
三、重症医学科的管理
制度管理
核心要求:指定专人负责质量控制,建立健全规范制度、岗位职责及操作规程。
专项制度:包括医疗质量控制、诊疗操作常规、患者转入转出、抗生素使用、血液制品管理、设备与特殊药品管理、院内感染控制、不良事件报告、会诊、医患沟通及应急预案等。
医院感染管理
基础防控:规范环境、设施及患者管理,医务人员严格执行手卫生。
培训与监测:全员接受感染防控培训,开展呼吸机相关性肺炎、导管相关感染等目标性监测,疑似感染时做微生物检验及药敏试验。
隔离措施:对多重耐药菌感染患者实施隔离,医疗器械专人专用并及时消毒,探视者遵守隔离制度。
团队管理
专业要求:
医师:经严格培训,掌握重症监测与支持理论及技能(如复苏、休克处理等),每年参加至少 1 次省级以上继续教育。
护士:经专业培训并考核合格,熟练掌握重症护理技能。
团队协作:强调多专业人员协作,通过团队讨论制定诊疗决策,建立标准化表单落实医疗理念。
质量控制管理
发展方向:从规模扩张转向质量提升,2012 年国家重症医学质量控制中心成立,2015 年制定质量控制指标。
评价体系:基于 “结构 — 过程 — 结果” 指标:
结构指标:床位数、医护人员数量等。
过程指标:指南依从性等动态运行质量。
结果指标:患者满意度、死亡率、再住院率等,以预后为核心。
教学管理
核心目标:通过规范化培训和继续教育提升医护能力,2008 年启动 “中国重症医学资质培训班” 提升培训规范性。
管理要求:重视教学,建立医护人员准入制度,保障学科持续发展。


免责声明!(点击查看)
