中国房颤管理指南2025更新要点.ppt
- 2026-03-30 19:42:21
一、栓塞风险评估:工具更新与分层治疗
(一)风险评估工具的三代迭代
初始阶段(CHADS2 评分):仅纳入心衰、高血压、年龄≥75 岁、糖尿病、卒中史 5 项基础指标,维度较局限,仅能初步区分高 / 低风险;
广泛应用阶段(CHA2DS2-VASc 评分):新增血管疾病、年龄 65~74 岁、性别(女性)3 项因素,风险分层更细致,但 “性别” 因素后续被证实存在争议;
最新阶段(CHA2DS2-VA 评分,2025 中国指南同步采用):删除 “性别” 因素,依据是最新研究证实 “女性” 并非卒中独立危险因素,而是与年龄相关的风险调节因素 ——CHA2DS2-VASc 评分中女性 1 分对应的卒中风险,与男性 0 分相当;但相同危险因素积分下,女性整体风险仍高于男性,不过这一调整未改变抗凝方案选择逻辑。
(二)CHA2DS2-VA 评分标准与治疗推荐
评分维度:涵盖 7 类危险因素,各因素对应明确分值与定义:
慢性心力衰竭(1 分,含 HFpEF、HFmrEF、HFrEF 或无症状 LVEF≤40%)、高血压(1 分,静息血压>140/90mmHg 或接受降压治疗)、年龄 65~74 岁(1 分)、糖尿病(1 分,1 型 / 2 型或降糖治疗中)、血管疾病(1 分,含冠心病、外周血管病、复杂主动脉斑块);
年龄≥75 岁(2 分,缺血性卒中独立危险因素)、既往脑卒中 / TIA / 外周栓塞(2 分,与房颤复发血栓风险高度相关)。
治疗推荐:根据评分直接匹配抗凝策略,证据等级明确:
评分≥2 分:必须使用口服抗凝药物(OAC),证据等级 Ⅰ,B;
评分 = 1 分:建议使用 OAC,证据等级 Ⅱa,C;
评分 = 0 分:无需抗栓治疗,证据等级 Ⅲ,B。
(三)特殊人群与亚洲人群适配
突破评分的特殊人群:
肥厚型心肌病 / 心脏淀粉样变伴房颤:无需评分,直接常规使用 OAC(Ⅰ,B);
机械瓣膜 + 中重度二尖瓣狭窄:仅推荐华法林(Ⅰ,B),禁用直接口服抗凝药物(DOAC)。
亚洲人群的风险特殊性:
风险阈值更低:亚洲患者 50 岁后卒中风险即开始上升,显著早于其他人群;55~59 岁无其他危险因素者,风险相当于合并 1 个危险因素的患者;65~74 岁无其他危险因素者,风险接近合并 2 个危险因素者。
评分调整:2023 年已推出 CHA2DS2-VASc-60 评分,将年龄分段调整为 60~64 岁(1 分)、≥65 岁(2 分)(原标准为 65~74 岁 1 分、≥75 岁 2 分);2025 指南强调,年龄>55 岁的亚洲患者使用 OAC 获益显著,未来年龄阈值或进一步下调。
二、出血风险评估:从 “评分参考” 到 “病因纠正”
(一)常用工具:HAS-BLED 评分
未控制高血压(收缩压>160mmHg)、肝肾功能异常(透析 / 肾移植 / 肌酐>200μmol/L;肝硬化 / 胆红素≥2 倍正常)、脑卒中史、出血史 / 出血倾向、INR 不稳定(华法林 TTR<60%)、高龄(>65 岁或极度衰弱)、联用抗血小板 / 非甾体抗炎药、酗酒。
(二)评分的意义与局限性
核心意义:识别 “可逆性出血危险因素”,如控制血压、戒酒、调整抗栓药物剂量、改善肝肾功能等,为抗凝安全保驾护航;
关键局限:出血评分高低≠抗凝禁忌证!即使评分提示 “高出血风险”,若患者栓塞风险更高(如 CHA2DS2-VA 评分≥2 分),仍需在纠正可逆因素后启动抗凝,不可因 “高出血评分” 直接拒绝 OAC。
(三)2024 ESC 指南的更新启示
不推荐优先用 HAS-BLED 评分指导抗凝;
推荐流程:先积极纠正可逆出血危险因素(如改善贫血、规范 OAC 使用、控制血糖)→ 再评估患者栓塞与出血风险平衡→ 决定是否抗凝。同时,指南将出血危险因素分为 “不可纠正”(如年龄>65 岁、既往大出血)、“潜在可纠正”(如血小板减少)、“可纠正”(如酗酒)三类,并列出 GDF-15、Cystatin C 等生物标志物辅助评估,进一步完善风险框架。
三、抗凝药物选择:首选 DOAC,限定华法林场景
(一)DOAC(直接口服抗凝药):非瓣膜性房颤首选
核心优势:起效快、半衰期短、药物相互作用少、无需常规监测 INR,患者依从性更高;
剂量与减量标准:需结合患者年龄、体重、肾功能、合并用药个体化调整:
达比加群:标准剂量 150mg BID,年龄≥75~80 岁、联用维拉帕米 / 决奈达隆或 CrCl 30~49ml/min 时,减至 110mg BID;
利伐沙班:标准剂量 20mg QD,CrCl 15~49ml/min、联用决奈达隆或肾损时联用维拉帕米 / 红霉素,减至 15mg QD;
阿哌沙班:标准剂量 5mg BID,年龄≥80 岁、体重≤60kg 或血肌酐≥133μmol/L(满足 1 项),减至 2.5mg BID;
艾多沙班:标准剂量 60mg QD,CrCl 15~49ml/min、体重≤60kg 或联用决奈达隆,减至 30mg QD;
特殊人群适配:胃肠道出血高风险患者,优先选择阿哌沙班或低剂量利伐沙班。
(二)华法林:仅限定场景使用
适用人群:机械瓣膜房颤、中重度二尖瓣狭窄房颤(Ⅰ,B),这两类人群禁用 DOAC;
管理要求:非瓣膜性房颤患者若使用华法林,需严格维持 INR 2.0~3.0,且 TTR≥70%;若 TTR 不达标(如反复波动),推荐更换为 DOAC(Ⅰ,B);
特殊人群:CKD5 期 / 透析的高卒中风险患者,可选用华法林(不经肾脏代谢,无需调整剂量),或权衡后使用阿哌沙班(慎用),禁用利伐沙班、艾多沙班、达比加群。
四、抗凝出血处理:分级救治与重启策略
(一)DOAC 相关出血:优先特异性拮抗剂
特异性拮抗剂治疗:
达比加群所致危及生命出血:推荐依达赛珠单抗 5g 静脉输注(分 2 次,每次 2.5g,间隔 15min)(Ⅰ,B);
Xa 因子抑制剂(利伐沙班 / 阿哌沙班 / 艾多沙班)出血:推荐 Andexanet alfa,末次给药<8h 或高血药浓度者用高剂量(800mg 静推 + 8mg/min 维持),>8h 或未知者用低剂量(400mg 静推 + 4mg/min 维持)(Ⅰ,B);
无拮抗剂时的处理:服药<2~4h 者予活性炭 50g 吸附;达比加群出血可加用 PCC(凝血酶原复合物)或血透;Xa 因子抑制剂出血推荐使用 PCC。
(二)华法林相关出血:分层处理
大出血 / INR>4.0:立即予维生素 K1(5~10mg,GS 稀释后缓慢静注)+ PCC(25~50U/kg);PCC 不可及者,输注新鲜冰冻血浆(15~30ml/kg)(Ⅰ,A);
非急性出血 / INR≥5.0:口服维生素 K(2.5~5mg),待 INR 恢复正常后停药。
(三)出血后重启抗凝:个体化时机
非大出血(如鼻出血):出血稳定后 72h 内恢复 DOAC;
高血栓风险(机械瓣 / 风心病,年风险>5%):脑出血后 1~2 周尽早重启抗凝,降低血栓栓塞风险;
脑出血复发高风险(如脑淀粉样血管病):避免抗凝,考虑左心耳封堵(LAAO)替代;
大出血 / 关键部位出血(颅内):延迟至出血后 4~8 周重启,优先选用低剂量 DOAC(如阿哌沙班 2.5mg BID);
胃肠道出血:出血控制后,优选阿哌沙班或低剂量利伐沙班(15mg QD),同时强化抑酸治疗及幽门螺杆菌根除。
五、左心耳干预与合并症管理
(一)左心耳封堵(LAAO):抗凝替代方案
长期抗凝禁忌证(Ⅰ,B);
规范抗凝仍发生血栓栓塞(Ⅱa,B);
HAS-BLED 评分≥3 分(Ⅱa,C)。
(二)外科左心耳切除 / 闭合
心脏手术同期:常规行左心耳闭合或切除(Ⅰ,B);
胸腔镜房颤消融 / 杂交消融同期:建议处理左心耳(Ⅱa,C);
抗凝禁忌证者:可单独行胸腔镜下左心耳闭合(Ⅱb,C)。
(三)房颤合并冠心病:分层抗栓
ACS 行 PCI 患者:
出血风险>缺血风险:三联抗栓(OAC + 阿司匹林 + P2Y12 抑制剂)≤1 周→ 双联抗栓(OAC+P2Y12 抑制剂)→ 6 个月后单用 OAC;
缺血风险>出血风险:三联抗栓 1 个月→ 双联抗栓至 12 个月→ 单用 OAC;
合并糖尿病 + 高缺血风险(2025 新增):三联抗栓可延长至 3 个月,后续同前;
通用注意事项:高出血风险人群尽早转双联抗栓,可降低 OAC 剂量;使用华法林者需维持 INR 2.0~2.5,且 TTR>70%(Ⅱa,C)。
六、节律控制与急性房颤救治
(一)早期节律控制:新指南重点强调
适用人群:1 年内新诊断的房颤患者(含无症状、持续性、合并心衰者),早期节律控制可改善症状、生活质量及预后;
优先节律控制的场景:症状性患者合并心动过速型心肌病、房颤病史短、左房未扩大,或患者偏好复律。
(二)复律抗凝策略
经典 “前 3 后 4” 原则:房颤持续时间不明或≥24h→ 复律前抗凝 3 周 + 复律后抗凝 4 周;
短时间房颤(<24h):无需 TEE,预抗凝后直接复律;低危患者复律后可省略抗凝;
2024 急性房颤指南补充:房颤发作>12h 为栓塞独立预测因素;发作<12h 无卒中史、12~48h 且低危者,可豁免 TEE 直接复律;
左心房血栓处理:需抗凝≥4 周(2025 指南)或 3~4 周(ESC 指南),复查 TEE 证实血栓消除后再复律,未消除者不建议复律或延长抗凝。
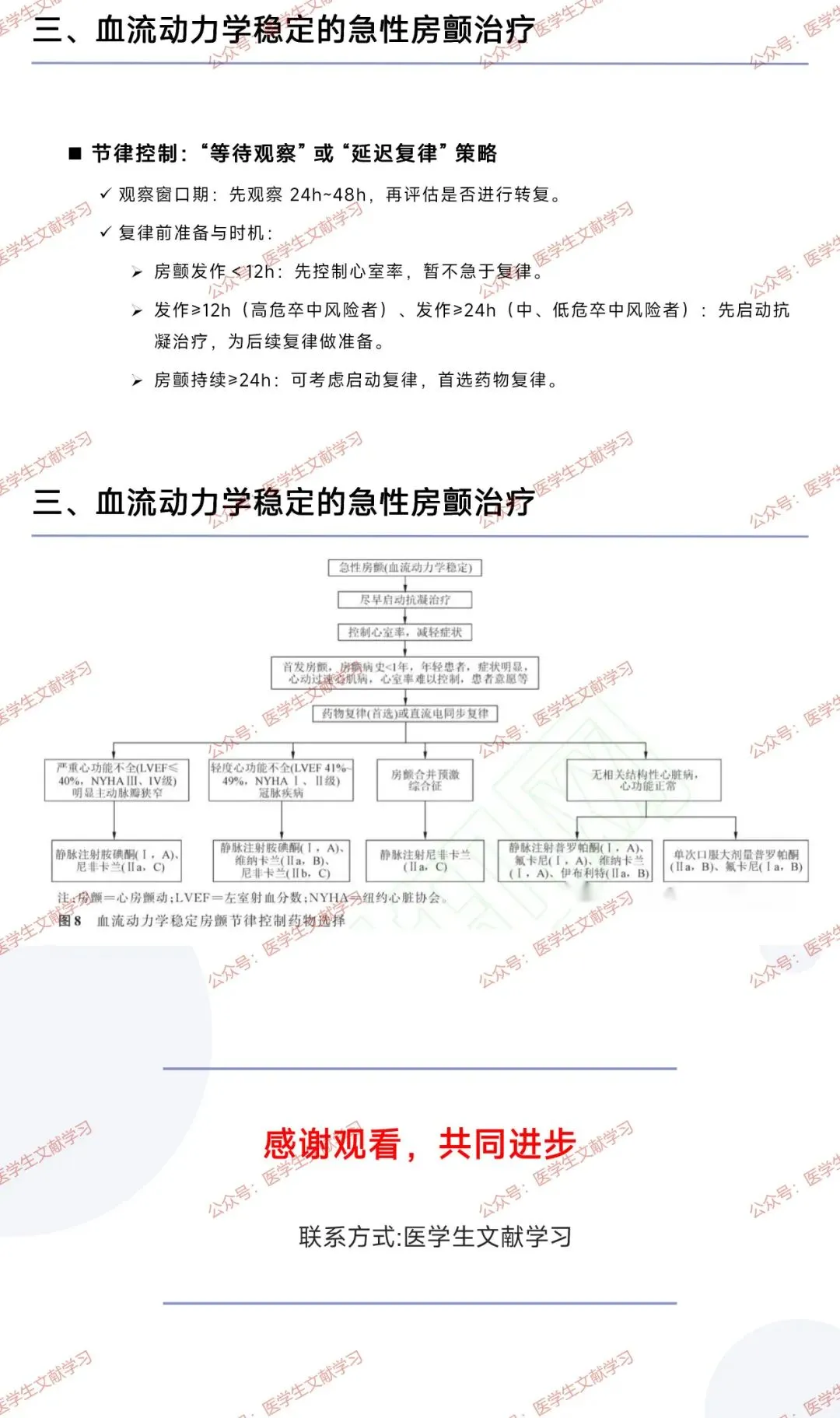
(三)急性房颤救治:区分血流动力学状态
血流动力学不稳定:首选紧急电复律,初始双相波能量 150~200J,无效时上调能量或调整电极板位置;
血流动力学稳定:遵循 “抗凝优先、控制心室率、按需节律控制”:
抗凝:12h 内启动,低危者可 24h 内启动;
心室率控制:>150 次 / 分时干预,目标≤110 次 / 分或缓解症状;
节律控制:先观察 24~48h,≥24h 者优先药物复律(无器质性心脏病用普罗帕酮 / 伊布利特,合并严重心脏病用胺碘酮)。